探究在急性胃穿孔外科手术治疗中单纯穿孔修补术和胃大部切除术的临床应用效果
徐 林 刘乐阳 尹剑辉 张力君
(昆明市第一人民医院,云南 昆明 650011)
急性胃穿孔是临床上较为常见的急腹症,该病症多见胃溃疡病患。近年来随着人们饮食结构的改变以及生活压力的增加使得胃溃疡的发病率显著上升,这也使得急性胃穿孔发病率有所增加[1-2]。急性胃穿孔临床多采取手术治疗,单纯穿孔修补术以及胃大部切除术是临床常见术式,此次研究将在本院2015年1月至2017年1月收治的急性胃穿孔患者中选择68例分为2组进行手术治疗,探析这2种手术的治疗效果,报道如下。
1 资料与方法
1.1 一般资料:在本院2015年1月至2017年1月收治的急性胃穿孔患者中选择68例为患者对象,依据数字表法分组,A组及B组各34例。A组:男性21例,女性13例。患者年龄22~63岁,平均年龄为(39.7±4.6)岁。B组:男性20例,女性14例。患者年龄22~62岁,平均年龄为(39.6±4.8)岁。对比基础资料,提示差异不明显(P>0.05),可比性良好。
1.2 方法。A组:实施单纯修补术治疗,患者采取持续硬脊膜外麻醉,确定患者麻醉效果良好后在其中上腹正中位置做手术切口,探查胃穿孔位置,确定穿孔位置后使用0.9%氯化钠溶液进行冲洗,清理出穿孔灶周围的食物残渣与腹腔渗液,排空胃部残留液,干纱布按压穿孔灶;使用7号线缝合穿孔位置,缝合完成后使用大网膜覆盖,并进行结扎固定,确定无误后则可常规留置引流管,逐层关闭手术切口,结束手术治疗。术后给予常规抗感染治疗与胃肠减压。B组:实施胃大部切除术治疗,麻醉方法、切口位置同A组相同,确定穿孔位置后使用0.9%氯化钠溶液冲洗腹腔,渗漏食物以及积液清理干净,依据患者穿孔情况为其实施胃组织远端部分切除操作,切除操作结束后实施胃十二指肠、胃空肠吻合术。术后行胃肠减压,同时予以常规抗感染处理,术后4~5 d拔除胃管并开放饮食,视情况选择饮食方式。
1.3 统计学方法:采用SPSS 18.0统计学软件,计数资料以(%)表示,卡方检验,计量资料以均数±标准差表示,t检验,P<0.05有统计学意义。
2 结 果
2.1 两组手术时间、术中出血量以及住院时间的比较:与B组相比较,A组手术时间、术中出血量以及住院时间均有明显缩短及降低(P<0.05),见表1。
表1 两组手术时间、术中出血量以及住院时间的比较(±s)
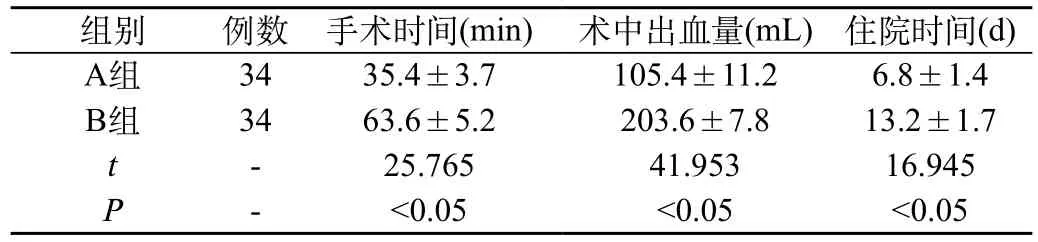
表1 两组手术时间、术中出血量以及住院时间的比较(±s)
组别 例数 手术时间(min) 术中出血量(mL)住院时间(d)A组 34 35.4±3.7 105.4±11.2 6.8±1.4 B组 34 63.6±5.2 203.6±7.8 13.2±1.7 t - 25.765 41.953 16.945 P - <0.05 <0.05 <0.05
2.2 两组复发率及不良反应发生概率的比较:两组患者术后均进行为期2年的随访调查复发率,结果提示A组复发率略高于B组,但组间差异不显著(P>0.05),对比两组术后并发症发生率则未见明显差异(P>0.05),见表2。

表2 两组复发率以及不良反应发生概率的比较
3 讨 论
急性胃穿孔多因消化性溃疡所引发,该病症的常见诱因为暴饮暴食、大量饮酒、长期服用对胃黏膜有破坏性的药物等。急性胃穿孔会导致患者出现恶心、呕吐、休克、腹痛等临床症状,最典型症状为突发性的剧烈疼痛。急性胃穿孔多发病突然且病情危急,早期即可能出现休克症状,若未能得到及时有效的处理则可能对患者的生命安全构成严重威胁,有研究发现因急性胃穿孔死亡的患者占到其中的20%[3],是威胁我国国民身体健康的常见恶性疾病。一般而言该病症的症状典型,误诊或漏诊的概率较低,患者在确诊后应快速确定手术治疗方案。患者在接受手术前需要进行胃肠减压、纠正水电解质紊乱、抑酸、补液、抗感染以及禁食治疗,手术方案则多采取单纯穿孔修补术以及胃大部切除术,其中胃大部切除术是指将胃部邻近幽门一侧的大部分胃部切除,切除范围在全胃的60%以上。该种疗法可达到良好的根治效果,复发概率较低。但该种手术对操作者的要求较高且对患者造成的创伤较大,患者可能会出现倾倒综合征、消瘦、贫血等后遗症[4]。与之相比,单纯穿孔修补术的操作简单、具有微创、安全的优点,是基层治疗急性胃穿孔的常用疗法,但该种疗法的复发概率相对较高[5]。此次研究也显示A组患者的手术时间及住院时间较之B组有明显缩短,出血量显著降低,但复发率略高于B组,对比术后并发症发生率则未见明显差异。
综上所述,单纯穿孔修补术治疗急性胃穿孔的操作简单、术后恢复较快,并发症少,临床上治疗急性胃穿孔选择手术方式可依据患者具体情况决定。

