孕晚期B族溶血性链球菌感染对孕妇及新生儿结局的影响
康美花
(河南宏力医院,河南长垣 453400)
孕晚期B族溶血性链球菌感染对孕妇及新生儿结局的影响
康美花
(河南宏力医院,河南长垣 453400)
目的:探究孕晚期B族溶血性链球菌感染对孕妇及新生儿结局的影响。方法:2015年3月至2016年7月在我院接受治疗的孕晚期B族溶血性链球菌感染产妇44例作为观察组,以同期在我院分娩的44例未感染B族溶血性链球菌的产妇作为对照组,分析两组产妇的分娩方式、妊娠结局,以及新生儿结局。结果:观察组产妇顺产率明显低于对照组、剖宫产率明显高于对照组(P<0.05);观察组产妇宫内感染、胎膜早破、早产的发生率,以及新生儿感染和胎儿窘迫的发生率均明显高于对照组(P<0.05);两组产妇产钳助产率、羊水污染发生率比较,差异无统计学意义(P>0.05)。结论:B族溶血性链球菌感染可增加孕妇和新生儿不良结局的发生率,对母婴健康造成严重危害,故临床应在围产期实施筛查,尽早对带菌者实施治疗,以有效降低B族溶血性链球菌感染对母婴造成的危害。
B族溶血性链球菌;孕晚期;妊娠结局
B族溶血性链球菌多在泌尿生殖道和下消化道寄生,会引起上行传播[1]。近年来,随着B族溶血性链球菌围产期感染的发生率逐渐增加,受到了临床学者的高度重视[2]。本研究选择在我院就诊的孕晚期B族溶血性链球菌感染产妇为研究对象,分析了孕晚期B族溶血性链球菌感染对孕妇及新生儿结局的影响。现将研究结果报告如下。
1 资料与方法
1.1 一例般资料 2015年3月至2016年7月在我院接受治疗的孕晚期B族溶血性链球菌感染产妇44例为观察组,年龄23~36岁,平均(29.24±2.14)岁;经产妇5例,初产妇39例。选择同期在我院分娩未感染B族溶血性链球菌的44例产妇为对照组,年龄24~35岁,平均(29.18±2.12)岁;经产妇8例,初产妇36例。两组产妇一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 感染情况检测:两组孕产妇均在妊娠36~38周时取材。先擦拭外阴分泌物,于阴道下1/3处用两根无菌阴道棉拭子旋转一周,获取阴道分泌物,置入羊血培养基中35℃下培养,使用Camp确定革兰阳性菌菌种[3]。
1.2.2 观察指标:⑴分娩方式。⑵妊娠结局:记录两组孕产妇妊娠结局,包括早产、宫内感染、羊水污染、胎膜早破等。宫内感染判断标准:产妇分娩时的末梢血白细胞>15×109/L,脉搏>100/min,体温≥38℃,中性粒细胞比例明显上升,羊水有异味、子宫压痛、胎儿心动过速[4]。⑶记录两组新生儿感染和胎儿窘迫发生率。
1.3 统计分析 采用SPSS 19.0统计学软件分析数据,计数资料以百分数和例数表示,组间比较采用卡方检验。P<0.05为差异有统计学意义。
2 结果
2.1 分娩方式 观察组顺产率明显低于对照组、剖宫产率明显高于对照组,组间比较差异具有统计学意义(P<0.05);两组产妇产钳助产率比较,差异无统计学意义(P>0.05)。见表1:
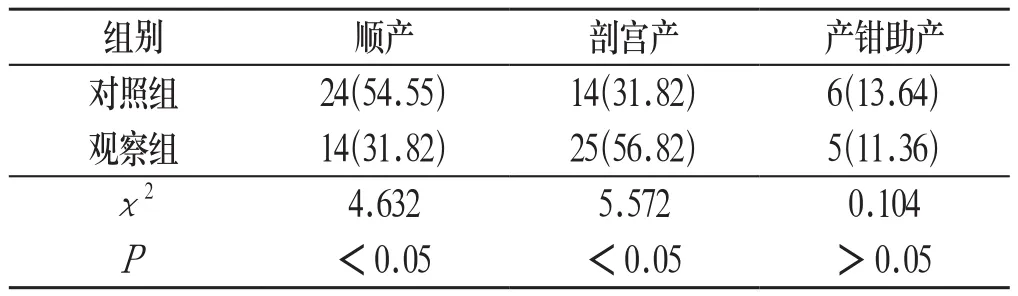
表1 两组产妇分娩方式比较[n=44,n(%)]
2.2 妊娠结局 观察组产妇宫内感染、胎膜早破、早产的发生率明显高于对照组,组间比较差异具有统计学意义(P<0.05);两组产妇羊水污染发生率比较,差异无统计学意义(P>0.05)。见表2:
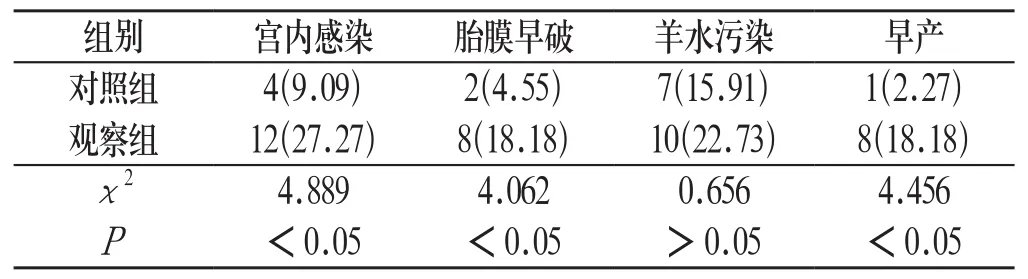
表2 两组产妇妊娠结局比较[n=44,n(%)]
2.3 新生儿结局 观察组新生儿感染和胎儿窘迫的发生率均明显高于对照组,组间比较差异具有统计学意义(P<0.05)。见表3:
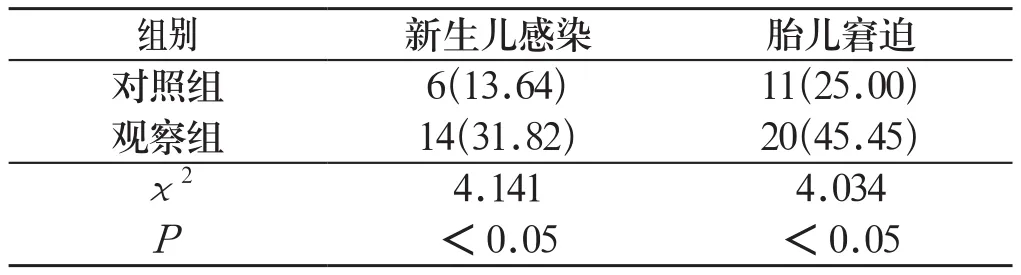
表3 两组新生儿结局比较[n=44,n(%)]
3 讨论
B族溶血性链球菌为机会性致病菌。临床调查显示,在健康人群中B族溶血性链球菌的带菌率为15%~35%[5]。目前,欧美等发达国家已经将围产期女性B族溶血性链球菌的带菌作为引起孕产妇围产期感染的主要原因[6]。
本研究结果显示,孕晚期B族溶血性链球菌感染的观察组产妇宫内感染、胎膜早破、早产、新生儿感染、胎儿窘迫的发生率均明显高于未感染B族溶血性链球菌的对照组产妇,且顺产率明显低于对照组、剖宫产率明显高于对照组,提示B族溶血性链球菌感染可增加孕产妇妊娠不良结局和新生儿不良结局的发生率,以及增加剖宫产率。分析原因,B族溶血性链球菌具有较强的绒毛膜穿透力和吸附力,可在接种后2h左右吸附母体并侵入绒毛膜,而后可在细菌产生的蛋白水解酶和炎症细胞的吞噬作用下,降低胎膜部分张力,进而引起胎膜早破[7];病原微生物在胎膜早破之后可通过起破口侵袭宫腔,导致发生宫内感染,进而发生胎膜、羊水、胎盘等感染。孕妇受到B族溶血性链球菌感染后,可促进多种炎症细胞因子及激活前列腺素、活磷脂酶A释放,其中的炎症细胞因子包括肿瘤坏死因子、白介素-8、白介素-6、白介素-1等,上述因子的刺激可引起子宫收缩,进而导致早产。母婴传播是新生儿发生早发型感染(由B族溶血性链球菌所致)的主要途径,不但增加新生儿感染、胎儿窘迫等新生儿不良结局的发生率,严重者可导致新生儿出现脑膜炎、肺炎、脓毒症等严重并发症[8]。
有研究显示,在较大生活或工作压力下女性自身免疫力降低,各种感染的发生几率均会明显升高,因此成为B族溶血性链球菌感染的高危人群[9]。因而,临床需重点关注自身免疫力降低的孕妇,在孕期重点给予健康宣教和保护,同时在孕期加强B族溶血性链球菌感染的筛查工作,必要时可重复检测,以提高检出率。对于确诊B族溶血性链球菌感染的孕妇,临床治疗时需防止抗菌药物对分娩结局的不利影响。青霉素可作为孕期B族溶血性链球菌治疗的首选药物,青霉素治疗B族溶血性链球菌的敏感度最高,能有效改善B族溶血性链球菌感染孕妇的妊娠结局;如孕妇对青霉素过敏,可予以克林霉素、红霉素或头孢类药物治疗。
综上所述,B族溶血性链球菌感染可增加孕妇和新生儿不良结局的发生率,对母婴健康造成严重危害,故临床应在围产期实施筛查,尽早对带菌者实施治疗,以有效降低B族溶血性链球菌感染对母婴造成的危害。
[1]钟媛媛,周洁琼.武汉市孕妇B族链球菌感染与妊娠结局的关系[J].中国妇幼保健,2016,31(1):33-34.
[2]王莉钦,吴兰芬,韦云龙.孕期生殖道B族溶血性链球菌感染检测的临床意义[J].中华医院感染学杂志,2014,24(7):1763-1765.
[3]张永,张秦,吴元赭,等.妊娠晚期孕妇B族溶血性链球菌感染对母儿的影响[J].医学研究生学报,2013,26(8):833-835.
[4]马春利.ASO测定阳性在诊断溶血性链球菌感染中的临床意义[J].实用临床医药杂志,2015,19(17):188-189.
[5]姜静,杨蒙蒙,高丽君,等.妊娠晚期B族溶血性链球菌诊治研究进展[J].现代妇产科进展,2016,25(8):624-627.
[6]郑雪艳,韦红.实时荧光定量聚合酶链反应检测妊娠晚期孕妇和新生儿B族溶血性链球菌价值的系统评价和Meta分析[J].中国循证儿科杂志,2015,10(3):187-192.
[7]张娟,康喆,郭金珍,等.新生儿早发型B族溶血性链球菌败血症并发化脓性脑膜炎大面积脑梗死一例[J].中华围产医学杂志,2014,17(6):430-431.
[8]郭华峰,杨筱青,杨俊娟.妊娠晚期孕妇生殖道B族溶血性链球菌感染及临床结局研究[J].中国妇幼保健,2014,29(30):4897-4898.
[9]马爽,张晓静,李海娇.妊娠晚期B族链球菌带菌者预防性治疗的临床研究[J].医学研究杂志,2014,43(1):111-113.
R411.3
A
1004-6879(2018)01-0034-02
2017-04-16)

