D-二聚体、P选择素联合检测对急性脑梗死病情及预后判断的价值
黄 攀 何晓英
(西南医科大学附属医院,四川 泸州 646000)
急性脑梗死(ACI)由于神经元的不可再生特性,决定了脑梗死具有极高的致残率和复发率,给社会和家庭带来沉重负担,因此对脑梗死高危患者早期预测及发生脑梗死后早期积极抢救缺血半暗带,恢复脑细胞供血以减缓脑细胞损伤,提高患者的临床救治率极为重要。研究发现,血小板活化、凝血系统和纤溶系统失衡是脑血栓形成的主要原因〔1,2〕。P-选择素(CD62p)可反映血小板活化状态的水平;而D-二聚体(D-D)是反映血栓形成和纤溶系统激活高特异性的明确标志,有助于血栓形成及溶栓治疗的监测。本研究探讨D-D、CD62p联合检测对ACI的病情程度及预后判断的价值。
1 资料与方法
1.1临床资料 2015年2月至2016年2月在西南医科大学附属医院神经内科住院的发病在24 h内ACI患者258例作为脑梗死组,其中男138例,女120例,年龄45~82岁,平均(68.78±9.72)岁。其中合并高血压88例,糖尿病62例,有吸烟史171例,饮酒史109例,高同型半胱氨酸(Hcy)46例,高血浆纤维蛋白原(Fg)38例。入选病例均符合1995年第四次全国脑血管病会议制定的诊断标准〔3〕,依据血液学检测、影像学及心脏检查的诊断结果进行比较类肝素药物治疗急性缺血性脑卒中试验分型(TOAST)并经2名研究者进行一致性认定,纳入病因确定为动脉粥样硬化血栓形成的病例,同时排除椎-基底动脉系统闭塞引起的脑梗死,慢性阻塞性肺病、缺血性心脏病者、风湿性心脏病、先天性心脏病、细菌性心内膜炎及房颤、自身免疫系统疾病、恶性肿瘤、感染和其他严重内科疾病(如肺栓塞、静脉窦血栓、深静脉血栓等)及女性有服用雌激素史者。患者入院后,脑梗死组根据改良爱丁堡斯堪的那维亚评分标准〔3〕分为3个亚组:轻度脑梗死(≤15分)组90例;中度脑梗死(16~30分)组88例;重度脑梗死(31~45分)组80例。选取本院同期门诊健康检查者为对照组,共80例,其中男12例,女8例,年龄46~81岁,平均(63.85±10.34)岁。同时在发病12个月时进行Barthel指数(BI)评分,将BI≥95分为预后良好、BI<95分为预后不良的分界点,再将 BI转换为二分类变量(残疾与否)〔4〕。
1.2研究方法 标本采集及测定方法:所有检测对象于入院24 h内晨起后空腹采集肘前静脉血3 ml两管,其中乙二胺四乙酸(EDTA)抗凝管分离提取血浆,不加抗凝剂管分离提取血清,置于-20℃冰箱内储存。采用流式细胞仪检测血清中CD62p水平(流式细胞仪为美国应用生物系统公司;试剂盒为上海轩昊科技公司,按照说明书操作)。采用磁珠法检测血浆中D-D含量(正常值:0~1 μg/ml)。
1.3随访 对患者进行定期随访,以门诊或电话形式进行,随访时间为6~24个月,平均12个月。主要观察终点事件指标为死亡、病残或复发性脑卒中事件。
1.4统计学方法 采用SPSS17.0软件进行t检验,ANOVA分析,LSD-t法及Logistic回归分析,并绘制受试者工作特征(ROC)曲线计算曲线下面积(AUC)。
2 结 果
2.1各组外周血D-D、CD62p水平比较 脑梗死组D-D〔(2.59±0.85)ng/L〕、CD62p水平〔(27.78±7.79)ng/L〕均较对照组明显升高(P<0.05);且重度脑梗死组较中度、轻度脑梗死组比较及中度脑梗死组与轻度脑梗死组比较差异均有统计学意义(P<0.05)。见表1。
2.2外周血D-D、CD62p、一般临床资料与ACI患者预后的关系 随访期间发生终点事件情况:15例(5.8%)死亡,98例(37.9%)病残,89例(34.5%)发生复发性脑卒中事件。以随访期间观察到的终点事件为因变量,D-D、CD62p、一般临床资料为自变量进行Logistic回归分析,结果显示吸烟史、D-D、CD62p均为预后不良的独立预测因素,见表2。

表1 各组外周血D-D、CD62p水平比较
与对照组比较:1)P<0.05;与轻度脑梗死组比较:2)P<0.05

表2 Logistic回归模型分析外周血D-D、CD62p及临床资料与急性脑梗死预后之间的关系
Hcy为血同型半胱氨酸;Fg为血浆纤维蛋白原
2.3外周血D-D联合CD62p检测对终点事件的预测价值分析 D-D、CD62p联合检测对终点事件的AUC为0.835、敏感性为83.4%、特异性为86.5%,均高于两项单独检测(P<0.05),见表3及图1。
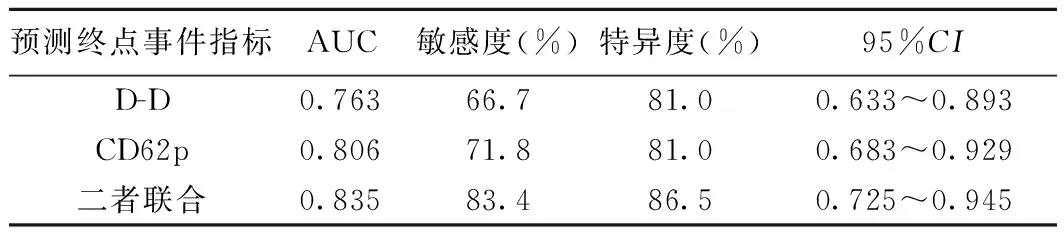
表3 外周血D-D、CD62p检测对终点事件的预测价值
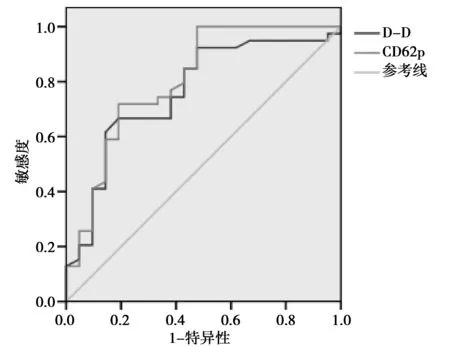
图1 外周血D-D、CD62p的检测对预测终点事件的ROC曲线
3 讨 论
脑梗死TOAST病因分型中绝大部分为动脉粥样硬化〔4〕,其病理基础是血小板。研究发现血小板活化与血栓的发生发展有着密切关系〔5,6〕,脑梗死就是在动脉硬化斑块的基础上,由于血流动力学或血液内容物发生变化等原因使血小板活化加剧,形成血小板-纤维蛋白原血栓,进而堵塞血管造成梗死〔7〕。
各种原因导致受损血管壁发生收缩改变了局部的血流动力学特征,进而导致血小板在血浆血管性血友病因子(vWF)的作用下黏附于暴露的内皮下组织上,黏附的血小板受到内皮细胞释放的胶原或凝血酶等物质的刺激发生形态改变,进一步发生释放反应及花生四烯酸代谢。由释放反应分泌释放的二磷酸腺苷(ADP)及花生四烯酸代谢形成血栓烷A2均可激活细胞内通路使得Ca离子流动导致血小板与纤维蛋白发生桥联作用而出现聚集现象,最终Fg参与聚集形成血栓,而血小板在此过程中发生黏附-变形-释放-聚集的反应就是血小板的活化反应〔8〕。正因为血小板活化具有如此重要的作用,本研究遂据此观察以期发现能够预测病情程度及预后的新途径〔9〕。
CD62p是分布在静止性血小板内α颗粒上的一种糖蛋白,当血小板活化后,α颗粒迅速与血小板膜融合并释放,使得CD62p重新分布于血小板表面〔10〕。研究发现在血小板活化10 min后即达到浓度高峰,因此其可作为评价血小板活化状态及血栓形成的特异标志物。Okada等〔11〕使用小鼠和狒狒建立脑缺血模型,发现在脑缺血1 h,CD62p表达增加,8~24 h达到高峰,持续3~5 d,而Huang等〔12〕通动态检测ACI患者CD62p其结果与Okada等〔11〕基本吻合。Cha等〔13〕对45例ACI患者观察表明,CD62p上调与ACI患者临床恶化程度有关。此外,ACI发生时往往合并纤溶系统功能失调或障碍,D-D是交联纤维蛋白的特异性降解产物,外周血D-D升高提示体内发性纤溶活性的增强。研究发现当体内血栓形成后D-D才会在血浆中增高,因此它可以作为诊断血栓形成的特异分子标志〔14〕,已经有研究显示其与冠心病的发病和复发相关,而且与脑的静脉窦血栓相关〔15〕。
本研究表明CD62p、D-D可以作为ACI血栓形成的标志性指标,与其他相关实验结论吻合〔16~18〕,同时提示在临床溶栓时可动态监测D-D、CD62p的水平可以评判血栓融通与否;本研究结果表明血小板活化程度越高,血小板黏附、聚集的能力越强,越易于形成动脉血栓造成局部脑组织血液供应中断形成梗死灶;本研究ROC曲线分析结果与其他学者研究结论吻合〔19〕。因此,ACI患者外周血D-D联合CD62p 检测及时、方便、经济,能早期评估ACI患者危险分层及预后,对预防病情加重,积极采取治疗措施,改善预后有重要临床意义。然而本研究所收集的病例样本量小,且未能动态监测,有待进一步完善。

