营养治疗对代谢综合征2型糖尿病患者的影响
2型糖尿病是目前我国临床上最为常见的糖尿病类型,患者比例超过糖尿病总患者的90%,2型糖尿病是由于患者体内出现胰岛素不足所导致的一种疾病,主要表现为患者血糖和血脂的异常,严重影响到患者的生存质量[1-2]。目前临床上常采用胰岛素治疗2型糖尿病。但长期用药可能降低患者的耐受性,并且对于2型糖尿病患者来说,若不加以营养干预,极易导致血糖控制效果不佳,基于此,本研究主要选取本院2015年1月—2018年1月接收的50例符合代谢综合征标准的2型糖尿病患者,进行分析,探讨医学营养治疗对该类患者临床治疗效果及饮食结构的影响。
1 资料与方法
1.1 一般资料
从本院2015年1月—2018年1月接收的符合代谢综合征标准的2型糖尿病患者中,随机抽取50例患者,将其按照入院顺序进行奇偶排序,25例奇数患者作为观察组,25例偶数患者作为对照组。观察组中,男15例,女10例,年龄38~73岁,平均年龄(55.5±17.5)岁,病程2~5年,平均病程(3.5±1.5)年;对照组中,男13例,女12例,年龄41~74岁,平均年龄(57.5±16.5)岁,病程2~6年,平均病程(3.5±1.4)年。两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。
纳入及排除标准:(1)均符合WHO关于2型糖尿病的诊断标准[3];(2)所有患者及家属均对本研究知情,并签署知情同意承诺书,本研究已获我院批准;(3)排除严重心肺疾病患者、严重肝肾疾病患者、精神意识障碍患者、临床资料不全患者。
1.2 方法
对照组患者接受常规治疗,给予患者皮下注射胰岛素联合口服降糖药进行治疗。观察组患者在对照组的基础上增加营养治疗,患者进行血糖监测,计算其低血糖指数(GI),并根据其病情实施营养干预。由专业营养科医师根据患者的具体病情来制定适合的糖尿病饮食方案,严格计算热量需求量,并将饮食方案交于本院营养食堂以及配餐工作人员,患者住院期间严格按照营养食堂所提供的膳食进食[4]。针对低GI者,需用GI≤45的膳食代替早餐和晚餐;针对水溶性膳食纤维者,在其早餐、晚餐中添加10 g水溶性膳食纤维。水溶性膳食纤维和低GI膳食均为购入成品,水溶性膳食纤维则由25%膳食纤维、25%低聚葡萄糖糖、25%低聚果糖、25%低聚木糖等组成。低GI膳食每100 g含8.0 g膳食纤维、69 g碳水化合物、5 g脂肪、18 g蛋白质、394 kCal能量。两组患者均持续干预6个月。
1.3 观察指标
观察两组患者治疗后血糖控制情况,指标包括空腹血糖(FPG)、餐后2 h血糖(2 hPG)、糖化血红蛋白(HbA1c)。
1.4 统计学方法
此次研究资料均由SPSS 20.0软件进行统计分析,计量资料对比采用t检验,以P<0.05为差异具有统计学意义。
2 结果
治疗前,两组患者FPG、2 hPG、HbA1c比较,差异均无统计学意义(P>0.05)。治疗后,观察组患者FPG、2 hPG、HbA1c均低于对照组患者,差异具有统计学意义(P<0.05)。见表1。
3 讨论
饮食结构的改变和老龄化的加剧导致2型糖尿病成为一种临床上常见的疾病,2型糖尿病是一种慢性代谢性疾病,大部分患者多在中年之后发病,长期发展会严重影响患者的身体健康及生活质量,严重者会导致一系列的并发症,危及患者的生命健康[5-6]。因此,对于2型糖尿病治疗的基础就是控制血糖。目前胰岛素联合口服降糖药是治疗2型糖尿病的主要方式,但长期使用胰岛素加重了患者的治疗耐受性,可能对患者的血管造成慢性损伤,从而影响到患者的预后[7-8]。近年来临床上提出了营养联合治疗的方式,徐峻等[9]研究曾报道,营养治疗可以改善2型糖尿病患者的预后,营养治疗可以帮助患者制定合理的膳食结构,从而降低脂肪、糖分等物质的摄入,使患者体内糖化血红蛋白含量有所下降。营养治疗主要遵循合理控制热量、糖分、脂肪摄入的原则,根据患者血糖水平的变化来调整患者膳食的结构。莫琴等[10]研究报道,营养治疗的目的是优化2型糖尿病患者的血糖控制效果,可以根据患者糖类总摄入量来对胰岛素的剂量进行调整。本研究结果显示,接受营养治疗的观察组患者治疗后血糖水平优于常规治疗患者,与赵小荣等[11]研究结果相符。喻敏等[12]研究中曾提出,营养治疗能够提高2型糖尿病患者血糖控制的稳定性。
综上所述,营养治疗对符合代谢综合征标准的2型糖尿病效果较为理想,为患者建立了健康的饮食结构,能够有效的控制患者血糖,并使血糖维持一定的稳定性。
表1 两组患者治疗后血糖控制情况对比(±s)
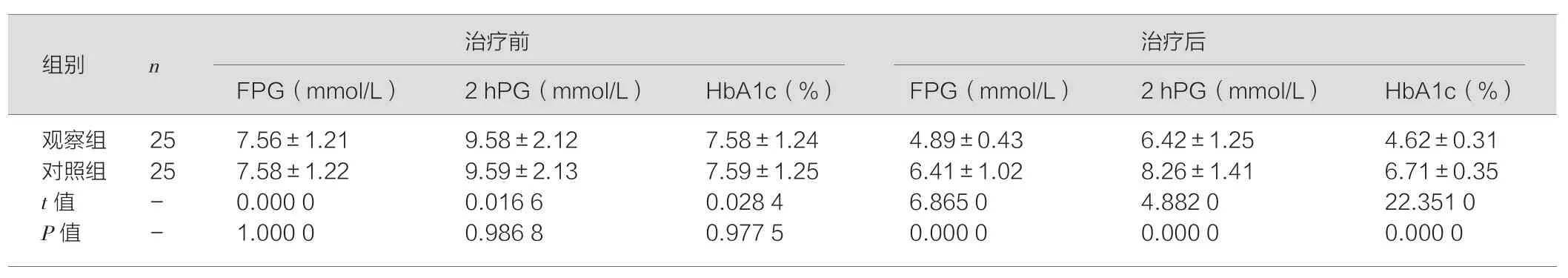
表1 两组患者治疗后血糖控制情况对比(±s)
观察组 257.56±1.219.58±2.127.58±1.244.89±0.436.42±1.254.62±0.31对照组 257.58±1.229.59±2.137.59±1.256.41±1.028.26±1.416.71±0.35 t值 - 0.00000.01660.02846.86504.882022.3510 P值 - 1.00000.98680.97750.00000.00000.0000

