单次股-坐骨神经阻滞神经阻滞麻醉与硬膜外阻滞麻醉对全膝关节置换术患者血流动力学、VAS评分及不良反应的影响
430000湖北六七二中西医结合骨科医院,武汉
全膝关节置换术(totalknee arthroplasty,KTA)是一种治疗晚期骨性关节炎类风湿性关节炎等疾病及重建关节功能的有效手术方式。该手术可有效纠正患者髋关节畸形,提高日常生活能力,但其手术时间长、术中出血量大、创面大且接受此类手术的中老年患者多伴有高血压、糖尿病等,由于机体各器官的衰退,使其对手术及麻醉的耐受性较低,从而增加了手术风险和术后并发症,术后患者多伴有剧烈的疼痛,会导致关节内粘连、关节囊挛缩和肌肉萎缩等不良后果,严重影响患者的预后[1-3]。因此选择合适的麻醉方案尤为重要。因而笔者进一步观察单次股-坐骨神经阻滞神经阻滞麻醉与硬膜外阻滞麻醉对全膝关节置换术患者血流动力学、VAS评分及不良反应的影响。本文选取2016年2月-2018年2月收治的行全膝关节置换术患者90例,进行临床对照试验,研究结果如下。
资料与方法
2016年2月-2018年2月收治行全膝关节置换术患者90例,告知患者及家属研究目的和内容后,家属同意患者参与本次研究并签署知情同意书。⑴纳入标准:①所有患者均确诊患有膝关节疾病,并符合美国麻醉医师协会ASAⅠ~Ⅱ级诊断标准[4];②年龄:40~75岁患者;③符合手术指征。⑵排除标准:①合并心、肺、肝、肾等其他器官严重衰竭患者;②沟通、听力、智力、精神障碍患者;③其他部位并发骨折患者。采用随机数字法将其分为对照组和观察组,各45例。观察组男27例,女18例;年龄41~74岁,平均(57.55±5.46)岁;病程2~5年,平均(3.85±0.34)年。对照组男28例,女17例;年龄40~75岁,平均(57.88±5.65)岁;病程2~6年,平均(3.77±0.36)年。两组上述基线资料比较,差异无统计学意义(P>0.05),具有可比性。
表1 两组各时点DBP、SBP、HR比较(±s)
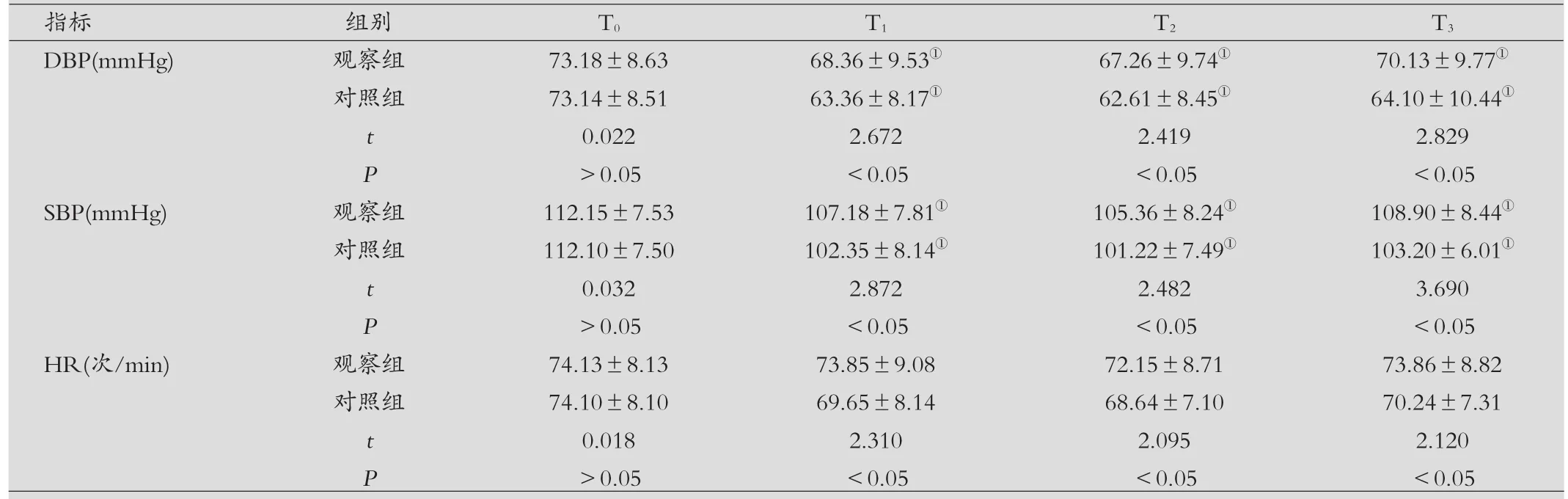
表1 两组各时点DBP、SBP、HR比较(±s)
注:与同组T0时比较,①P<0.05。
指标 组别 T0 T1 T2 T3 DBP(mmHg) 观察组 73.18±8.63 68.36±9.53① 67.26±9.74① 70.13±9.77①对照组 73.14±8.51 63.36±8.17① 62.61±8.45① 64.10±10.44①t 0.022 2.672 2.419 2.829 P>0.05 <0.05 <0.05 <0.05 SBP(mmHg) 观察组 112.15±7.53 107.18±7.81① 105.36±8.24① 108.90±8.44①对照组 112.10±7.50 102.35±8.14① 101.22±7.49① 103.20±6.01①t 0.032 2.872 2.482 3.690 P>0.05 <0.05 <0.05 <0.05 HR(次/min) 观察组 74.13±8.13 73.85±9.08 72.15±8.71 73.86±8.82对照组 74.10±8.10 69.65±8.14 68.64±7.10 70.24±7.31 t 0.018 2.310 2.095 2.120 P>0.05 <0.05 <0.05 <0.05
表2 两组患者术后不同时间VAS评分比较(±s)

表2 两组患者术后不同时间VAS评分比较(±s)
注:与对照组相比,①P<0.05。
组别 n VAS 2 h 4 h 8 h 24 h观察组 45 4.71±0.80① 4.54±0.73① 3.02±0.94① 1.72±0.64①对照组 45 5.84±0.76 5.44±0.64 3.94±0.14 2.53±0.71 t 6.870 6.219 6.494 5.684 P<0.05 <0.05 <0.05 <0.05

表3 两组患者术后不良反应比较[n(%)]
研究方法:两组患者入手术室后均给予吸氧、心电监护,监测心电图、血压、血氧饱和度。对照组采用硬膜外阻滞麻醉:于L2~3穿刺置管3 cm,同时注入1%的利多卡因和0.25%地卡因8~20 mL,根据麻醉平面的不同术中可酌情追加用量。观察组采用单次股-坐骨神经阻滞神经阻滞麻醉:股神经阻滞定位在腹股沟韧带下方、股动脉搏动外侧1~2 cm处,当刺激神经引起股四头肌收缩及髌骨节律性跳动时为穿刺成功,注入0.5%罗哌卡因30 mL,坐骨神经阻滞定位在髂后上棘与股骨大转子连线中点向下4~5 cm处,当刺激神经引起足背伸或趾屈时为穿刺成功,注入0.5%罗哌卡因30 mL。
观察指标:①两组患者VAS疼痛评分比较,评分准则:满分10分,无痛为0分,轻微疼痛为<4分,患者有叩痛为4~6分,强烈难忍的疼痛为7~10分,得分越高表明疼痛程度越严重;②观察并记录患者的麻醉效果及T0、T1、T2、T3时的DBP、SBP、HR。③观察并记录两组患者术后不良反应。
统计学处理:采用SPSS 19.0分析,计量资料采用(±s)表示,采用t检验;计数资料采用n(%)表示,采用χ2检验。P<0.05表示差异有统计学意义。
结 果
两组各时点DBP、SBP、HR比较:两组患者T0时DBP、SBP、HR水平差异无统计学意义(P>0.05),观察组患者T1、T2、T3时 DBP、SBP、HR 均显著高于对照组,差异具有统计学意义(P<0.05),见表1。
两组患者术后不同时间VAS评分比较:观察组术后2 h、4 h、8 h和12 h的VAS评分明显低于对照组,差异有统计学意义(P<0.05),见表2。
两组患者术后发生不良反应比较:观察组术后不良反应发生率8.89%,明显低于对照组的24.44%,差异有统计学意义(P<0.05),见表3。
讨 论
随着医疗水平的提高,对于围术期的管理不仅是让患者顺利度过手术,而且要关注手术与麻醉对患者术后短期甚至长期预后的影响。目前,国内外尚无统一镇痛策略,临床多给予椎管内麻醉、腰丛阻滞、腰骶丛神经阻滞等方法,但均存在一定的弊端,如深度不易掌握、血流动力学影响等,因此,如何降低术后疼痛、促进患者早期功能锻炼,已成为临床关注问题之一[5-9]。
已有研究表明单次股-坐骨神经阻滞神经阻滞麻醉在KTA中的效果显著[10]。说明单次股-坐骨神经阻滞神经阻滞麻醉在KTA中的效果显著。硬膜外麻醉是指硬膜外间隙阻滞麻醉,即将局麻药注入硬膜外腔,阻滞脊神经根,暂时使其支配区域产生麻痹。其用药简单、对呼吸循环影响较小,但其起效时间较长,有麻醉组织不完全的可能,平面不好控制。而单次股-坐骨神经阻滞神经阻滞麻醉只对患侧神经发挥作用,能够减少麻醉药物用量,降低药物本身对血流动力学的影响,提高阻滞效果,弥补了硬膜外麻醉的不足。罗哌卡因是第一个纯左旋体长效酰胺类局麻药,其通过阻断钠离子流入神经纤维细胞膜内对沿神经纤维的冲动传导产生可逆性的阻滞,有麻醉和镇痛双重效应。
综上所述,单次股-坐骨神经阻滞神经阻滞麻醉在KTA中的效果更佳,值得临床推广应用。

