双平面腔内超声联合新型微泡显影剂超声造影诊断肛瘘内口的价值
叶丽娥,任伟涛,陈小燕,常建东
(北京中医药大学厦门医院①超声科,②肛肠科,福建 厦门 361009)
肛瘘一般由原发内口、瘘管和外口3部分组成,亦有仅具内口或外口者,内口为原发性,外口为继发性。临床手术治疗术前明确瘘管走向及解剖关系,确定内口位置,可明显降低手术复发率。笔者采用双平面腔内超声联合新型微泡显影剂以提高内口显示率,为临床提供丰富的影像检查资料,现报道如下。
1 资料与方法
1.1 一般资料 选择2017年11月至2018年3月我院收治的肛瘘患者60例,男48例,女12例;年龄18~68 岁,平均(42.0±13.2)岁,病程 0.6~12 年;术前均先行双平面腔内超声检查,再行双平面腔内超声联合新型微泡显影剂造影检查。
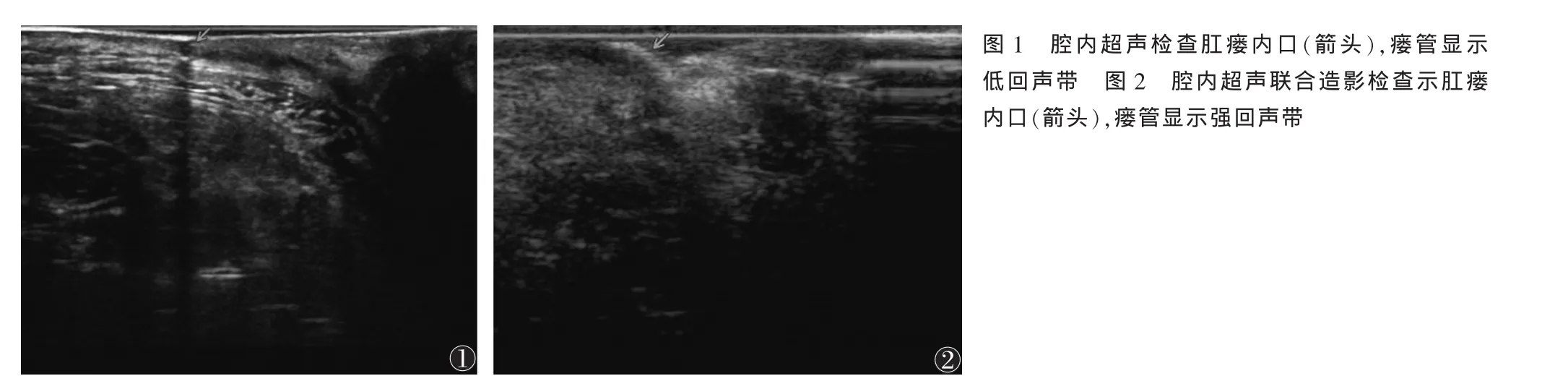
1.2 仪器与方法 采用日立彩色多普勒超声诊断仪,双平面腔内探头(凸阵/线阵),频率(凸阵4.0~8.0 MHz/线阵5.0~10.0 MHz)。先行双平面腔内探头(凸阵环扫模式及线阵模式)针对性及全面探查,找到可疑瘘管及可疑内口。后使用双平面腔内探头(凸阵模式及线阵模式)联合新型微泡显影剂行针对性及全面探查。检查前根据超声探查情况在肛周找到外口,如肉眼观察不到外口,可在可疑外口处挑破皮肤,露出外口。后在超声引导下用探针疏通瘘管,新型微泡显影剂为维生素C 10 mL与碳酸氢钠5 mL混合液,于使用前混合,震荡5~10次,待有气泡后,立即通过瘘管外口快速注入,观察显影剂走行及经过内口情况。腔内超声检查示瘘管为条带状低回声区,如有内口则为强回声的黏膜中断(图1);腔内超声联合造影检查,注入显影剂后超声图像表现为沿着瘘管走行的条带状强回声区,如有内口则可见强回声显影剂进入肠腔(图2)。
1.3 观察指标[1]内口:瘘道穿过黏膜-黏膜下层的点为瘘管内口,超声显示为强回声黏膜的连续性中断。主瘘管和分支瘘管:是位于肛管与外口之间的条索状结构,呈低回声带,一种是放射状直线管道,一种是走行弯曲的曲线管道。
1.4 统计学方法 采用SPSS 19.0统计软件,腔内超声与腔内超声联合造影对肛瘘显示率比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 2种检查方法对内口显示率比较(表1) 双平面腔内超声联合新型微泡显影剂造影示4例无内口,经手术证实,为内口闭合。2种检查方法内口显示率比较差异有统计学意义(χ2=7.260,P<0.05)。
2.2 2种检查方法对主瘘管和分支瘘管显示率比较(表1) 2种检查方法均显示主瘘管,双平面腔内超声显示的分支瘘管均经双平面腔内超声联合新型微泡显影剂造影证实,另发现2例存在分支瘘管。2种检查方法对主瘘管、分支瘘管的显示率比较差异均无统计学意义(均P>0.05)。

表1 2种检查方法对肛瘘内口、主瘘管、分支瘘管显示率的比较 例(%)
3 讨论
内口是肛瘘的原发病灶,治疗需准确定位,确定瘘管数量,如检查不清或定位错误,会导致治疗失败。因此,术前准确评估瘘管走行,正确判断内口的位置及数量,不仅能正确有效地处理内口,切除肛瘘,且能尽量避免损伤括约肌,减少肛门功能的影响,对治疗具有重要意义[2]。确定肛瘘内口位置可根据病史、碘油造影、肛门镜检查、外口与肛门的距离来判断,另外,染色、探针检查及触诊均可帮助了解内口位置。但在临床手术治疗过程中,确定内口位置仍有一定困难,尤其是复杂肛瘘诊断,直肠腔内超声可帮助显示瘘道的形态、走行、内口位置,判断是否存在次级分支及合并感染灶[3]。但一些特殊情况,也可导致内口显示不清,如内口细小、内口纤维化(炎症不明显)、瘘管走行复杂等情况。
霍勇军等[4]报道MRI对内口显示的敏感度为94.9%(56/59),特异度为 85.0%(17/20),但其价格昂贵,检查时间长。张晓飞等[5]报道H2O2超声造影增强检查与常规经直肠检查瘘管具有明显优势,但H2O2从内口溢出时会刺激患者黏膜,引起痛感,需改进。胡浩清等[6]报道用H2O2超声造影检查诊断肛瘘,在明确瘘管范围、走行、分支、内口情况等方面具有优势,但由于H2O2是强氧化剂,对肠道黏膜具有损伤,易引起并发症,患者痛苦较大。本研究通过双平面腔内超声联合新型微泡显影剂显著提高了肛瘘内口的显示率,采用碳酸氢钠与维生素C混合液作为新型微泡显影剂,检查前充分混合产生大量二氧化碳气泡再注射到瘘道,超声对气泡会产生强反射,呈强回声图像,可明确诊断瘘管的走行及有无内口,且对肠道黏膜无任何刺激,患者无任何不适。
总之,采用双平面腔内超声联合新型微泡显影剂在确定内口位置方面明显优于单纯腔内超声检查,可对临床手术治疗提供可靠的影像资料,值得临床推广使用。

