CT、MRI检查在后循环缺血性眩晕患者脑梗死诊断中的应用
杨中杰,郭爱菊,高敬平
(河南中医药大学第二附属医院·河南省中医院,郑州450002)
眩晕是因机体对空间定位障碍而产生的一种动性或位置性错觉,是常见于老年人群。眩晕可分为真性眩晕和假性眩晕。真性眩晕是由眼、本体觉或前庭系统疾病引起的,有明显的外物或自身旋转感。假性眩晕多由心血管疾病、脑血管疾病、贫血、尿毒症、药物中毒、内分泌疾病及神经官能症等全身系统性疾病导致。近年研究[1]发现,后循环缺血是阵发性、位置性眩晕的主要病因。后循环颈动脉系统短暂性缺血发作和脑梗死是导致后循环缺血的主要病因[2,3]。多数后循环缺血性眩晕患者脑梗死无特异性临床症状,部分患者脑干、小脑影像学特征不明显,极易造成误诊、漏诊。磁共振动脉血管成像(MRA)是目前临床诊断后循环缺血的金标准,但MRA操作复杂,诊断费用高,在基层医院的普及度较低。CT、MRI是常用的影像学诊断方法。我们观察了CT、MRI检查在42例后循环缺血性眩晕患者脑梗死诊断中的应用情况。现报告如下。
1 资料与方法
1.1 临床资料 选取2015年4月~2016年9月我院收治的后循环缺血性晕眩患者42例,其中男19例,女23例,年龄35~75(52.43±4.86)岁。根据《中国后循环缺血的专家共识》中后循环缺血的相关诊断标准[4]诊断为后循环缺血性眩晕,主要临床表现为发作性眩晕、倾倒感,同时伴有恶心、呕吐、言语不清、无力感及面目麻木等。排除标准:外耳源性疾病或其他系统疾病引起的眩晕者;伴有颅内肿瘤者;合并认知功能障碍或精神病者。本研究经本院伦理委员会批准同意,患者或家属均签署知情同意书。
1.2 CT检查方法 采用GE公司提供的型号为Discover 750 HD宝石CT扫描仪对患者进行扫描检查,扫描参数设定为:管电压120 kV,管电流 300 mA,层厚4 mm,扫描时间8~10 s,检查时患者采用仰卧体位,扫描基线垂直于听眦线,并以眉弓上方3 cm至下颌骨下方3 cm为扫描范围[5]。
1.3 MRI和MRA检查方法 采用GE公司提供的型号为Signa Excite 3.0T核磁共振成像仪在患者CT检查结束后行MRI和MRA检查,MRA检查采用3D-TOF法,扫描位置为脑后循环的颅内段,参数设定为:①TE:3.2 ms;②TR:20 ms;③层厚:1.0 mm。MRA成像和后处理方法:患者基底动脉和两侧椎动脉颅内段血管采用3D-TOF MRA序列进行观察,参数设定为:①TR/TE:32/3.3 ms;②FOV:18 cm;③层厚:0.8 mm;④翻转角:20°;⑤矩阵:256×512。
1.4 CT、MRI和MRA图像分析方法 在对血管性晕眩脑实质行诊断时,CT和MRI存在差异,CT检查结果显示脑梗死为阳性,无脑梗死病变或与MRI检查结果严重不符视为阴性;MRI检查结果显示脑实质变化为阳性,反之则为阴性。3D MRA成像出现脑梗死灶视为阳性,必要时可结合MRA原始图像和颅内MRI平面图综合诊断分析[6,7]。老年人群多伴有高血糖、高血压和高血脂症,颅脑CT或MRI检查时可发现因小动脉病变所致的小的梗死灶或缺血灶,与缺血晕眩症状无关。根据基底动脉供血不足情况进行分型,其中A型为基底动脉管壁出现不同程度不光滑、伴有串珠样改变或管壁增粗;B型为动脉行走迂曲;C型为基底动脉闭塞、管腔狭窄,信号明显减弱。根据椎动脉供血不足情况进行分型:A型为椎动脉管壁出现不光滑、血管行走僵直,伴有串珠样改变或管壁增粗;B型为椎动脉走形迂曲;C型为椎动脉闭塞、局部血管管径狭窄,信号减弱;D型为一侧椎动脉出现闭塞、缺如而无法显影,信号显著减弱。
1.5 统计学方法 采用SPSS20.0统计软件。计数资料组间比较用χ2检验。P<0.05表示差异有统计学意义。
2 结果
42例后循环缺血性眩晕患者MRA检查诊断脑梗死17例、CT检查诊断脑梗死11例、MRI检查诊断脑梗死33例。MRA检查诊断为脑梗死17例中CT检查诊断脑梗死3例、MRI检查诊断脑梗死17例。MRA检查诊断无脑梗死25例中CT检查诊断脑梗死8例、MRI检查诊断脑梗死14例。二者比较P<0.01。见图1、图2。
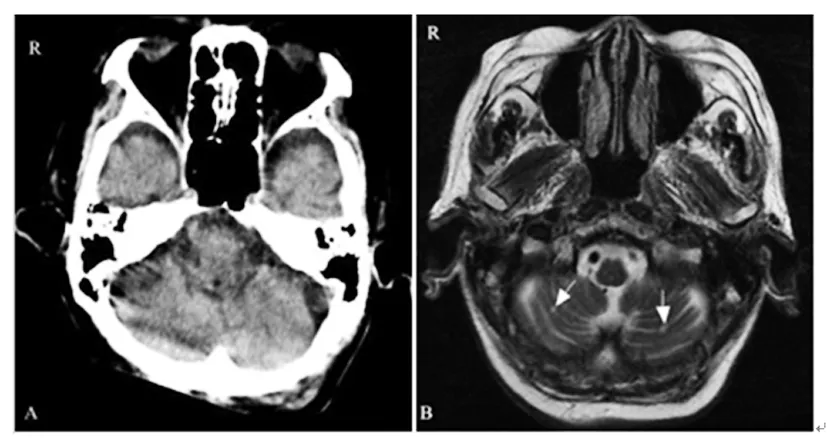
注:A 颅脑CT未见小脑病变;B 颅脑MRI TWI2显示双侧小脑小片状高信号
图11例患者CT与MRI图像

注:A MRI TWI2显示脑干及小脑未见异常;B MRA显示基底动脉多发重度狭窄,局部闭塞。
图21例患者MRI和MRA影像图像
MRA检查结果显示,17例存在脑梗死的后循环缺血性眩晕患者基底动脉变化为24条A型、7条B型、6条C型、3条无异常、2条A型合并B型改变;两侧椎动脉为45条A型、8条B型、10条C型、10条D型、3条无异常、9条A型并发B型改变、4条B型并发C型改变。
3 讨论
后循环缺血是因大脑组织供血系统中后循环血液供应动脉系统出现病变,导致局部大脑组织供血不足而出现缺血现象。当长时间脑组织缺血现象未能得到缓解时,因大脑组织长时间缺血缺氧而使对于脑组织区域的功能出现障碍,进而使起患者出现头痛、眩晕、意识消失等一系列症状。脑梗死和短暂性脑缺血发作是临床上根据患者脑缺血时间及程度进行划分。动脉粥样硬化是诱发后循环缺血的危险因素,可进一步促进血管形成血栓,导致相应血管区域出现供血不足。后循环缺血在一定程度上可诱发脑迷路发生卒中,而由脑迷路卒中所致的晕眩属于周围性、耳源性晕眩,但从病因学角度分析,仍将脑迷路卒中划归于脑血管性眩晕范畴。后循环缺血引起的晕眩可使患者出现小脑样病变和脑干病变的临床症状,因为后循环为大脑组织主要的供血系统,当其出现障碍,后循环供血系统对于的大脑组织区域可出现血氧供应不足而导致大脑局部组织出现缺血,如脑干、小脑、内耳区域等,当这些区域内血流分布降低,可导致其组织和神经出现功能性减退,而前庭神经系统出现障碍时,可使患者出现躯体平衡障碍、眩晕等症状[8]。
后循环缺血性晕眩采用CT检查进行诊断时诊出率较低,且当梗死病灶直径<15 mm时,采用CT对头部进行检查时难以将其检出。因此,对直径<15 mm的梗死病灶难以在其早期给予正确的诊断和给予安全有效的治疗方案,从而错失早期治疗时机,进而使其梗死病灶进一步扩大以及损伤血管,加重病情,增加治疗难度以及影响其预后效果。而MRI检查影像图中图像骨轮廓清晰,无骨伪影,且MRI影像图可获得较多的诊断参数,同时也能从影像学图上获得大量的患者的信息,进而为诊断患者的病因提供可靠的影像学依据。MRI对早期缺血性的诊断具有较高的敏感度,短时间内出现血管性病变,如 6h内血栓形成,即可在MRI检查时出现异常信号,梗死病灶因长时间缺血而导致病灶内晶体压增多而使病灶内的水分增多,从而使MRI检查时T1和T2值明显较周围组织延长[9]。本研究结果显示,42例后循环缺血性晕眩患者,CT检查结果阳性率26.19%,MRI检查结果阳性率为78.57%,MRI检查在后循环缺血性晕眩的诊断优于CT检查。17例脑梗死晕眩患者在其发病24 h内均用CT和MRI检查,其中CT诊断阳性率17.65%,MRI诊断阳性率100%,两种影像检查技术对病灶的检出率存在差异,MRI检出病灶的几率高于CT。当梗死病灶出现在脑干或小脑时,阻碍该领域内血氧的供给,可导致脑干或小脑血液分布降低,进而诱发眩晕,而这部分患者常被误诊为前庭神经系统病变。研究[10]证实,对急性眩晕患者采用MRI和CT检查时,约有25%的患者可发现小脑梗死。可能与患者动脉血管栓塞或狭窄时,小脑对应的血管可受累,或同时累及内耳或小脑,患者因累及部位出现缺血缺氧而出现功能性障碍有关。首先患者可出现耳鸣、听力减退、眩晕等临床症状,之后患者可能并发小脑症状,进而使患者出现躯体失衡。因此,在患者被诊断确诊晕眩病因前,对于孤立的、突发的晕眩的患者,应对患者行MRI检查,观察患者是否为血管源性病变,从而避免漏诊和误诊的发生,错失最佳治疗时机[11,12]。
综上所述, MRI诊断后循环缺血性眩晕的准确率较高。脑梗死晕眩患者的基底动脉、两侧椎动脉主要为A型。

