产前检查医疗纠纷的司法鉴定现状分析
杨小萍,陈 芳,刘 霞
(司法鉴定科学研究院 上海市法医学重点实验室 上海市司法鉴定专业技术服务平台,上海 200063)
出生缺陷是指婴儿出生前发生的身体结构、功能或代谢异常。出生缺陷可由染色体畸变、基因突变等遗传因素或环境因素引起,也可由这两种因素交互作用或其他不明原因所致,通常包括先天畸形、染色体异常、遗传代谢性疾病、功能异常,如盲、聋和智力障碍等。
我国是出生缺陷高发国家,据2012年发布的《中国出生缺陷防治报告》,我国出生缺陷发生率在5.6%左右,每年新增的出生缺陷人数约为90万例。出生缺陷严重影响婴幼儿的生命和生活质量,给家庭和社会带来沉重的经济和精神负担,已经成为影响人口素质和群体健康水平的公共卫生问题。
我国政府高度重视出生缺陷的防治工作,坚持出生缺陷综合防治策略,大力推广三级预防措施。国家先后颁布实施了《中华人民共和国母婴保健法》(1994年10月27日)及《中华人民共和国母婴保健法实施办法》(2001年6月20日),为保障母婴健康、提高出生人口素质、预防出生缺陷提供了法律保障。卫生部于2002年9月24日颁布了《产前诊断技术管理办法》等相关文件,使出生缺陷防治基本实现了有法可依。产前筛查和产前诊断作为二级预防措施,在出生缺陷防治工作中起着重要作用。胎儿畸形的产前筛查和产前诊断是出生缺陷监测系统中的关键环节,而产前超声检查又是其中重要的组成部分。
早在20世纪70年代,超声技术就已经被应用于产科临床以观察胎儿并诊断胎儿疾病。随着超声诊断仪器的不断改进和更新,以及计算机技术的飞速发展,超声已成为产前监测和产前诊断的重要手段,尤其在产前诊断方面,超声更突显出其独特的优势。超声影像不仅可以用来显示胎儿的形态、结构,实时观察胎儿在宫内的运动、行为及胎儿的血流动力学变化,而且能对胎儿的主要结构畸形进行筛查。超声检查的广泛应用有利于出生人口质量的提高。
2012年6月1日,中国医师协会超声医师分会正式公布了《产前超声检查指南(2012)》,指南对从事产前超声筛查和产前诊断的机构、人员、仪器设备和各阶段产前超声检查的时机、适应证、检查内容及诊断标准提出了规范化的要求,同时也对超声检查技术的局限性、影响因素、目前国内外文献报道的部分胎儿畸形产前超声检出率等做了说明。然而,虽然我国产前超声标准有了大幅度提高,但由于胎儿医学是一门新兴学科,很多胎儿异常表现和疾病尚未被认识或从未听说,加上胎儿超声难度高,影响因素多,种种原因造成超声医生水平提高较慢。不同医疗机构、检测人员对指南所要求内容的理解和遵循的程度不尽相同,产前超声检查的质量也就相距甚远。另外,还有些临床医生和孕妇们对超声的期望值过高,从而导致纠纷量增多。
1 案例资料
1.1 鉴定时间及委托单位、鉴定次数
2010—2017年笔者鉴定的涉及产前检查的医疗纠纷共49例,每一案例的鉴定材料包括司法鉴定委托书(除1例为医疗纠纷调解委员会委托鉴定外,其余48例均为法院委托鉴定)、病历资料、超声和放射影像学资料以及医、患各方的陈述意见(包括民事起诉状、答辩状等)。
从本组案例中可以看到,因新生儿“出生缺陷”或“错误出生”而使家长认为医院在产前超声检查中存在过错而引发诉讼和鉴定呈逐年增多的趋势,且近2年来增势迅猛(表1)。

表1 案例委托鉴定的时间分布情况
1.2 医疗机构的等级与性质
本组中45例委托单位为基层人民法院,3例为中级人民法院,1例为医疗纠纷调解委员会。从鉴定次数来看,中级人民法院委托的鉴定中,2例为第2次鉴定,1例为第3次鉴定,基层法院委托的45例案件中41例为初次鉴定,4例为第2次鉴定。
据笔者了解,本组案件在委托至本中心之前,大多曾委托当地司法鉴定机构鉴定,但多因案件技术难度大,而被退卷。故本组多数实际上并非初次委托。
本组中绝大部分(41例)被告仅为一家医疗机构,5例有两家被告医疗机构,3例有三家被告医疗机构,被告医疗机构的总数达59家。其中三级医院26家(44%);二级医院 22家(37%);一级医院 6家(10%),其他5家(9%)医疗机构等级不详,分别为民营妇产科专科医院、医疗有限公司、体检中心等。上述这59家被告医疗机构,从经营性质来看,公立医院51家(86%),民营医疗机构8家(14%)。
上述资料提示,患者去三级医院和二级医院做产前筛查和产前诊断的比例较高,去一级医院、民营医疗机构的比例较低,患者对二级以上医院寄予的期望值亦较高,发生纠纷和诉讼的几率亦相应较大。
1.3 患儿出生年份及是否正规产检
本组中患儿男性24例,女性25例,没有明显差异。患儿的出生年份从2008年至2016年。
《产前超声检查指南(2012)》(以下简称《指南》)于2012年6月1日正式公布。依据指南公布的时间、并结合孕妇行产前超声检查的时间,考虑以2013年为时间界限,按出生年份将本组患儿分为两组,其中2012年及以前出生的为14例,2013年及以后出生的为35例,后一组明显增多。我们认为,《指南》公布后,一方面医疗机构及患者均对产前超声检查重视程度有所增加,进行检查的数量(比例)明显增加;另一方面,不同医疗机构、检测人员的技术水平、对指南理解和遵循程度的不尽相同,产前超声检查质量的提高较慢;同时,孕妇及家属法律意识和自我保护意识不断增强,眼见耳闻相似案例的法律判决,从而导致纠纷与诉讼增加。
本组中,孕妇在孕期进行正规产前检查的计42例,鉴定意见为医疗机构有过错32例(76.2%),无过错10例(23.8%);孕期没有进行正规产前检查的7例中,鉴定意见为医疗机构有过错3例(42.9%),无过错4例(57.1%)。相关统计结果见表2。
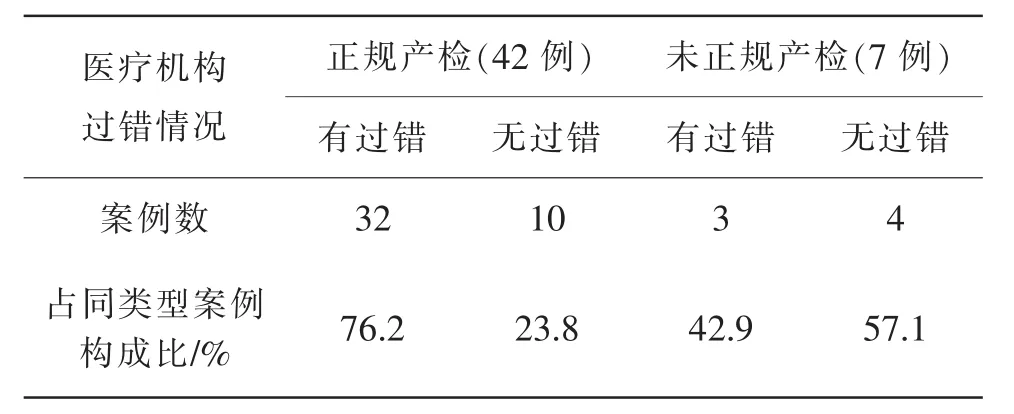
表2 孕妇是否正规产前检查与鉴定结果中医疗机构过错情况的分布
孕期保健的主要特点是要求在特定的时间段,系统进行有证可循的产前检查。其时间安排要根据产前检查的目的而定。根据目前我国孕期保健的现状和产前检查项目的需要,产前检查孕周分别为:妊娠 6~13+6周,14~19+6周,20~24 周,24~28 周以及30~32 周,33~36 周,37~41 周。 产前检查内容与产前筛查和产前诊断有关的分别为:(1)首次产前检查(妊娠6~13+6周)时的备查项目包括①胎儿染色体非整倍体异常的早孕期母体血清学筛查〔妊娠相关血浆蛋白 A(PAPP-A)和游离 β-hCG,妊娠 10~13+6周〕。高危者可考虑绒毛活检或联合中孕期血清学筛查结果再决定羊膜腔穿刺检查。②超声检查确定宫内妊娠和孕周,胎儿是否存活,胎儿数目或双胎绒毛膜性质,子宫附件情况;在妊娠l1~13+6周超声检查测量胎儿颈后透明层厚度(NT);核定孕周。③绒毛活检(妊娠10~12周,主要针对高危孕妇)。(2)妊娠14~19+6周产前检查时的备查项目包括①胎儿染色体非整倍体异常的中孕期母体血清学筛查(妊娠 15~20周,最佳检测孕周为 16~18周)。②羊膜腔穿刺检查胎儿染色体核型(妊娠16~21周;针对预产期时孕妇年龄≥35岁或高危人群)。(3)妊娠20~24周产前检查时的必查项目包括胎儿系统超声筛查(妊娠18~24周),筛查胎儿的严重畸形[1]。
对本组中未行正规产前检查、鉴定意见为医疗机构无过错的4例简单说明如下:(1)孕妇于妊娠38+2周至一家二级医院建立孕产妇保健卡,分娩前行Ⅰ级产前超声检查1次,娩出新生儿为左前臂缺失;(2)孕妇在孕期未建立孕产妇保健卡,除了于妊娠36+5周时就诊于一家一级医院,做了1次Ⅰ级产前超声检查外,未行其他任何产前检查,娩出新生儿为唇腭裂;(3)孕妇在孕期未建立孕产妇保健卡,除了于妊娠24+5周时就诊于一家民营妇产科专科医院,进行1次Ⅱ级产前超声检查外,未行其他任何产前检查,娩出的新生儿为复杂先天性心脏病;(4)孕妇在孕期未建立孕产妇保健卡,于早孕期(孕6周许)行1次超声检查确认怀孕,于妊娠34周行1次Ⅰ级产前超声检查,早孕期及中孕期均没有行血清学筛查,娩出的新生儿为21三体综合征合并复杂先天性心脏病。
上述案例的孕妇在怀孕期间均没有进行正规产前检查。由于孕妇没有进行正规产前检查,丧失了在产前检查过程中检出胎儿畸形机会。据此,孕妇在孕期是否进行正规产前检查是非常重要的,且与是否认定医院存在过错亦密切相关。
1.4 产前超声检查级别
根据《指南》,中晚孕期超声检查分为4级:(1)一般产前超声检查(Ⅰ级产前超声检查);(2)常规产前超声检查(Ⅱ级产前超声检查);(3)系统产前超声检查(Ⅲ级产前超声检查);(4)针对性产前超声检查(IV级产前超声检查)。一般产前超声检查(Ⅰ级)主要进行胎儿主要生长参数的检查,不进行胎儿解剖结构的检查,不进行胎儿畸形的筛查。按《产前诊断技术管理办法》(卫基妇发〔2002〕307号)规定,初步筛查六大类畸形包括:无脑儿、严重脑膨出、严重开放性脊柱裂、严重胸腹壁缺损伴内脏外翻、单腔心、致死性软骨发育不良。常规产前超声检查(Ⅱ级)最少应检出以上六大类严重胎儿畸形。系统产前超声检查(Ⅲ级)建议在20~24孕周进行,通过对胎儿解剖结构的系统筛查,筛查出胎儿的严重畸形。但由于超声技术的局限性,以及超声检查时的影响因素,并非所有畸形都能检出。针对性产前超声检查(Ⅳ级)主要是针对胎儿、孕妇特殊问题进行特定目的的检查,如胎儿超声心动图检查、胎儿神经系统检查、胎儿肢体检查、胎儿颜面部检查等。建议在具有产前诊断资格的医院、由具有产前超声诊断资格的医师开展。虽然针对性产前超声检查是较高级别的产前超声检查,但仍然有一定的局限性,不可能检出所有畸形[2-3]。
本组59家医疗机构共行超声检查185次,其中Ⅰ级检查90次(48.6%),Ⅱ级检查75次(40.5%),Ⅲ级检查18次(9.7%),IV级检查2次(1.1%)。
据上述数据,Ⅰ级与Ⅱ级检查的总数为160次(89.2%),明显高于Ⅲ级和IV级检查的总数据20次(10.8%)。
依据中华医学会妇产科学分会产科学组《孕前和孕期保健指南(第1版)》,妊娠18周~24周进行胎儿系统超声筛查,筛查胎儿的严重畸形,是产前检查的必查项目之一[1]。据此认为,没有进行Ⅲ级检查恰恰是本组发生胎儿畸形漏检的关键问题。说明医疗机构对指南重视不足,在进行产前超声检查时未严格遵照要求操作。
1.5 患儿畸形或疾病情况
依据本组患儿畸形发生的部位将畸形或疾病分为以下类型:头面部、颅脑、心血管、脊柱、腹部脏器、肢体、多发畸形及染色体异常、双胎异常情况等,各类别的案例数及构成比见表3。
头面部畸形3例(6%),包括:(1)耳部畸形2例,表现为外耳畸形(如耳廓畸形或缺如)、中耳畸形(如耳道闭锁、听小骨缺如等)、内耳畸形(如耳蜗畸形或缺如)。(2)面部异常1例,表现为面横裂、唇腭裂、小眼球等。(3)颅脑异常或疾病共有2例(4%):Dandy-Walker综合征与颅内肿瘤。(4)心血管畸形10例(20%),包括动脉导管未闭、房间隔缺损、室间隔缺损、肺动脉高压、法洛氏四联症、完全性大动脉转位、主动脉弓离断、右肺动脉起源于升主动脉,单心室及复杂先心病等。(5)脊柱畸形5例(10%),包括闭合性脊柱裂3例、半椎体和椎弓根畸形1例、脊柱后凸1例。(6)腹部脏器异常或疾病共有3例(6%),包括:孤立肾1例、胆道闭锁1例、肝母细胞瘤1例。(7)肢体畸形13例(27%),包括以肱骨短小、股骨短小、尺桡骨短小或缺如、胫腓骨短小或缺如、手足畸形、指趾畸形等较多见,另有1例为出生后近2个月出现左下肢明显增粗,后经病理检验证实为“左下肢婴幼儿纤维性错构瘤”,属罕见病例。多发畸形则系患儿的畸形表现为包含上述两种以上不同类型的先天性异常,共4例(8%),分别为双耳廓畸形、耳道闭锁合并双手、足畸形1例;复杂先心合并肛门闭锁及双侧马蹄内翻足1例;左耳廓畸形、耳道闭锁、听小骨缺如合并复杂先心1例;脑膜膨出、左眼小眼球伴眼部结构发育异常、双耳聋(双耳部结构未见异常异常)1例。另有一大类即染色体异常共8例(16%),其中21-三体综合征6例(4例合并先天性心脏病,2例无明显结构畸形)、18-三体综合征合并先天性心脏病1例、先天性颅骨锁骨发育不全综合征1例。双胎输血综合征1例(2%)。
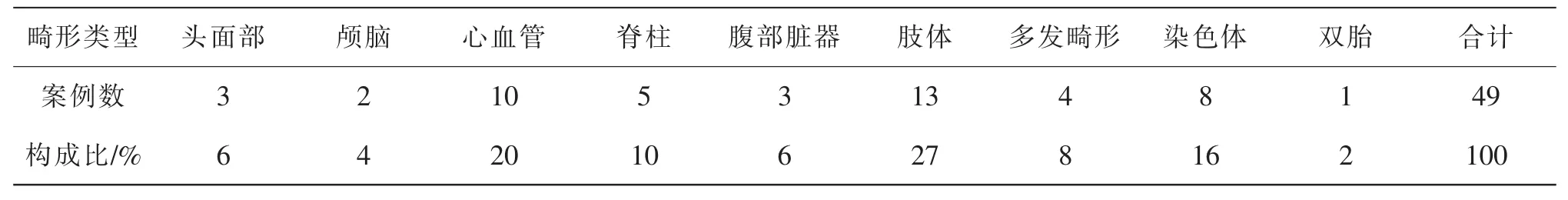
表3 患儿畸形或疾病的分布情况
2 医疗过错与诊疗过程中的主要问题
本组中有14例不存在医疗过错,35例存在医疗过错。其中部分案例存在一种过错情形,亦有部分案例同时存在两种以上过错。以下对主要的医疗过错或产前检查过程中存在的问题分别进行阐述。
2.1 关于产前超声检查的告知
根据《指南》,医疗机构应该告知孕妇产科超声检查内容,Ⅲ级和Ⅳ级检查应与服务对象签署知情同意书[2]。
本组中20例未见告知的证明,尤其是一些基层医疗机构在行Ⅰ级(48.6%)和Ⅱ级(40.5%)产前超声检查时,没有明确告知患者该机构仅能够开展Ⅰ级、Ⅱ级检查,没有行Ⅲ级检查资质和能力;没有向孕妇解释Ⅰ级检查不进行胎儿畸形筛查,Ⅱ级检查仅筛查六种严重的致死性畸形;亦没有告知若需对胎儿进行大畸形筛查应该去有资质的医疗机构做Ⅲ级检查。本组案例中做过Ⅲ级产前超声检查的总数仅为18次(9.7%),亦说明了上述问题。
此外,本组中几乎未见医疗机构推荐孕妇去有资质的医疗机构做Ⅲ级检查,并且还有个别公立的二级、三级医院建议或暗示孕妇去一些民营妇产科专科医院、甚至去体检中心做“三维彩超”或“四维彩超”,且使其误以为就是“大排畸”检查,而有些医院的“三维彩超”或“四维彩超”实际检查内容仅属或略超出Ⅱ级产前超声检查,而使患者丧失了产前检出胎儿畸形的机会。
例如,某孕妇在行Ⅱ级检查时已提示胎儿存在异常,但医疗机构没有建议或将孕妇转诊行Ⅲ级和/(或)IV级产前超声检查,终致孕妇丧失了在产前检出胎儿畸形的机会;另一例孕妇在Ⅲ级检查中已发现胎儿异常,但医疗机构未行针对性IV级检查,使其丧失了产前确诊的机会。
笔者认为,中国医师协会超声医师分会于2012年就已公布《指南》,相关卫生行政管理部门应切实担负起管理重任,同时建议行业协会做好行业的“老大”,对产前超声检查的相关告知内容提出规范化要求,避免出现不告知或告知不充分的问题,使患者的知情权和选择权得到充分保障,切实提高产前超声检查的质量。
2.2 关于二维超声和三维、四维超声
目前,我国很多医院均拥有了三维或四维超声诊断仪,三维和四维超声技术应用于产前检查已经非常普遍。在产前超声检查中,由于“三维彩超”或“四维彩超”检查而引发纠纷的并不在少数。本组中就有14例是因为“三维彩超”或“四维彩超”检查仍未能检出胎儿畸形所引发的。在此,有必要对二维、三维和四维超声的概念、以及三维、四维超声临床应用的优缺点进行详细说明。
B型超声是应用二维超声诊断仪,采用灰度调制显示,以光点的亮度表示回声的大小,以声束进行一维扫查,形成与声束方向一致的二维切面声像图。声像图内亮暗不等、疏密不等、排列多样的光点直观构成组织器官的形态结构剖面图。三维超声图像是由多幅连续的二维超声图像通过计算机软件重建而成,形成立体的三维图像;计算机三维图像处理速度达到20帧/秒以上时,会使人眼观察到连续出现的图像,称为实时三维超声图像,即成了四维超声成像[4-6]。四维超声成像就是三维超声图像的动态形式(即实时三维超声图像)。
三维超声技术能够克服二维超声空间显像的不足,是二维超声技术的重要辅助手段,如在观察胎儿唇腭裂、颅脑中线结构畸形和心脏某些畸形方面起到一定的辅助功能。但三维超声是在二维超声的基础上重建而成的,它最大的缺点是分辨率较二维超声低,可能丢失一些细微结构的信息,二维声像图中的声影、回声失落等物理现象,三维超声也同样存在,因而出现三维伪像、漏诊、测量差错等现象。三维超声离不开二维超声,三维成像的效果直接受二维图像质量的影响,建立在不准确的二维超声数据基础上的,或是脱离二维超声的三维成像,假阳性或假阴性率高。故三维超声在产科检查的应用是有局限性的,不能取代二维超声。目前产前超声检查仍是以二维超声为主,尤其是胎儿大畸形筛查。临床上总是先做二维超声检查,在需要三维协助诊断时再选择不同形式的三维成像[4-7]。
然而,目前有不少开展Ⅰ级、Ⅱ级以及部分Ⅲ级产前超声检查的医疗机构,常对三维、四维超声进行过度的宣传而实际上有些“三维彩超”或“四维彩超”的检查内容仅仅符合Ⅰ级~Ⅱ级检查的内容,往往是仅在超声检查报告单上打印1~2幅不太清晰的胎儿面部的三维成像图,实际上对胎儿畸形的检出并无切实的帮助,反而使孕妇丧失了检出胎儿畸形的机会。据此认为,医疗机构对三维、四维超声的过度宣传和不当应用应属医疗过错。
由于“三维彩超”或“四维彩超”的表述对于产前超声检查而言并不规范,故建议相关卫生行政部门加强规范化管理,要求医疗机构使用规范的专业表述,尽可能实事求是的告知。
2.3 关于超声存图和报告描述不规范
《指南》对于中晚孕期各级产前超声检查均建议存留超声图像,并要求根据不同的超声检查级别留存相应的存图[1]。存留超声图像对于再现产前超声检查当时的实际情况以及分析和认定是否存在医疗过错都是非常重要的资料和依据。
本组中有7例没有依照《指南》的要求存留超声图像者,且超声检查报告单中超声所见描述的内容与患儿畸形的实际情况不符;有3例超声检查报告单中超声所见描述的胎儿结构与新生儿出生后畸形的实际情况不符,但提供的产前超声检查存图不够清晰,不能再现当时实际的检查情况。以下结合1例患儿脊柱呈“S”型侧弯合并第2腰椎至第2骶椎水平闭合性脊柱裂的医疗纠纷鉴定案例进行说明。
案例1孕妇王某怀孕后定期在某民营妇产科专科医院进行正规产前检查,该院分别于妊娠25+周、妊娠31周及妊娠36+周对该孕妇进行产前超声检查,报告依次描述为“胎儿脊柱:脊柱呈双光带平行排列,整齐连续”“胎儿脊柱排列规整,呈自然弯曲”及“胎儿脊柱排列规整,呈自然弯曲”。该院于妊娠25+周及妊娠36+周进行“胎儿四维彩超检查”前均对孕妇做出书面告知,并有孕妇签字。
该孕妇于妊娠38+周到一家三甲医院住院分娩,分娩前行Ⅰ级产前超声检查提示:胎儿脊柱排列不连续,椎体间隙增宽,骶尾部可见3.3cm×31.7 cm低回声,向外突出。提示胎儿畸形(考虑脊柱裂并脊膜膨出)。新生儿出生后体检示:脊柱弯曲畸形,腰骶部偏右侧可见一肿物,约6 cm×6 cm×3 cm大小,不红不肿不痛,表面皮肤大部正常,中央有约6 cm×2 cm淡青色皮肤区,脊柱正中可见约2 cm大小发青区,局部皮肤菲薄,未扪及明显包块及局部骨性缺损,包块质软,边界不清,右侧边缘达腋前线,透光试验阴性。左侧下肢自主活动好,右侧下肢自主活动较左侧少,左下肢肌力Ⅴ级,右下肢肌力Ⅳ+级,双足活动好。腰骶部CT检查,提示“腰椎脊柱裂”。腰骶部B超检查提示骶尾部脊膜膨出。腰骶部MRI检查,提示脊柱侧弯畸形,脊髓栓系,脊柱裂并脊膜膨出,脊髓空洞(颈胸段脊髓)。患儿于出生后3个月余行“脊髓脊膜膨出切除修补术,脊髓栓系松解术”。术后病理:(腰骶部包块)脊膜膨出,脂肪组织瘤样增生。另送三小块组织为脂肪组织,其中查见数条神经纤维结构。出院诊断:脂肪瘤型脊髓脊膜膨出;脊髓栓系;脊柱裂;脊柱侧弯畸形。
鉴定人分析认为,产前超声诊断开放性脊柱裂的两大要素是脊柱本身的形态学改变及颅骨颅脑改变。如果脊柱病变较严重,病变范围较大,引起的脊柱变形较明显,产前超声就较易发现;反之,闭合性脊柱裂由于不存在颅骨及颅内改变,产前诊断的唯一根据就是脊柱的声像图表现。一旦脊柱变形扭曲不很明显,超声不易发现脊柱改变;或胎儿在宫内的位置姿势只显示左侧而未显示右侧,那么偏右侧的隐性脊柱裂就可能漏诊[8]。
妊娠18~24周进行胎儿系统超声筛查,筛查胎儿的严重畸形,是产前检查的必查项目之一[1]。根据王某的3次产前超声检查报告分析,妊娠31周为Ⅰ级产前超声检查,妊娠25+周及妊娠36+周均为Ⅱ级检查,没有行Ⅲ级检查。
该院在妊娠25+周超声检查前予以书面告知的医疗行为符合《指南》的要求,但未明确告知该院产前超声检查的具体服务内容及超声检查的级别和资质,亦没有告知患者若需对胎儿进行大畸形筛查应该在适当的孕周去有资质的医疗机构做Ⅲ级检查。据此分析认为该院的医疗行为存在以下过错:关于产前超声检查的告知内容不够充分。此外,本例在孕36+周超声检查报告单所描述的胎儿脊柱情况与新生儿脊柱呈“S”型侧弯合并L2-S2水平闭合性脊柱裂的实际情况不符,且对3次超声检查均不能提供存图,存在不规范之处。36+周脊柱显示无异常,38+周在另一医院发现脊柱排列异常骶尾部包块。当事医院不能提供超声声像图,就无法证实36+周的脊柱确实“无异常”。另外,将Ⅱ级产前超声检查表述为“胎儿四维彩超检查”,不够准确、严谨。
故鉴定认为:被鉴定人王某之子属于闭合性脊柱裂(有包块型),不属于严重开放性脊柱裂,不属于六种严重的致死性畸形范围,经产前超声检出确存在一定的技术难度。该先天性畸形系患儿自身发育异常,并非医院的诊疗行为所致。某妇产医院对王某行产前超声检查的过程中存在以下过错:产前超声检查的告知不够,超声检查报告单描述与新生儿畸形的实际情况不符,且未能提供存图;将Ⅱ级超声检查表述为“胎儿四维彩超检查”,不够准确。上述过错使王某丧失了在产前行Ⅲ级产前超声检查而有可能检出胎儿畸形的机会。医疗过错与王某之子畸形出生的不良后果之间存在一定的因果关系。
在产前超声检查实践中,检查者不仅应该严格遵照相关指南的要求进行规范操作,同时应该实事求是出具报告。比如在检查胎儿四肢时,如只检查了一侧股骨和肱骨、没有检查另一侧股骨和肱骨,也没有检查双侧尺桡骨和胫腓骨的情况下,就不能描述为胎儿“四肢可见”,而应该实事求是告知孕妇,胎儿常规超声检查中不包括此项检查内容,或因为胎儿胎位、羊水过少等原因显示不清,这样即使新生儿出生后四肢出现问题,孕妇及家属也会理解。如果孕妇及家属想要了解胎儿四肢情况,可申请进行胎儿四肢的针对性超声检查(Ⅳ级产前超声检查)。若该院没有开展此项检查项目,则应推荐孕妇到已经开展此项检查的上级医院。这样既体现了医务人员的严谨与认真,达到了自我保护,也体现了对患者高度负责的精神[9]。
同时,中华医学会妇产科学分会产科学组《孕前和孕期保健指南(第1版)》将妊娠18~24周进行胎儿系统超声筛查,筛查胎儿的严重畸形作为产前检查的必查项目之一[1],而且Ⅲ级检查对胎儿畸形的检出确为关键所在,故笔者建议我国卫生行政管理部门和超声专业行业协会尽快加强对从事产科超声检查及产前超声诊断医师的有计划的、系统化的、规范化的专业培训,提高技能水平,大力扩展符合规范要求的、有资质进行Ⅲ级产前超声检查的医疗机构范围,以满足大众对产前超声检查(尤其是大畸形筛查)的实际需求;特别要关注并加强对中西部医师的培训,尽可能缩小地区差距,并实施严格管理与质量监测、控制,全面提高我国产前超声检查的质量。
2.4 关于产前染色体异常筛查的问题
染色体病包括染色体数目异常和结构异常引起的疾病。它常常表现为胎儿器官多系统畸形,但亦有很多染色体异常在胎儿期并不表现任何形态与结构异常。常见的常染色体数目异常疾病有21-三体综合征、18-三体综合征和13-三体综合征等。21-三体综合征(又称唐氏综合征,简称唐氏儿),是常染色体异常中最常见的一种疾病。唐氏儿约30%~50%合并有先天性心脏病,但并非所有的唐氏儿都有异常超声表现,约1/2~2/3可无明显解剖结构畸形。
传统的细胞遗传学方法亦称染色体核型分析,是确诊染色体病的主要方法,通过抽取羊水,分析羊水中胎儿脱落细胞的染色体核型,可诊断染色体数目异常和明显染色体结构异常。产前筛查则是通过简便、经济和无创伤的检测方法,从孕妇群体中发现某些怀疑有先天性缺陷和遗传性疾病胎儿的高危孕妇,以便进一步明确诊断。
卫生部先后于2002年9月、12月颁布的《产前诊断技术管理办法》和《产前诊断技术管理办法》相关配套文件(包括附件1-7),附件5为“21-三体综合征和神经管缺陷产前筛查技术规范”,对21-三体综合征和神经管缺陷产前筛查的相关问题进行规范性要求。如医务人员应事先详细告知孕妇或其家属,21-三体综合征和神经管缺陷产前筛查技术本身的局限性和结果的不确定性,是否筛查以及对于筛查阳性结果的处理由孕妇或其家属决定,并签署知情同意书。对21-三体综合征高危胎儿的染色体核型分析和对神经管畸形高危胎儿的超声诊断,应在经批准开展产前诊断的医疗保健机构进行。产前筛查及产前诊断工作应该按照规范的流程图进行[10]。
唐氏综合征的产前筛查方法包括血清学筛查及超声筛查,但是两种方法都有一定的局限性。目前常用的产前筛查标志物包括:甲胎蛋白(AFP)、人绒毛膜促性腺激素(hCG)、非结合雌三醇(uE3)、妊娠相关血浆蛋白 A(PAPP-A)、抑制素 A(InhA)及胎儿颈后透明层厚度(nuchal translucency,NT)。NT是目前染色体异常产前超声筛查中唯一一个得到广泛认可的筛查指标。
中孕期唐氏筛查始于20世纪70年代,最初是依据孕妇的年龄,对高龄孕妇(>35~38岁)进行中孕期羊膜腔穿刺术。由于观察到中孕期唐氏综合征孕妇低水平的母血甲胎蛋白(AFP)现象,建立了根据孕妇年龄和血清AFP水平的单血清指标产前筛查模式。随后,相关研究报道了中孕期唐氏综合征孕妇母血中hCG呈高水平状态,产生了二联的产前筛查模式(年龄+AFP+hCG);进而又有三联筛查(年龄+AFP+uE3+hCG)和四联筛查(年龄+AFP+uE3+hCG+InhA)模式。不同研究中的中孕期二、三、四联筛查的检出效果(检出率、假阳性率、阳性预测值等)不同[10],如表 4。

表4 不同研究中的中孕期二、三、四联筛查的检出效果
超声筛查的敏感性差异很大,有些唐氏儿有严重的结构异常,超声筛查就容易发现,而有些唐氏儿没有结构异常,仅是智力低下,超声筛查则不可能发现。虽然唐氏筛查不能筛出所有的唐氏胎儿,但中孕期血清学筛查结合胎儿系统超声检查(大排畸超声检查),能筛查出75%~90%的高危病例[12-13]。所有的超声筛查的异常发现及血清学筛查的异常结果,均只能提示21-三体综合征的可能及推算风险率,最后确诊必须进行胎儿核型分析,抽取羊水、胎盘绒毛和脐血都可进行核型分析。
相较中孕期筛查而言,唐氏综合征的早孕期(11~13+6周)筛查是较新模式。目前所谓的唐氏综合征早中孕期联合筛查,即早孕期进行NT及PAPPA检测,中孕期进行四联筛查(AFP+hCG+uE3+InhA)。有研究表明,这种模式检出率最高可达93%~95%,但目前尚未大规模开展。在这种情况下,FASTER研究提出了早中孕期序贯筛查的模式,其假阳性率为5%,检出率则可达88%[11]。
产前筛查必须按照知情选择、孕妇自愿的原则,医务人员事先需告知孕妇或其家属产前筛查的性质和目的,以及与诊断性检查相比筛查的局限性,并告知目前筛查的先天性疾病的检出率假阳性率及意义。《胎儿常见染色体异常与开放性神经管缺陷的产前筛查与诊断技术标准》(2010年)第1部分《中孕期母血清学产前筛查》规定:提供产前筛查服务的医疗保健机构应在知情同意书中标明本单位所采用的产前筛查技术能够达到的检出率,以及产前筛查技术具有出现假阴性的可能性。
本组有8例染色体异常患儿,其中21-三体综合征6例(4例合并先天性心脏病,2例无明显结构畸形)、18-三体综合征合并先天性心脏病1例、先天性颅骨锁骨发育不全综合征1例。6例21-三体综合征患儿中,2例按照规范进行血清学筛查及超声筛查,医疗行为不存在过错,与唐氏儿出生不存在因果关系;有3例血清学筛查和/或超声筛查不规范,另有1例未做血清学筛查及超声筛查,医疗行为存在过错,与唐氏儿出生存在一定的因果关系。以下结合1例血清学筛查和超声筛查不规范的医疗纠纷鉴定案例进行说明。
案例2金某怀孕后到某市人民医院进行检查,确认为妊娠6+5周,并领取了孕产妇保健手册。该院于妊娠12+6周对金某行B超检查,提示宫内单活胎,但未见测定NT值;于16+5周采血后委托某第三方检测机构对金某行染色体疾病优生筛查(筛查唐氏综合征、神经管缺陷),告知相关内容并签署知情同意书,5天后出具报告(表5)。
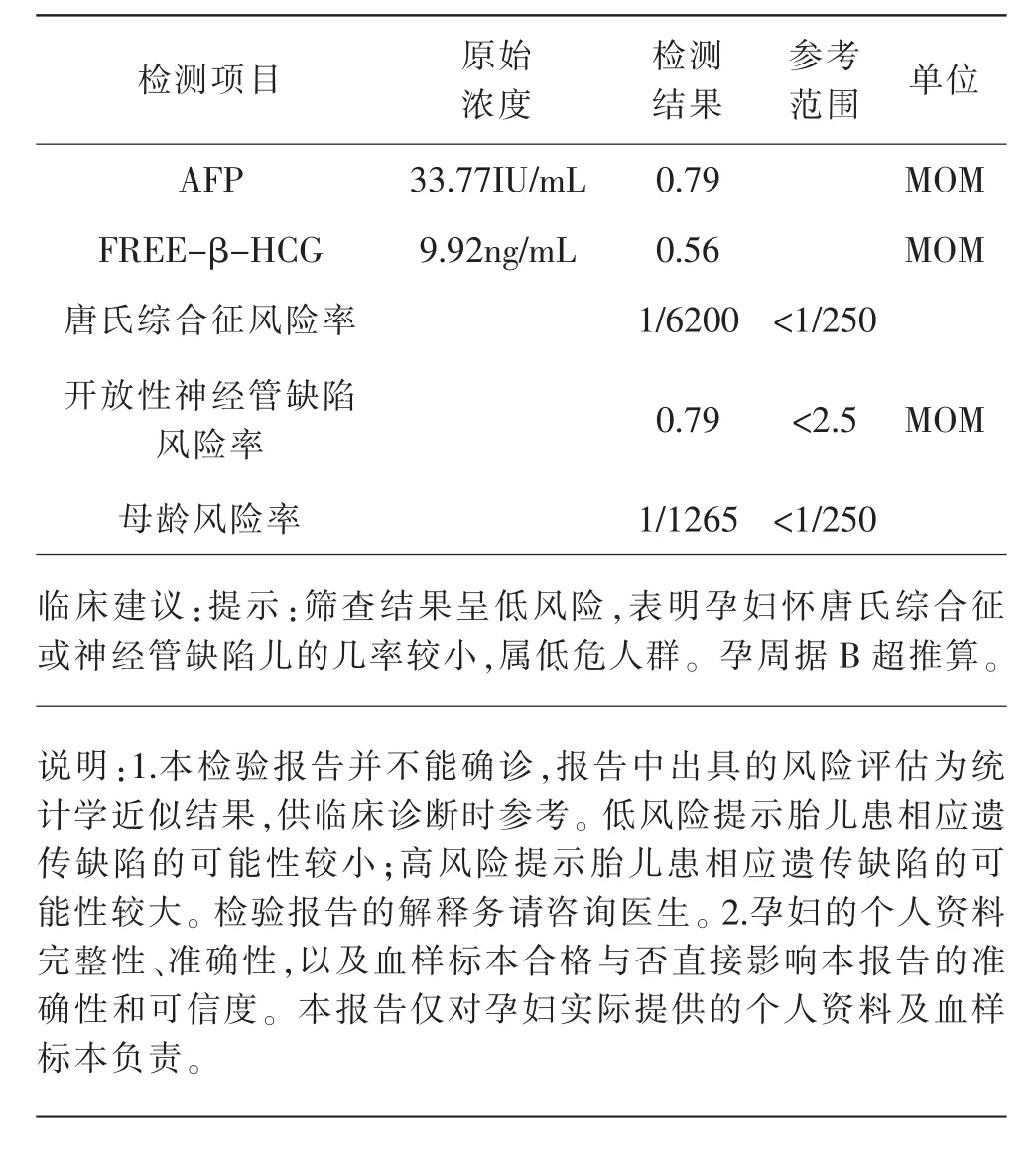
表5 中孕期母血清学产前筛查报告
金某于孕足月时分娩一男婴。新生儿出生后经检查系21-三体综合征合并复杂先心病,故此发生医疗纠纷。第一次经市级医学会鉴定为不构成医疗事故。第二次经某司法鉴定中心认为:某市人民医院产科门诊在孕妇金某的产前检查过程中存在过错,与其唐氏胎儿的未检出及错误出生存在因果关系,建议其过错参与度为50%~60%。被告医院对司法鉴定意见提出异议,并申请重新鉴定。
鉴定人分析认为,据被告医院孕产妇保健手册,“孕期检查项目”包括:孕9~13+6周唐氏综合征筛查Ⅰ期,孕 11~13+6周彩超(NT),孕 14~26+6周唐氏综合征筛查Ⅱ期或羊水检查。该孕期检查项目无宣教者签名,亦无孕妇签名。该孕产妇保健手册“产前检查知情同意书”中唐氏综合征产前筛查方法包括:(1)唐氏综合征筛查Ⅰ期:孕 9~13+6周检查;(2)胎儿颈项透明层厚度(NT)测定:孕11~13+6周检查;③唐氏综合征筛查Ⅱ期:孕14~20+6周检查;中期妊娠四维彩超检查:孕22~28周检查。唐氏综合征筛查Ⅰ期+Ⅱ期联合彩超NT测定检出率90%以上。该产前检查知情同意书无医生签字,亦无孕妇签字。
金某之子21-三体综合征系自身染色体疾病,依据现有医学技术和水平,通过产前筛查检出该疾病在客观上存在漏诊率。某市人民医院对金某行产前筛查的过程中存在以下过错:早孕期没有做唐氏综合征筛查Ⅰ期及NT测定,医院没有告知患者为什么不做唐氏综合征筛查Ⅰ期及NT测定;中孕期行血清学筛查时采用二联筛查模式(年龄+AFP+hCG),医院没有告知只做唐氏综合征筛查Ⅱ期及采用二联筛查模式的检出率和假阳性率等重要信息;筛查报告未充分告知重大出生缺陷发生的概率;中孕期行系统胎儿彩超(含三维)的实际检查内容不够完善;在对金某行产前筛查时未告知医院当时尚没有被认定具有产前筛查技术服务资格。
故鉴定认为:由于某市人民医院对金某行产前筛查的过程中存在多环节、多方面的未告知或告知不够充分的过错,在一定程度上使孕妇丧失了在产前筛查时发现异常的机会进而丧失了在产前发现胎儿异常的机会。故医疗过错与金某的损害后果(唐氏儿不当出生)之间存在一定的因果关系。
2.5 关于遗传咨询的问题
卫生部先后于2002年9月、12月颁布的《产前诊断技术管理办法》和《产前诊断技术管理办法》相关配套文件(包括附件1-7),其中附件4为“遗传咨询技术规范”,本技术规范主要指与产前诊断有关的遗传咨询,是指取得了《母婴保健技术考核合格证书》从事产前诊断的临床医师,对咨询对象就所询问的先天性缺陷和遗传性疾病等情况的咨询。该技术规范要求遗传咨询人员应为从事产前诊断的临床医师,必须符合《从事产前诊断卫生专业技术人员的基本条件》;具备系统、扎实的医学遗传学基础理论知识,能正确推荐辅助诊断手段,对实验室检测结果能正确判断,并对各种遗传的风险与再现风险做出估计。夫妇双方或家系成员患有某些遗传病或先天畸形者为遗传咨询的对象。遗传咨询需按照规范要求的技术程序进行,在遗传咨询过程中注意像患者阐明各种产前诊断技术应用的有效性、局限性,所进行筛查或诊断的时限性、风险和可能结局等问题[10]。
产前咨询分为婚前咨询、孕前咨询、孕期一般咨询及产前筛查或诊断后咨询。婚前咨询是“前瞻性咨询”,对预防那些有明确遗传性疾病家族生育畸形儿最为有效。例如男女双方登记结婚前应主动自愿做婚前检查,通过婚前检查可以发现是否患有遗传性疾病、传染性疾病及生殖系统疾病。如有遗传性疾病,应分析遗传病类型、遗传方式、后代再发风险,有无产前诊断方法。孕前咨询对于夫妇双方或一方有内外科疾病或遗传病者,根据内外科疾病的严重性及可能对胎儿的影响,或是遗传病类型和遗传方式推算对后代的影响,说明妊娠的风险,以及提供适当的措施如治疗内科疾病以改善妊娠的结局。孕期一般咨询主要是针对产科登记的孕妇,除了了解孕妇本人、配偶以及家族有无特殊病史、遗传病史,对无高危因素的孕妇,还应告知并提供目前针对遗传性疾病的常规筛查方式、其优缺点。而产前筛查或诊断后咨询,是针对那些胎儿有遗传疾病高风险的病例,有产科、超声科、遗传科、小儿内外科等专家共同咨询。
以下结合1例先天性颅骨锁骨发育不全综合征,由于遗传咨询不规范,导致患儿畸形出生的医疗纠纷鉴定案例予以说明。
案例3沈某夫妇二人均系肢体残疾人,结婚后发现妻子怀孕。由于二人均为残疾人,为确保下一代健康,夫妇决定产前一定要做个全方位的排畸检查,以做到优生优育。如果查出胎儿存在缺陷就堕胎。妻子到被告医院建立孕产妇健康(教育)手册,孕期行正规产前检查,至住院分娩前共计检查9次,被告医院的接诊医生均告知其胎儿健康,没有任何畸形和缺陷。妻子在被告处经剖宫产分娩一女婴,剖宫产术中发现新生儿头颅骨质部分软似皮球,颅顶大片骨骼缺如,顶骨发育不全,可触及缩小的枕骨。新生儿出生后行颅脑CT检查提示“先天性颅骨发育不全”。原告认为被告产前检查(包括超声检查)有误,导致未能及早发现胎儿畸形,使其丧失了选择堕胎的机会。
鉴定人分析认为,沈某夫妇二人均系肢体残疾人,属骨骼系统畸形,多为遗传综合征。根据鉴定资料(包括病历及影像学资料等)显示,丈夫符合先天性颅骨锁骨发育不全综合征,是一种罕见的常染色体显性遗传性疾病(编号MMl19600),发病率约为1:100000。其生育胎儿骨骼系统畸形的风险属极高危范围。故该夫妇应该在婚前和孕前进行遗传咨询。由于其未行婚前和孕前遗传咨询,未能在婚前和(或)孕前对所患疾病明确确诊,是其丧失及早发现胎儿畸形、丧失选择堕胎机会的自身不利因素。
相当一部分遗传综合征通过染色体核型检查无法查出。即使染色体核型正常,仍不能排除胎儿骨骼系统畸形的风险。被告医院在孕妇产前检查过程中予行羊水染色体检查,报告显示染色体核型大致正常,未查见数目畸变和结构畸变;Ⅲ级产前超声检查亦未检出胎儿颅骨异常,仍不能完全排除胎儿骨骼系统畸形的风险。
故鉴定认为:本例为夫妇之一有明确的遗传性先天畸形,应属产前咨询的对象[12]。虽然夫妇本人未进行婚前及孕前咨询,但怀孕后到被告医院建立孕产妇健康(教育)手册,登记行正规产前检查,院方就应该进行规范的孕期咨询,如果该院没有遗传科,则应推荐孕妇去相关的遗传科咨询。但该院没有对患者夫妇进行遗传咨询,亦没有建议患者夫妇去医疗技术条件更好、水平更高的医疗机构进行遗传咨询,说明医院对该夫妇均系肢体残疾人、可能系遗传综合征认识不足,对其后代骨骼系统畸形风险极高的情况重视不够,存在过错,使患者夫妇丧失了及早发现胎儿畸形的可能性,丧失了选择堕胎的机会。故该院的医疗过错与患者的损害后果 (丧失及早发现胎儿畸形、丧失选择堕胎机会)存在一定的因果关系。
本例夫妇二人均系肢体残疾人,存在胎儿异常的极高危因素,具有行针对性产前超声检查的适应证。被告医院不具备行针对性产前超声检查的资质和能力,应该告知并建议患者去有产前诊断资格的医疗机构、由具有产前超声诊断资质的医师行针对性产前超声检查。当然,虽说针对性产前超声检查是较高级别的产前超声检查,但仍然是一种影像学检查,它仍然有一定的局限性,受影像学检查影响因素的影响,不可能将所有胎儿畸形检查出来。
3 涉及产前检查医疗纠纷的法医学鉴定
从本组案例可见,委托鉴定要求或鉴定事项可归纳为:对医疗机构及其医务人员在对患者的诊疗过程中是否存在医疗过失或过错行为;若存在医疗过失或过错行为,医疗过失或过错行为与患者的损害后果之间是否存在因果关系,以及医疗过失或过错与损害后果之间的参与程度(原因力大小)进行法医学鉴定。
以下就我们的鉴定思路和过程进行具体阐述:
3.1 确定损害后果
根据委托要求,我们首先需要委托人及患者确认损害后果。本组案例的损害后果可归纳为:患儿父母丧失了知情权、选择权,致使畸形患儿出生。
3.2 确定医方是否存在医疗过错
根据司法鉴定程序通则(2016)第二十三条,司法鉴定人进行鉴定,应当依下列顺序遵守和采用该专业领域的技术标准、技术规范和技术方法:(一)国家标准;(二)行业标准和技术规范;(三)该专业领域多数专家认可的技术方法。故我们在进行产前检查医疗纠纷鉴定分析时,首先须依据法律、法规和一些相关的临床技术规范、指南等综合分析、衡量和判断医方的医疗行为是否符合相关法律、法规和临床技术规范,是否存在医疗过错。
3.3 分析胎儿畸形的具体情况
在鉴定分析时,我们需要对患者主诉的损害后果、即胎儿畸形的具体情况进行分析,着重在超声检查的技术层面进行分析。如胎儿畸形是否属于《超声产前诊断技术规范》要求在妊娠16~24周经产前超声检查应该检出的6种严重致死性畸形之一;胎儿畸形是否属于目前我国现有产前超声检查技术所能检出的,以及经产前超声检查的检出率和技术难度大小等,特别是要分析胎儿畸形在行产前超声检查的当时(如妊娠18~24周)是否有检出的可能性及可能性大小等。
由于当前医疗水平和产前超声诊断技术仍存在相当的局限性,期望所有胎儿畸形都能通过系统产前超声检查检出是不现实也是不可能的,不同胎儿畸形的产前超声检出率不同,例如:无脑儿产前超声检出率为87%以上,严重脑膨出产前超声检出率为77%以上,开放性脊柱裂检出率为61%~95%,严重胸腹壁缺损伴内脏外翻产前超声检出率为60%~86%,胎儿唇腭裂产前超声总检出率为26.6%~92.5%,单纯腭裂产前超声检出率为0~1.4%,房间隔缺损产前超声检出率为0~5.0%,室间隔缺损产前超声检出率为0~66.0%,法洛四联征产前超声检出率为14.0%~65.0%,胎儿肢体畸形产前超声检出率为22.9%~87.2%[2]。
如耳朵的畸形,无论在国内还是国际上[2,16],均不属大畸形超声筛查的常规项目,这是由于目前超声技术难以获得耳部成像的缘故,国外发达国家大样本资料显示,胎儿大畸形的产前诊断率为68%,但耳部畸形无一例在产前经超声检查得以诊断,漏诊率为100%[17]。耳道闭锁等畸形则是产前超声根本无法检查的。
如胎儿手指及足趾的畸形,国内外中孕期大畸形超声筛查的检查项目中均不要求检查,国际妇产科超声学会最新公布的中孕中期胎儿畸形筛查指南中也特别强调不包括手指与脚趾的检查[2,16],只要求检查四肢长骨及手足。根据发达国家报道,骨骼肌肉肢体畸形的产前诊断率为32%左右,而手指畸形总的产前诊断率仅为5%左右,这还包括了刻意观察手指的病例[17],说明超声对手指和脚趾的检查有相当的局限性。
目前我国可以通过产前诊断技术进行产前诊断的遗传性疾病或先天缺陷是很少的。有数据显示,现在已经发现的单基因遗传病有数千种,但能用产前诊断方法检测疾病的还远远不足10%。即使是可以开展相关诊断技术进行检测的疾病,由于当前医疗水平的限制,不少诊断仍存在大量的假阳性率和假阴性率、或无法解释的变异现象。产前超声诊断的结果与仪器质量、最佳检查时间、检查者经验、孕妇腹壁厚薄、羊水量多少、检查所占用时间、胎儿自身发育情况、骨化程度、胎盘位置以及胎位等因素均有一定关系。因此,依据当前的医疗技术水平,无法通过产前检查、产前诊断发现遗传性疾病或先天畸形的,医疗机构不具有过失,不应承担损害赔偿责任[3]。
因此,国家必需加强对产前筛查和产前诊断相关知识宣传,对公众进行相关知识的科普教育,使公众对产前超声检查的局限性有一定的认识,既对产前超声检查的作用和意义以及每次具体检查内容有所了解,也能对产前超声检查的局限性与时效性有所认知。尤其是要使孕妇及其家属明白,由于超声检查技术的局限性和影响因素多,产前超声检查并不能检出所有的胎儿畸形,也不能对胎儿以后的发育做出预测,更不可能对胎儿功能异常如盲、聋和智力障碍等做出诊断,所以产前超声诊断不能等同于新生儿出生后的临床诊断。使孕妇和家属对产前超声检查有正确的、客观的、理性的认识,从而减少此类医疗纠纷的发生。
3.4 分析医疗过错与损害后果之间的因果关系
医方若存在医疗过错,则需进一步分析医疗过错是否与患者的损害后果(即患儿畸形出生)之间的因果关系,并尽可能分析评估医疗过错因果关系的类型以及医疗过错参与程度(原因力)的大小。这里需要根据胎儿畸形经产前超声检查检出的可能性大小(即检出率的大小)、技术难度大小,医方医疗过错程度,患方因是否正规产检、就诊时间等原因是否应该承担相应的责任等等因素,做出综合分析评估。

