创伤性闭合性脾损伤的超声诊断价值探讨
黄志培
脾是腹腔脏器最容易受损的器官之一, 脾脏损伤(splenic injury)的发生率在腹部创伤中可高达40%~50%, 在腹部闭合性损伤中 , 脾脏破裂 (splenic rupture)占 20%~40%[1]。本研究收集60例创伤性闭合性脾损伤患者的超声图像特点、类型, 为临床诊断及治疗的选择提供有利的客观依据。现报告如下。
1 资料与方法
1.1 一般资料 选取2010年1月~2018年5月本院收治的60例创伤性脾损伤患者作为研究对象, 其中脾真性破裂均经外科手术证实, 脾包膜下破裂及中央型破裂均经CT证实。其中女9例, 男51例;年龄4~61岁, 平均年龄(36.0±8.4)岁;就诊时间30 min~10 d;创伤原因有车祸20例(33.3%), 高处坠落16例(26.7%), 摔伤14例(23.3%), 打伤7例(11.7%), 压伤、撞伤3例(5.0%);合并腹水40例(66.7%), 创伤失血性休克22例(36.7%), 左侧肋骨骨折18例(30.0%), 肺挫伤并血气胸13例(21.7%), 肾挫裂伤10例(16.7%), 肝挫裂伤3例(5.0%), 肠管破裂5例(8.3%), 胰损伤3例(5.0%), 脊柱及骨盆骨折6例(10.0%), 四肢骨折16例(26.7%), 颅脑损伤2例(3.3%)。主要临床表现有左胸腹部或腰背部疼痛, 呈持续性锐痛, 胸闷、呼吸急促、面色苍白、出冷汗、血压低。腹部稍隆, 腹肌紧张,左上腹压痛明显, 移动性浊音阳性, 腹腔穿刺抽出不凝固的血液。
1.2 方法 患者均进行超声检查。仪器:选用GE Vivid S6、Philips iE 22和ALOKA 3500彩色多普勒超声显像仪, 探头频率2.5~5.0 MHz。检查方法:患者先暴露胸腹部, 可根据患者的具体情况选用体位, 尽量减少患者二次损伤, 取平卧位、右侧卧位、半卧位或坐位等, 采用冠状面、左肋间斜断面、左上腹部纵横断面, 连续扫查, 显示脾的大小、形态、包膜连续性、实质回声、脾门动静脉、脾窝, 同时要认真扫查各脏器、胸腹腔, 了解有无合并伤、腹水、胸腔积液。
2 结果
脾脏损伤按病理解剖分型, 分为中央型破裂、包膜下破裂、真性破裂。本组60例脾损伤中, 脾真性破裂43例(71.7%),脾包膜下破裂8例(13.3%), 脾中央型破裂9例(15.0%), 脾真性破裂中有迟发性脾破裂4例。超声诊断准确55例, 准确率为91.7%;漏误诊5例, 漏误诊率为8.3%。其中4例漏诊,均合并左肋骨骨折气胸、皮下气肿;误诊1例。1例患者虽手术切除脾, 但因合并严重颅脑损伤, 术后2 d死亡。在43例真性破裂中, 34例行脾切除术, 8例行脾修补术, 1例行脾切除术+自体脾移植术。8例脾包膜下破裂、9例脾中央型破裂均行保守治疗, 并治愈出院。
2.1 脾真性破裂 43例患者脾真性破裂声像图表现:损伤严重程度不同, 声像图差异较大。多数显示脾结构形态失常,被膜连续性中断, 实质内有高回声、低回声、无回声或混合回声区, 回声紊乱、不均匀, 有时与被膜中断处相连, 脾周出现无回声环绕, 肝肾间隙(Morrison陷凹)出现无回声。可在超声引导下抽出不凝固的血液。彩色多普勒血流显像在损伤区未见明显血流信号。见图1。
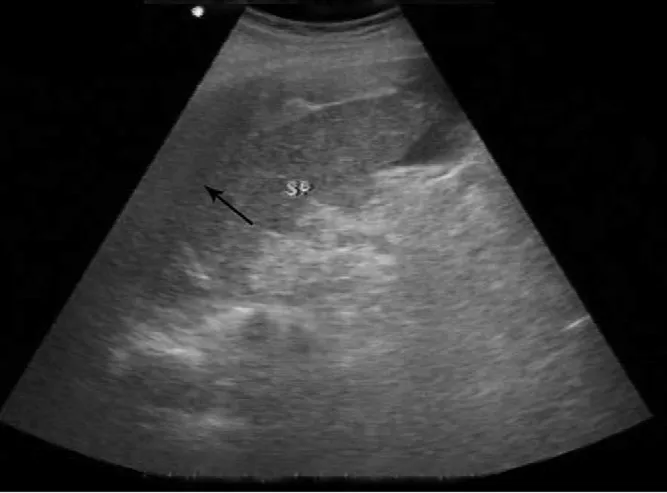
图1 脾真性破裂
2.2 脾包膜下破裂 8例脾包膜下破裂声像图表现:脾轮廓失常, 大小有时正常、也有增大, 包膜下见月牙状、棱形或不规则形无回声、低回声或混合回声区, 边界清楚, 无回声区可出现片状低回声, 实质回声增强, 无腹水。损伤区内未见明显血流信号。见图2。

图2 脾包膜下破裂
2.3 脾中央型破裂 9例脾中央型破裂声像图表现:脾轮廓失常或正常, 不同程度增大, 被膜光滑连续, 实质见高回声、低回声或混合回声区, 边界不清, 形态不规则, 内回声不均, 后方回声无增强, 周边见环状高回声区, 无腹腔积液。损伤区内部未见明显血流信号。见图3。
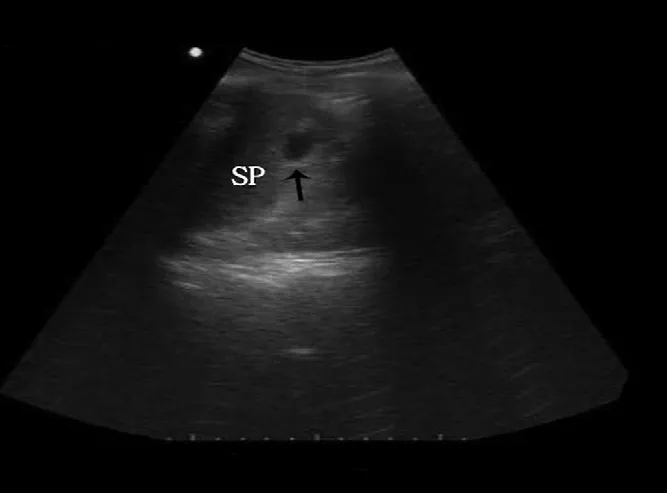
图3 脾中央破裂
3 讨论
脾脏血运丰富, 组织脆弱, 容易遭受外伤, 尤其在腹部闭合伤中, 脾破裂居于首位。主要危险在于大出血。单纯脾破裂的死亡率约为10%, 若有多发伤, 死亡率为15%~25%[2]。Schriefers等统计1476例闭合性腹部外伤中, 脾外伤占30.2%[3]。外伤性脾损伤的治疗关键在于早期准确诊断, 其治疗原则:抢救第一, 保留脾脏第二。重型脾损伤、重型合并伤、延迟性脾破裂是脾切除的适应证[4]。脾在腹部创伤中是比较容易损伤的脏器, 发病急, 病情发展迅速, 可危及生命, 所以早期准确诊断、早期治疗显得尤为重要。本研究60例脾损伤中, 脾真性破裂43例(71.7%), 其中迟发性脾破裂4例, 创伤失血性休克22例, 占36.7%, 超声检查能提供床边检查、减少搬动、迅速准确诊断, 本组诊断准确55例,准确率为91.7%, 脾真性破裂均经临床手术证实, 脾包膜下破裂及中央型破裂, 均经CT证实, 为临床抢救争取时间。43例脾真性破裂中40例合并腹腔积液, 腹腔积液为脾真性破裂比较有特征的间接征象。在鉴定创伤患者的腹腔游离积液方面, 多部位创伤的超声重点评估(The focused assessment with sonography for trauma, FAST)检查技术的敏感性为87%, 特异性为99%, 准确性为98%。FAST检查能够及时、准备、有效地提供腹膜腔和胸腔内有无游离积液的信息[5]。超声检查为临床提供脾损伤类型、损伤严重程度、腹水量, 并超声引导腹腔穿刺, 抽出不凝液体, 同时检查胸腹部脏器合并伤, 本组合并血气胸13例, 肾挫裂伤10例, 肝挫裂伤3例, 为临床治疗方案制定、围手术期准备、手术方法选择提供有力的依据。在43例脾真性破裂中, 34例行脾切除术, 8例行脾修补术, 1例行脾切除术+自体脾移植术。8例行脾修补术、8例脾包膜下破裂、9例脾中央型破裂患者多次行超声床边检查,减少搬动、动态观察, 为临床诊治提供依据, 所有患者均顺利治愈。交通事故伤、跌落伤是导致肝脾致伤的主要原因, 钝器伤、刀伤等是导致肝脾致伤的次要原因[6]。本次研究致伤原因有车祸20例(33.3%), 高处坠落16例(26.7%), 摔伤14例(23.3%), 打伤7例(11.7%), 还有压伤、撞伤。
本研究漏诊4例, 均为脾真性破裂, 合并左肋骨骨折气胸、皮下气肿, 脾位置较深, 超声受气体干扰, 使脾脏显示不清, 还有脾真性破裂损伤较小, 超声检查未能显示, 再加上患者因疼痛, 体位无法配合。当临床腹部闭合性损伤出现无法解释腹腔积液, 高度怀疑有内脏破裂, 脾脏超声检查显示不清时, 特别是经验不丰富低年资医师, 首先应请高年资医师会诊, 临床实际工作中超声诊断准确率与超声主治医师技术、患者配合与否密切相关, 若患者不配合易导致诊断错误, 造成严重后果[7]。然后按危急值报告流程, 与临床医师沟通, 可行超声引导下腹腔穿刺, 进行CT检查, 快速明确诊断, 做好围手术期准备[8-10]。超声医师应该去观摩手术, 了解患者术中内脏损伤的详细情况, 总结经验。本研究误诊1例, 患者为脾中央型破裂, 超声检查报真性破裂, 术中见患者肝近侧腹膜处肝包膜撕裂, 右侧后腹膜可见巨大血肿, 升结肠、结肠肝曲及横结肠前段总长约30 cm肠管撕裂, 脾周边积血, 有混合凝血块覆盖在脾表面, 超声误以为脾实质破裂回声。
综上所述, 超声检查能为创伤性闭合性脾损伤在临床诊治中提供准确、快捷、方便、动态的指导意见, 具有临床应用价值。

