老年糖尿病重症肺炎患者死亡率及影响因素
谢朝云 陈应强 熊 芸 孙 静 韦 华
(贵州医科大学第三附属医院感染管理科,贵州 都匀 558000)
糖尿病患者由于免疫功能低下,代谢紊乱,易发生各种感染,合并重症肺炎〔1〕,且老年重症肺炎发病骤增〔2〕,死亡率较高〔3〕。本文分析老年糖尿病重症肺炎患者死亡率及影响因素。
1 资料与方法
1.1临床资料 2010年1月至2017年6月贵州医科大学第三附属医院符合纳入标准的267例老年糖尿病重症肺炎患者中男126例,女141例,年龄60~80岁,平均(69.28±5.58)岁。排除标准:①病历资料记录不全;②住院不足48 h;③未治疗结束自动出院者。
1.2诊断标准 糖尿病依据世界卫生组织(WHO)1999年糖尿病专家委员会提出的诊断标准进行诊断〔4〕。重症肺炎诊断依据2001年美国胸科学会(ATS)诊断标准〔5〕,重症肺炎诊断符合以下1条主要诊断标准或2条次要诊断标准。主要诊断标准:①入院48 h内肺部病变范围扩大50%及以上;②需要机械通气治疗;③出现少尿(<400 ml/24 h)或非慢性肾衰竭血肌酐>177 μmol/L。次要诊断标准:①氧合指数〔动脉血氧分压(PaO2)/吸入气中氧浓度(FiO2)<250〕;②呼吸频率大于30次/min;③病变范围累及双肺或多肺叶;④舒张压<8 kPa;⑤收缩压<12 kPa。
1.3研究方法 回顾详细记录纳入本研究的每例患者的性别、年龄、糖尿病病程、体重指数(BMI)、是否有吸烟史、有无慢性呼吸系统病史、有无高血压病史、有无冠心病病史、有无并发症、卧床时间、有无意识障碍、有无吞咽困难、是否采用机械通气、是否应用激素等基本资料;同时记录空腹血糖值、糖化血红蛋白、降钙素原(PCT)、是否分离出多重耐药菌或真菌与种类等。
1.4统计分析 采用SPSS19.0软件包进行χ2检验、Logistic 回归分析。
2 结 果
2.1死亡率 267例老年糖尿病重症肺炎患者中死亡69例(25.84%)。
2.2影响老年糖尿病重症肺炎患者死亡单因素分析 年龄≥70岁、糖尿病病程≥10年、BMI <18 kg/m2、吸烟史、慢性呼吸系统病史、高血压病史、冠心病病史、并发症、卧床时间>10 d、意识障碍、吞咽困难、多重耐药菌感染、真菌感染、机械通气、应用激素、空腹血糖值≥11 mmol/L、糖化血红蛋白>7%、PCT>0.5 μg/L与老年糖尿病重症肺炎患者死亡存在相关性,是死亡危险因素(P<0.05),见表1。
2.3影响老年糖尿病重症肺炎患者死亡多因素回归分析 吸烟史、慢性呼吸系统病史、冠心病病史、糖化血红蛋白>7%、卧床时间>10 d、应用糖皮质激素、PCT>0.5 μg/L、并发症是老年糖尿病重症肺炎患者死亡的独立危险因素(P<0.05),见表2。

表1 影响老年糖尿病重症肺炎患者死亡单因素分析〔n(%)〕
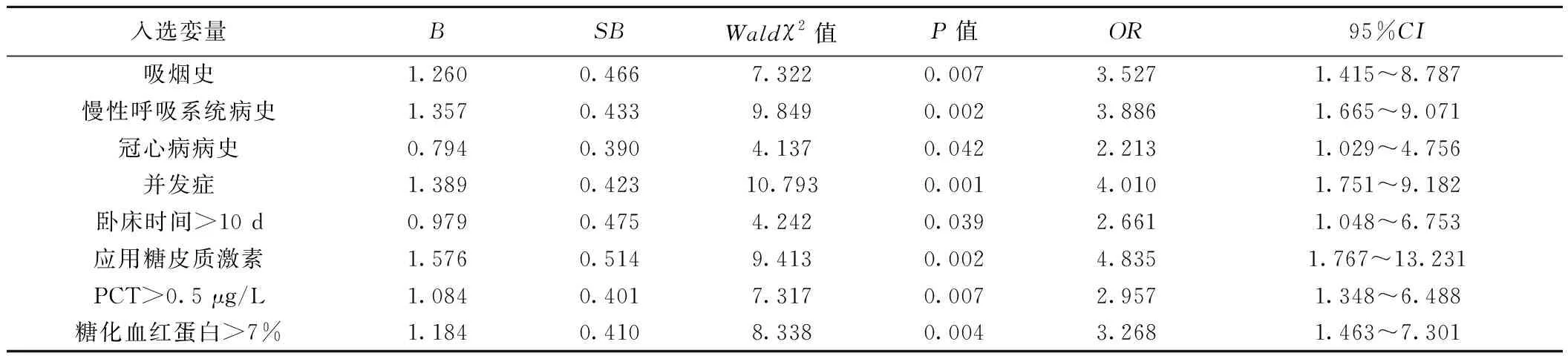
表2 影响老年糖尿病重症肺炎患者死亡的多因素回归分析
3 讨 论
本研究中老年糖尿病合并重症肺炎患者死亡率低于佟淑平等〔6〕研究报道的37.0%与Ehrlich等〔3〕报道的50%,可能与医疗技术的提高和收治患者疾病的严重程度等情况不同有关。糖尿病老年患者合并重症肺炎患者预后极差,生存率低,属危重症患者〔7〕。因此,临床医师应及时评估和早期预测老年糖尿病重症肺炎患者的病情与死亡相关影响因素,减少死亡率。
高龄患者机体功能处于衰退状态,呼吸功能较差〔8〕,咳嗽、咳痰、吞咽反射减退,特别是意识障碍患者有痰不易咳出,易造成误吸、长期卧床等均为导致重症肺炎加重的高危因素〔9〕;伴有慢性呼吸系统病史、高血压病史、冠心病病史等慢性病病史更是老年患者肺部感染的高危因素〔10〕;机械通气治疗可引起呼吸机相关性肺炎,加重肺部感染〔11〕,长期使用呼吸机机械通气加上不合理使用抗菌药物可诱导多重耐药菌或真菌感染,使感染更难以控制〔12〕;应用糖皮质激素可降低患者免疫功能,肺部感染加重〔13〕;老年糖尿病合并重症肺炎后血糖与糖化血红蛋白升高可加重肺部感染,而肺部感染又可加大血糖波动与糖化血红蛋白控制不良,形成恶性循环〔14,15〕;糖尿病患者病程时间越长其并发症较多〔16〕,后者是糖尿病患者病情恶化的结果,同时又可使患者免疫功能进一步下降,引起肺部感染加重〔17〕;糖尿病是消耗性疾病,可引起消瘦营养状况不佳,抵抗力下降,也易发肺部感染。此外,吸烟可损伤支气管黏模上皮;以上因素均可使病情恶化,肺部感染难以控制,甚至形成败血症致死亡;本研究提示,PCT可作为老年糖尿病合并重症肺炎患者预后的重要指标,具有较好的特异性与敏感度〔18〕。
综上,重症肺炎是老年糖尿病患者死亡的主要原因〔19〕,其危险因素与多种因素有关,临床患者应戒烟,治疗基础疾病,控制血糖,监测糖化血红蛋白,减少并发症,减少卧床时间,减少不必要的糖皮质激素应用等是提高老年糖尿病重症肺炎患者治疗的主要措施,PCT可作为老年糖尿病合并重症肺炎患者治疗效果与预后的重要监测指标。

