2017年蚌埠医学院第一附属医院细菌耐药性监测
郭 普, 乔 艳 , 李 静
随着抗菌药物及侵袭性诊疗活动等在临床的广泛应用,临床分离菌的种类和耐药性也随之发生变化,多重耐药(MDR)和广泛耐药(XDR)菌株的增加给抗感染治疗带来极大的挑战。为了更好地给临床合理使用抗菌药物以及耐药菌的防控提供依据,现报道蚌埠医学院第一附属医院2017年临床分离细菌的耐药性监测如下。
1 材料与方法
1.1 材料
1.1.1 细菌来源 收集本医院2017年1-12月临床分离的细菌,共计4 295株,剔除重复菌株。凝固酶阴性葡萄球菌和草绿色链球菌仅统计分离自血液、脑脊液等无菌体液的标本。
1.1.2 培养基和药敏纸片 采用法国生物梅里埃公司的VITEK 2-Compact全自动细菌鉴定仪及药敏分析系统配套的药敏卡片AST-GP67、ASTGN13。链球菌使用含5%脱纤维羊血MH平皿,嗜血杆菌使用HTM平皿。药敏纸片苯唑西林、青霉素、氨苄西林、红霉素、克林霉素、利奈唑胺、万古霉素、左氧氟沙星、甲氧苄啶-磺胺甲唑、氨苄西林-舒巴坦、头孢吡肟、亚胺培南、头孢噻肟、头孢他啶、头孢噻肟-克拉维酸和头孢他啶-克拉维酸为英国OXOID或美国BBL公司产品。
1.2 方法
1.2.1 菌株鉴定和药敏试验 细菌鉴定使用VITEK 2-Compact仪器。药敏试验采用自动化仪器法,链球菌和嗜血杆菌药敏试验使用纸片扩散法。
1.2.2 超广谱β内酰胺酶(ESBL)检测 按2017年CLSI推荐的纸片扩散法检测大肠埃希菌和肺炎克雷伯菌中产ESBL菌株[1]。
1.2.3 耐药菌株的定义 XDR菌株:对常用的抗菌药物全部耐药,仅对多黏菌素和替加环素或两者之一敏感者[2]。碳青霉烯类耐药肠杆菌科细菌(CRE):对任何一种碳青霉烯类抗生素耐药的肠杆菌科细菌[3]。
1.2.4 质控菌株 金黄色葡萄球菌ATCC 25923和ATCC 29213、大肠埃希菌ATCC 25922、铜绿假单胞菌ATCC 27853和肺炎克雷伯菌ATCC 700603均购自国家卫生和计划生育委员会临检中心。
1.2.5 结果判断与统计分析 按CLSI 2017年标准判定药敏结果[1],采用WHONET 5.6软件进行数据分析。
2 结果
2.1 细菌构成
2017年我院从临床标本中共分离到细菌4 295株,其中革兰阴性菌3 099株,占72.2%,主要分离菌株依次为大肠埃希菌、肺炎克雷伯菌、鲍曼不动杆菌和铜绿假单胞菌。革兰阳性菌1 196株,占27.8%,主要为金黄色葡萄球菌、凝固酶阴性葡萄球菌和肠球菌属。标本分布中痰液等呼吸道分泌物占24.1 %、血液19.8%、伤口分泌物14.3%、尿液11.5%、脑脊液及其他无菌体液9.4%和其他标本20.9%。血液标本中主要分离菌为凝固酶阴性葡萄球菌、大肠埃希菌、肺炎克雷伯菌和金黄色葡萄球菌;痰标本中主要分离菌依次为鲍曼不动杆菌、肺炎克雷伯菌、铜绿假单胞菌及金黄色葡萄球菌;创面及脓液标本主要分离菌为大肠埃希菌、金黄色葡萄球菌、肺炎克雷伯菌和铜绿假单胞菌;尿液标本中主要是大肠埃希菌、肺炎克雷伯菌、粪肠球菌和屎肠球菌。CRE主要分布在ICU和呼吸病区,占54.8%(170/310)和9.7%(30/310)。主要存在于呼吸道、尿液及血液标本,分别占65.5%(203/310)、8.1%(25/310)和7.7%(24/310)。主要细菌菌种构成见表1。
2.2 革兰阳性球菌对抗菌药物的耐药性
2.2.1 葡萄球菌属细菌 金黄色葡萄球菌和凝固酶阴性葡萄球菌中甲氧西林耐药菌株(MRSA,MRCNS)的检出率分别为54.7%和77.4%。葡萄球菌属细菌对利福平、庆大霉素和呋喃妥因耐药率均<30%。MRSA除甲氧苄啶-磺胺甲唑、万古霉素和利奈唑胺之外,对在测的其他抗菌药物耐药率均高于甲氧西林敏感株(MSSA),MRSA对甲氧苄啶-磺胺甲唑耐药率为13.5%,远低于MRCNS(69.3%)。MRCNS除万古霉素和利奈唑胺之外,对其他测试抗菌药物耐药率高于甲氧西林敏感株(MSCNS),未检出万古霉素和利奈唑胺耐药的菌株。见表2。
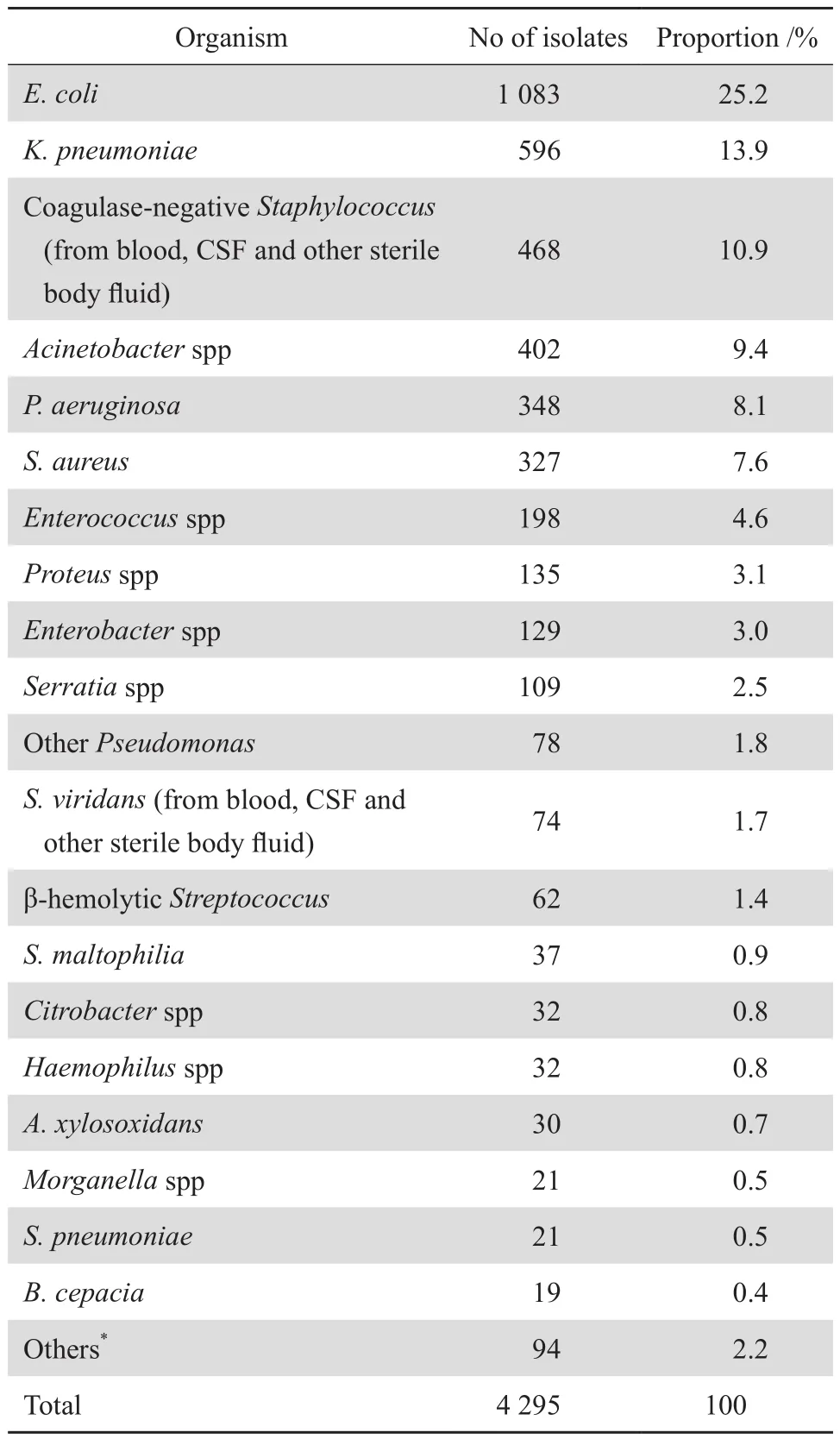
表1 2017年临床分离菌株的构成Table 1 Species distribution of the bacterial strains isolated in 2017
2.2.2 肠球菌属细菌 屎肠球菌对测试的抗菌药物耐药率较高,对青霉素、氨苄西林、环丙沙星、左氧氟沙星和红霉素的耐药率均>80%,对高浓度庆大霉素耐药率为76.8%。粪肠球菌对大多数测试的抗菌药物耐药率显著低于屎肠球菌,粪肠球菌除红霉素和四环素外对测试的抗菌药物耐药率均<40%。屎肠球菌、粪肠球菌对万古霉素和利奈唑胺耐药率分别为3.6%、1.6%和1.2%、1.8%。见表3。
2.2.3 链球菌属细菌 21株肺炎链球菌中6株分离自脑脊液标本(均为儿童患者),15株为非脑膜炎菌株(儿童3株,成人12株)。21株肺炎链球菌对青霉素敏感率为90.5%,对红霉素和克林霉素耐药率较高,为90.5%和85.7%,未检出利奈唑胺和万古霉素耐药菌株。无乳链球菌共37株,主要分离自女性阴道分泌物,对青霉素、氨苄西林、利奈唑胺和万古霉素敏感率均为100%,对左氧氟沙星的耐药率为40.0%,对克林霉素和红霉素耐药率分别为56.8%(21株)和81.1%(30株),有3株为诱导性克林霉素耐药,检出率为8.1%(3/37)。

表2 葡萄球菌属细菌对抗菌药物的耐药率和敏感率Table 2 Susceptibility of Staphylococcus strains to antimicrobial agents(%)
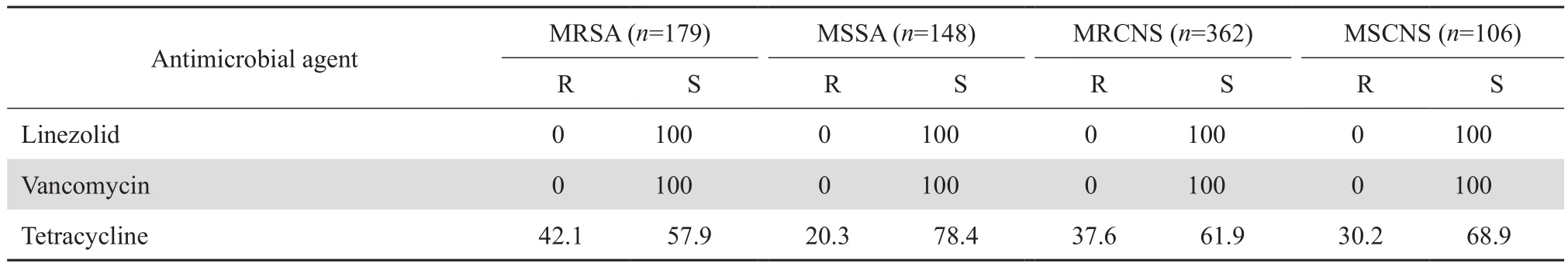
表2 (续)Table 2(continued)(%)
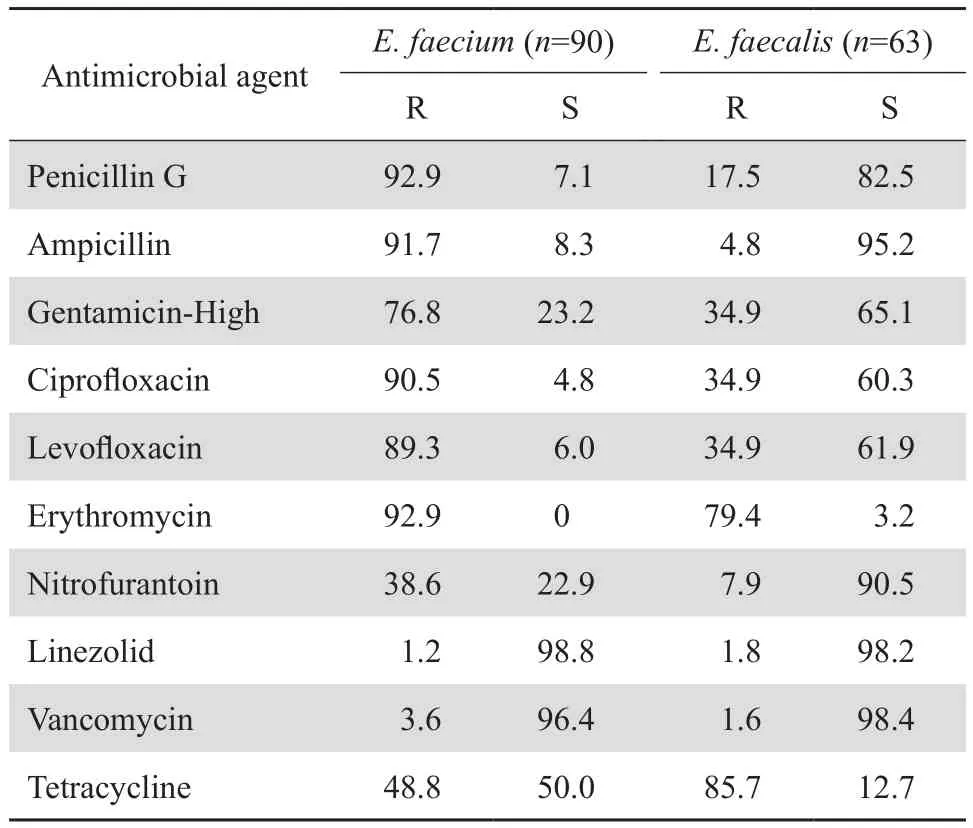
表3 肠球菌属细菌对抗菌药物的耐药率和敏感率Table 3 Susceptibility of Enterococcus species to antimicrobial agents(%)
2.3 革兰阴性菌对抗菌药物的耐药性
2.3.1 肠杆菌科细菌 大肠埃希菌和肺炎克雷伯菌中产ESBL菌株分别为66.0%(715/1 083)和22.7%(135/596)。肠杆菌科细菌对头孢唑林耐药率均>70%,除肺炎克雷伯菌外对哌拉西林-他唑巴坦、头孢吡肟、头孢替坦和阿米卡星耐药率均<30%。肺炎克雷伯菌、肠杆菌属、枸橼酸杆菌属对亚胺培南和厄他培南耐药率分别为39.8%、10.9%、18.8%和40.6%、13.2%、25.0%,其余细菌对这两种碳青霉烯类抗生素耐药率<10%。见表 4。
2.3.2 CRE主要菌株 CRE对测试的多种抗菌药物耐药率较高。碳青霉烯类耐药肺炎克雷伯菌对甲氧苄啶-磺胺甲唑耐药率为54.4%,其余测试抗菌药物耐药率均>80%。碳青霉烯类耐药大肠埃希菌对呋喃妥因、阿米卡星和妥布霉素耐药率为11.1%、23.1%和40.7%,其余均>60%。碳青霉烯类耐药肠杆菌属细菌对阿米卡星耐药率为28.6%,其余均>50%。
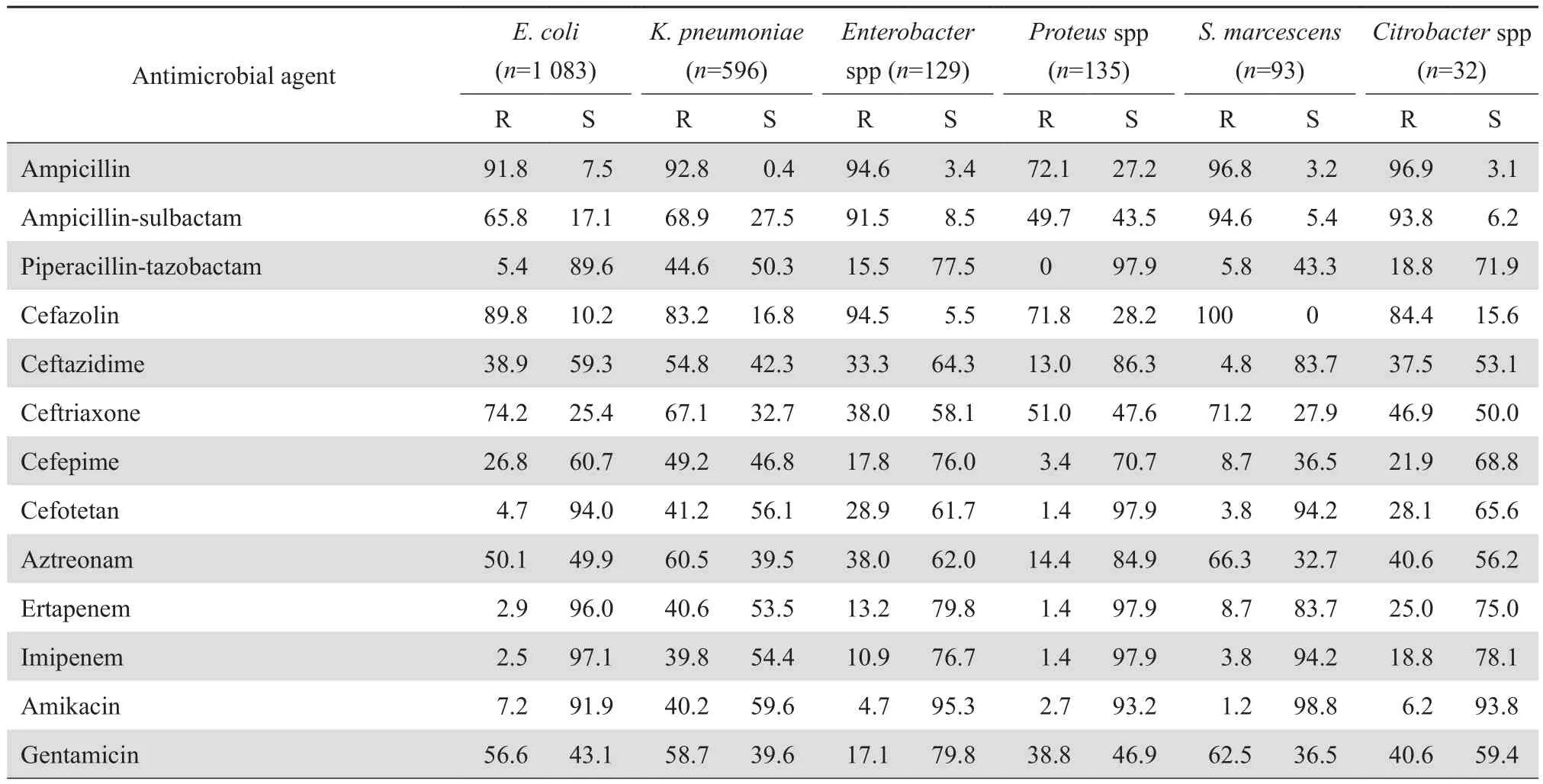
表4 肠杆菌科细菌对抗菌药物的耐药率和敏感率Table 4 Susceptibility of Enterobacteriaceae species to antimicrobial agents(%)
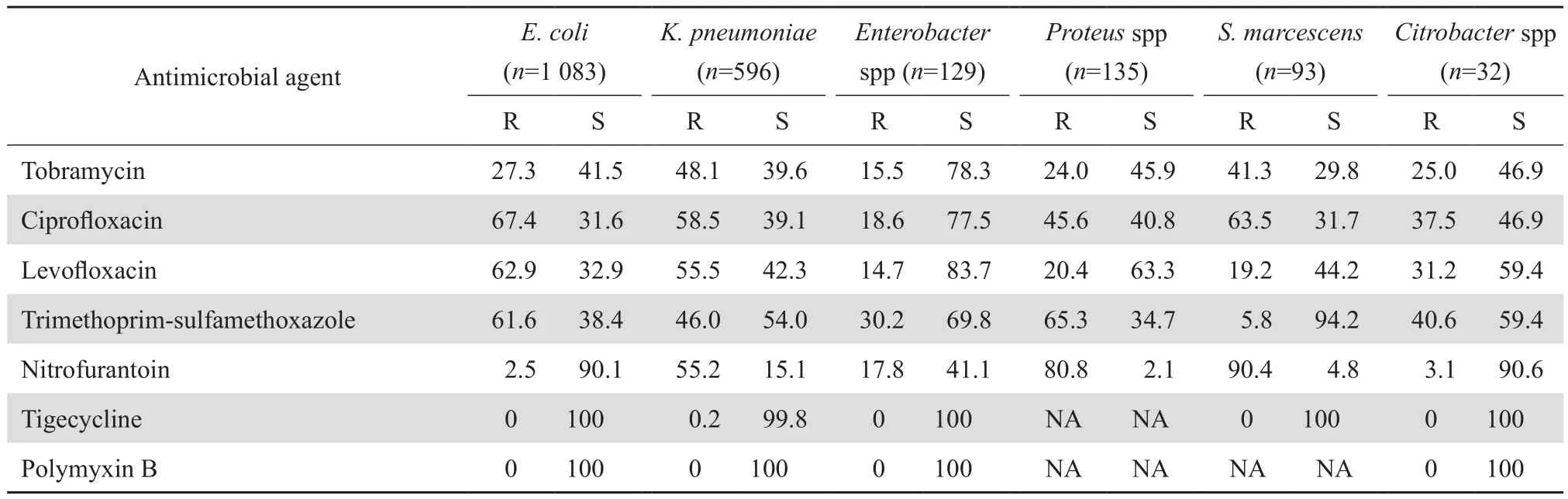
表4 (续)Table 4(continued)(%)
2.3.3 不发酵糖革兰阴性杆菌 鲍曼不动杆菌除阿米卡星、替加环素、多黏菌素B外对所有测试药物耐药率均>70%,其中对亚胺培南耐药率高达87.5%。铜绿假单胞菌对亚胺培南耐药率为43.3%,对头孢他啶、头孢吡肟、哌拉西林-他唑巴坦及左氧氟沙星的耐药率<30%。嗜麦芽窄食单胞菌对左氧氟沙星和甲氧苄啶-磺胺甲唑的耐药率<30%。见表5。
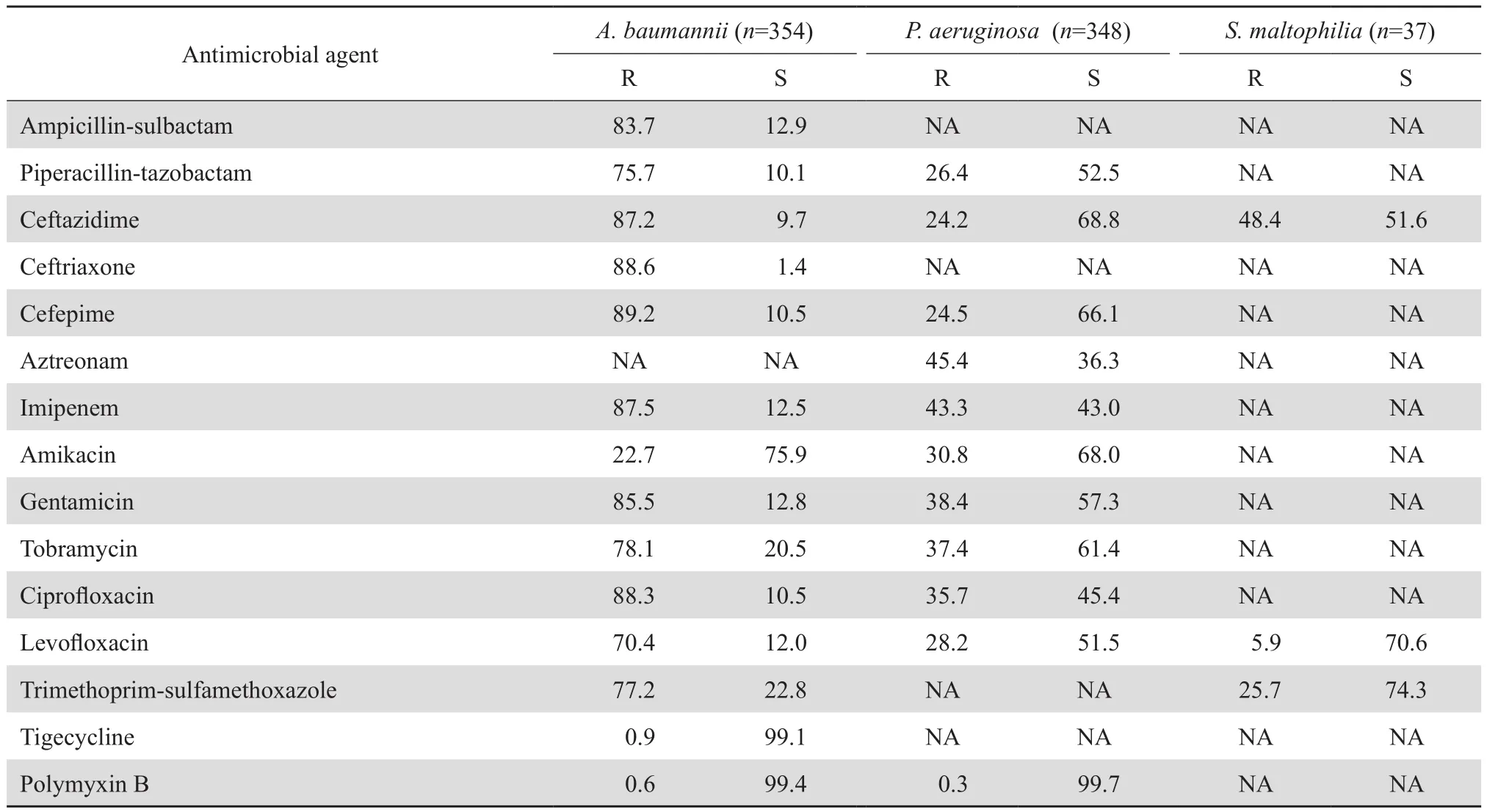
表5 不发酵糖革兰阴性杆菌对抗菌药物的耐药率和敏感率Table 5 Susceptibility of non-fermentative gram-negative bacilli to antimicrobial agents(%)
2.3.4 XDR革兰阴性杆菌 鲍曼不动杆菌、肺炎克雷伯菌和铜绿假单胞菌中XDR菌株检出率分别为46.7%、28.4%和15.8%。
3 讨论
本次细菌耐药性监测结果显示:2017年我院临床标本中共分离出4 295株细菌,其中革兰阳性菌占27.8%,革兰阴性菌占72.2%。阳性菌中以葡萄球菌和肠球菌为主。葡萄球菌中MRSA为54.7%,分离率高于2015-2016年全国细菌耐药监测报告39.9%和2016年CHINET细菌监测结果38.4%[3-4],相对于2014年我院的监测结果47.6%也有所上升[5]。MRSA对克林霉素和红霉素耐药率较高,均>75.0%,对氟喹诺酮类抗菌药物、庆大霉素、利福平和甲氧氨苄-磺胺甲唑较敏感。MRCNS检出率为77.4%,略低于2015-2016年全国细菌耐药监测报告、2016年CHINET细菌耐药性监测结果以及2014年我院的耐药性监测结果[3-5]。MRCNS对克林霉素、红霉素和甲氧苄啶-磺胺甲唑耐药率较高,为69.3%~91.2%,其中甲氧苄啶-磺胺甲唑耐药率显著高于MRSA,对庆大霉素、呋喃妥因和利福平敏感率较高,敏感率为74.9%~96.4%。未发现万古霉素和利奈唑胺耐药的葡萄球菌。
2017年我院临床分离的肠球菌以屎肠球菌和粪肠球菌为主,标本来源主要为尿液和腹腔脓液。屎肠球菌对多数抗菌药物耐药率较高,对青霉素、氨苄西林、环丙沙星、左氧氟沙星和红霉素耐药率均超过80%,对高浓度庆大霉素耐药率为76.8%,提示要根据药敏结果选择用药。粪肠球菌相比屎肠球菌对多数抗菌药物较为敏感,粪肠球菌对青霉素、氨苄西林、呋喃妥因、环丙沙星和左氧氟沙星耐药率均<40%,值得关注的是屎肠球菌、粪肠球菌对万古霉素和利奈唑胺耐药率分别为3.6%、1.6%和1.2%、1.8%。略高于2005-2014年CHINET肠球菌属细菌耐药性监测和2016年上海市细菌耐药性监测结果[6-7],应密切监控耐药率的上升。
肠杆菌科细菌中大肠埃希菌产ESBL检出率为66.0%,肺炎克雷伯菌产ESBL检出率为22.7%。本文采用纸片扩散法检测ESBL菌株,由于肺炎克雷伯菌有40.6%的碳青霉烯类耐药菌株,肠杆菌科细菌对碳青霉烯类耐药的主要机制是产碳青霉烯酶,而碳青霉烯酶的存在可干扰纸片扩散法对ESBL的检测,提示ESBL的检测存在假阴性结果,需近一步做PCR确证[3]。肠杆菌科细菌对多数抗菌药物比较敏感,但CRE的出现和快速增长值得警惕,尤其是肺炎克雷伯菌[8-10]。我院2017年分离的肺炎克雷伯菌对亚胺培南和厄他培南耐药率分别为39.8%和40.6%,远高于相关文献报道[11-12],也高于我院2014年分离菌株。CRE菌株多为XDR株,我院2017年临床分离的碳青霉烯类耐药肺炎克雷伯菌除对甲氧苄啶-磺胺甲唑外的耐药率均>80%,XDR肺炎克雷伯菌检出率为28.4%。碳青霉烯类耐药大肠埃希菌对除呋喃妥因、阿米卡星和妥布霉素外,其他测试的抗菌药物耐药率均>60%。肠杆菌属对亚胺培南和厄他培南耐药率分别为10.9%和13.2%,碳青霉烯类耐药肠杆菌属细菌对阿米卡星耐药率为28.6%,其余均>50%。此外,枸橼酸杆菌属、变形杆菌属和沙雷菌属细菌中也检出碳青霉烯类耐药株,CRE菌株给临床抗感染治疗带来极大困难,应引起高度重视。以往研究表明我院CRE的主要耐药机制之一是产KPC酶,更多耐药机制有待于进一步研究[13]。我院2017年临床分离的CRE菌株主要分布在ICU和呼吸病区,占54.8%和9.7%。主要分离自呼吸道、尿液及血液标本,分别占65.5%、8.1%和7.7%。这些病区患者往往基础疾病严重,侵袭性操作较多,应加强相关科室的医院感染防控。
不发酵糖革兰阴性杆菌是引起医院感染的常见病原菌,本组资料中前三位分别为鲍曼不动杆菌、铜绿假单胞菌和嗜麦芽窄食单胞菌,主要分离自痰和脓液标本。鲍曼不动杆菌耐药情况严重,除阿米卡星、替加环素、多黏菌素B外对大多数抗菌药物耐药率均高于70%,XDR菌株检出率为46.7%,主要集中在ICU和老年病科,可能存在着病区及病房间的交叉感染,应加强防控。鲍曼不动杆菌对亚胺培南的耐药率高达87.5%,高于2016年CHINET的68.6%,与我院2014年的87.6%相近[4-5]。鲍曼不动杆菌对阿米卡星耐药率为22.7%,可以根据药敏结果作为联合用药治疗选择。铜绿假单胞菌对哌拉西林-他唑巴坦、头孢他啶、头孢吡肟、阿米卡星和氟喹诺酮类较为敏感,耐药率低于40%,但对亚胺培南耐药率高达43.3%,高于相关文献报道[4,7]。
通过对我院2017年细菌耐药监测结果的分析,发现细菌的耐药情况较为严重,尤其是CRE分离率的增高更值得关注。因此,微生物实验室应加强与临床沟通,做好细菌耐药监测,及时掌握临床病原菌耐药变化的趋势,研究细菌耐药机制,为临床合理使用抗菌药物,医院感染防控提供依据,防止耐药菌的流行和播散。

