颅内多发动脉瘤1例行全麻显微镜下夹闭术及效果分析
钱程行,齐文涛,武永康
[作者单位]225000江苏扬州,扬州大学附属医院神经外科(钱程行,齐文涛,武永康)
颅内多发性动脉瘤(multiple intracranial aneurysms,MIA)是一种特殊类型动脉瘤,是指颅内同时有两个或两个以上的动脉瘤。相比于单发动脉瘤手术夹闭多发动脉瘤的难度较大。笔者对1例颅内多发动脉瘤患者成功实施一期双侧入路手术夹闭,现报告如下。
1 病例资料
患者,男,52岁。因“双目复视伴眼睑下垂9 d”入院。患者初次就诊于眼科,以“左眼动眼神经麻痹”收住入院,经治疗后无好转。查头颅MR+MRA示:左侧颈内动脉交通段见囊袋状突起,大小约0.9 cm×0.5 cm;右侧大脑中动脉M1段远侧分叉部见囊袋状突起,直径约0.4 cm(图1),后转入笔者所在科治疗。入院查体:T 37.1℃,P 85次/min,R 19次/min,Bp 130/80 mmHg(1 mmHg=0.133 kPa),意识清楚,GCS15分(E4V5M6),右侧瞳孔直径约 3.0 mm,左侧瞳孔直径约5.0 mm,右侧对光反射灵敏,左侧无对光反射,左眼眼球内收、上下运动障碍,颈软,脊柱四肢无畸形,四肢运动对称,神经系统检查生理反射存在,病理反射未引出。
行全脑动脉造影(DSA)检查示:左侧后交通动脉瘤;右侧大脑中动脉瘤;左侧脉络膜前动脉瘤(3个)(图 2)。
入院诊断:颅内多发动脉瘤;左眼动眼神经麻痹。
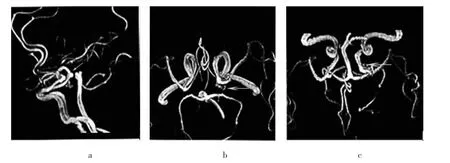
图 1 患者术前头颅MR及MRA影像
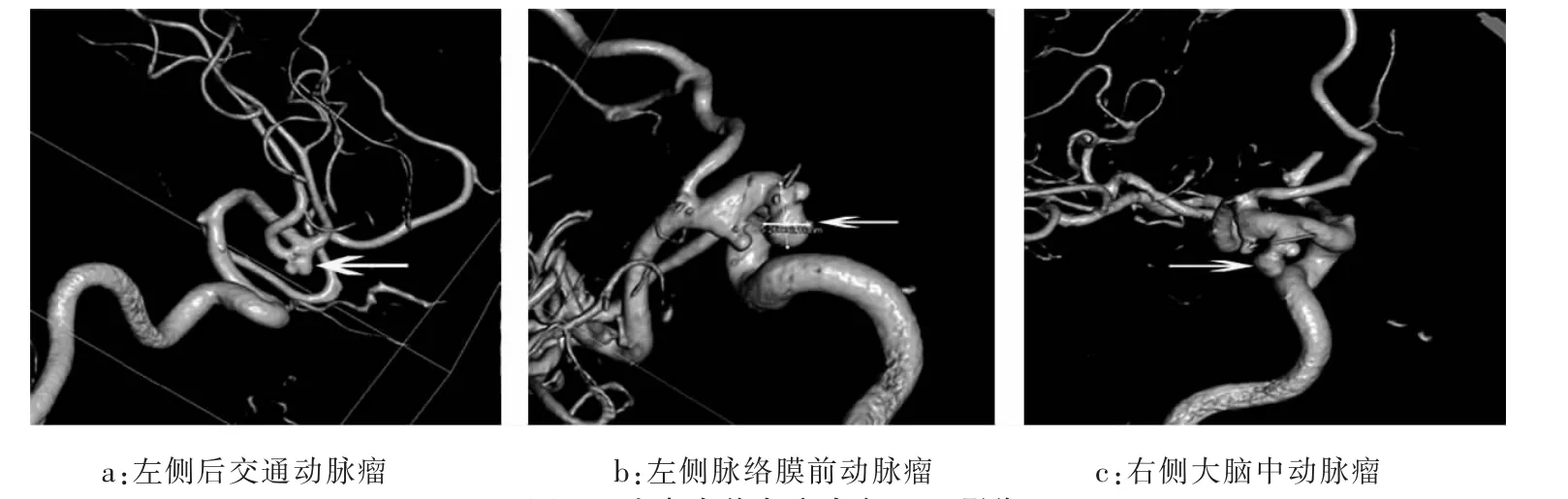
图 2 患者术前全脑动脉DSA影像
诊疗经过:经术前评估及与患者沟通后,决定在全麻显微镜下行颅内动脉瘤夹闭术。术中先行左侧后交通动脉瘤及脉络膜前动脉瘤夹闭。手术先行左侧翼点入路,术中见左侧后交通动脉瘤呈囊泡样,约 9.0 mm×6.5 mm×5.0 mm,瘤壁菲薄,色鲜红,瘤体有一个籽泡突起,瘤顶与局部动眼神经粘连甚紧,细致分离暴露瘤颈后妥善夹闭瘤颈,选用德国BRUAN公司FT752T瘤夹妥善夹闭瘤颈,夹闭后无载瘤动脉狭窄,也无“狗耳”现象。继续沿颈内动脉向远端分离,见脉络膜前动脉远端小动脉瘤,约2.0 mm×2.5 mm×2.5 mm,暴露完全后,选用德国BRUAN公司FT740T瘤夹妥善夹闭瘤颈,后检查无载瘤动脉狭窄,也无“狗耳”现象。检查术野无渗血后关颅。重新消毒铺无菌单,以右侧翼点入路,显露M1、M2,术中见M1直径约3.5 mm,两支M2直径分别约为2.8 mm和2.5 mm,囊泡呈浆果样,约6.0 mm×4.0 mm×4.5 mm,瘤颈指向前外侧,颜色鲜红,暴露瘤颈,选用YasgilFT750T钛夹妥善夹闭瘤颈,探查后无载瘤动脉狭窄及“狗耳”现象。手术中未出现脑压高、破裂出血等情况,术后患者返回普通病房,予以止血、预防感染、抗血管痉挛等常规治疗。术后日复查头颅CT未见再出血。术后1 W复查头颅CTA(图3)患者恢复良好,平稳出院。
2 讨论

图 3 术后颈CTA复查示无残余瘤颈,夹闭完好
据欧美国家的统计,MIA约占颅内动脉瘤的10%~30%,由于较单发动脉瘤有更高的破裂风险,故其致残率、致死率非常高[1]。目前对于MIAs发病机制的探索尚未有一致的结果,但某些高危因素得到大部分学者的认可,比如:高血压、年龄偏大、肥胖、女性、黑色人种、吸烟、感染、家族遗传史等因素有关[1,2]。这些因素可以被认为可能是损伤血管组织的直接原因,也可能是长期的局部炎症,降低了组织的修复功能。颅内动脉瘤的诊断目前主要依靠CTA、MRA及DSA,三种方法各有各的优势。该例患者以眼部症状比较明显就诊于眼科,MRA提示发现并诊断MIAs,其方法简单快捷、无创伤、无辐射,可以清晰显示绝大部分脑血管,尤其对于造影剂过敏不适于做CTA的人群,但MRA空间分辨率稍低,容易被伪影所干扰。CTA具有和DSA检查相似的结果,是大部分医疗结构颅内动脉瘤的初筛工具,尤其是(三维CT血管成像)3D-CTA不仅可以显示脉瘤的形态、大小、位置、与载瘤动脉的关系,而且对周围血管解剖细节也有着较高的辨识力,由于其无创且优势明显,目前已成为颅内动脉瘤初筛的首选检查手段,甚至可作为术后患者的评估检查手段。数字减影血管造影(DSA)是公认的动脉瘤诊断的金标准,时间及空间分辨率都较好,尤其对于小动脉瘤的敏感性和准确性均较高,可以仔细观察到动脉瘤的形态、大小,并且对颅底willis环系统的代偿情况有一定的了解。
由于颅内多发动脉瘤相比于单发动脉瘤有着更高的破裂风险,目前多采用开颅手术夹闭和介入栓塞治疗。大多数患者就诊是以蛛网膜下腔出血症状为主,所以首要任务是确定责任动脉瘤即破裂动脉瘤,因为判断责任动脉瘤对治疗方案的选择以及手术成功与否至关重要。Okuyama[3]曾报道在行手术夹闭MIAs过程中,由于对责任动脉瘤的判断失误,最终导致未处理的6名患者中,2例因动脉瘤再次破裂出血死亡,4例术后动脉瘤再次出血。责任动脉瘤常根据临床体征及相关检查确定,结合以往研究[4,5]一般认为以下几点有助于责任动脉瘤的推断:(1)头颅CT所示蛛网膜下腔出血(SAH)积血区域有助于破裂动脉瘤的定位;(2)弥散性SAH,CTA、DSA提示动脉瘤形态不规则,如分叶状、桑葚状、有子泡等多为破裂动脉瘤;(3)根据破裂动脉瘤出血导致局部神经临床体征进行定位诊断,如本例动眼神经麻痹提示后交通动脉瘤;(4)若载瘤动脉上有多个动脉瘤,近端易发生破裂。
治疗MIAs同时也需要综合考虑患者的年龄、基础病、动脉瘤hunt-hess分级等。关于MIAs的手术治疗策略尚存在争议,国内外研究也有报道一期、二期手术均取得满意的效果[6,7]。结合该病例,动脉瘤分布于双侧,开颅手术治疗一、二期的手术指征对治疗非常重要。相比于单发动脉瘤,手术夹闭多发动脉瘤的难度较大。当MIAs位于一侧时,其前循环动脉瘤可通过采用单侧翼点入路或扩大翼点入路进行夹闭。越来越多的学者也通过一期单侧入路来处理双侧分布的 MIAs[8-10]。 国内学者兰青[5]认为虽然单侧入路治疗双侧动脉瘤,有着手术时间短、手术创伤小、能避免二次手术、再出血等优点,但需根据个体情况、瘤体特点、术中等综合考虑,不能一味追求单侧入路,若手术进行很困难,需及时终止,进行一期或二期对侧开颅手术夹闭。熊家锐[11]认为对于基础条件好、耐受能力强的患者,建议采用一期手术夹闭多个动脉瘤,尤其对于责任动脉瘤不明确的MIAs患者尤为重要。Sousa[12]在进行46例大脑中动脉行一期对侧动脉瘤的夹闭时,有16例(34.8%)未能成功夹闭,其中原因分别有:8例急性期脑水肿,3例因动脉瘤侧向生长,4例因对侧M1节段非常长,1例因MCA分叉和动脉瘤颈上有粥样斑块。Santana[7]在69例多发动脉瘤的手术过程中,43例通过一期单侧入路夹闭动脉瘤,9例通过一期双侧入路夹闭动脉瘤,17例患者需要二期手术治疗,结果认为无论是一期、二期临床结局都较好。
秦尚振[13]认为原则上多发动脉瘤应首先夹闭破裂动脉瘤,再一期处理完其他未破裂动脉瘤,这样可预防再出血的风险,同时可清除willis环周围的凝血块,减轻围手术期的血管痉挛,对于高级别的动脉瘤,可予以去骨瓣减压,降低颅内压,但同时也强调对于一期不能处理的MIAs,可行二期栓塞或手术夹闭。束旭俊[14]报道24例MIAs治疗过程中,7例患者行二期治疗,其中3例行介入栓塞治疗,预后均良好。当MIAs涉及后循环动脉时,治疗方案首选介入栓塞治疗,但对于hunt-hess 4~5级的MIAs,手术治疗需特别谨慎。有研究提示对于高级别的MIAs,无论手术治疗还是介入栓塞治疗,两者的结局无差别[15]。该例患者动脉瘤双侧分布,左侧后交通动脉瘤 (PCAA)及脉络膜前动脉瘤(AChAA);右侧大脑中动脉瘤(MCAA)。大脑后交通动脉(PCA)起自颈内动脉终段,与大脑后动脉吻合,是丘脑下部、丘脑腹侧部、内囊后肢、视束前1/3的重要供血动脉。
有学者[16]通过荟萃分析得出由PCAA破裂出血刺激导致的动眼神经麻痹可通过手术夹闭的方法得到完全恢复,并且相对于血管内治疗,手术夹闭的效果更好。AChAA是指发自脉络膜前动脉起始处至颈内动脉终末处的动脉瘤,AChA管径狭小、瘤壁薄、易闭塞等特点,治疗上常带来诸多困难。血管内治疗易引起术中AChAA破裂,导致对侧偏瘫、偏身感觉缺失、同向偏盲等并发症[17]。而在手术夹闭中,则要避免穿通支狭窄闭塞引起的组织缺血梗死,术中经颅多普勒超声检测有助于避免这种情况。MCA是颈内动脉的直接延续,有研究显示手术夹闭大脑中动脉瘤相比于血管内治疗要安全,部分医疗机构已将手术夹闭纳为MCAA首选治疗[18]。有文献认为只要有可能,所有动脉瘤应在一期治疗,以免再出血,不管是一期还是二期双侧开颅入路夹闭动脉瘤,创伤大,对人体的基础条件要求很高,患者的术前评估非常重要,但是也避免了分期治疗病程过长,降低了未处理动脉瘤破裂的风险[19,20]。
笔者认为,若一期行单侧入路进行双侧动脉瘤夹闭,术中对脑组织牵拉过大,易引起脑组织挫伤及缺血梗死,所以需具备以下条件:(1)患者身体状况较好,能耐受手术创伤;(2)术中其他动脉瘤暴露良好;(3)瘤颈指向、瘤颈特点易于夹闭,术者的手术水平也是一个重要考虑因素。所以行一期双侧入路夹闭动脉瘤主要单侧入路不能暴露瘤颈,对侧解剖模糊的情况下,对于术中不能夹闭的动脉瘤,可考虑二期血管内治疗。

