老年上消化道穿孔术后早期肠内营养与肠外营养的临床效果比较
葛华,何学彦,黄永生
(遵义市第一人民医院胃肠外科,贵州 遵义 563000)
上消化道穿孔是胃肠外科的急腹症之一,其病情凶险、腹腔内污染重,可导致严重的感染中毒性休克、多器官功能衰竭甚至死亡。而老年人是上消化道穿孔的高发人群之一,临床分析发现老年穿孔患者多有胃十二指肠溃疡病史;起病隐蔽,症状体征不典型,就诊时间一般较迟;且老年患者常伴有多种慢性基础疾病、消化及呼吸功能障碍、免疫功能低下、机体修复能力较差等[1],给术后恢复带来了诸多不利因素,导致其术后并发症发生率高、胃肠功能恢复慢、住院时间长、费用高等。本研究通过对我科收治的老年上消化道穿孔患者术后采取早期肠内营养或传统肠外营养支持,旨在探讨术后早期肠内营养对患者术后恢复的影响。
1 资料与方法
1.1临床资料选取2013年10月至 2016年10月遵义市第一人民医院胃肠外科同一组手术医师完成的急诊老年上消化道穿孔手术患者60例,分为两组:观察组30例采用术后早期肠内营养处理方案,对照组30例采用传统肠外营养治疗方案。入组前均取得医院伦理委员会、患者及近亲属的知情同意。两组患者性别、年龄、体质量指数(BMI)、穿孔部位、穿孔直径、手术时间、手术出血量均差异无统计学意义(表1)。 排除标准:(1)合并严重疾病,对术后恢复造成较大影响;(2)术前半年内曾使用免疫抑制剂;(3)多次腹部手术,手术时间明显延长;(4)术中出血较多(>500 mL)或输血、输血液制品治疗;(5)变更术式;(6)术后出现肠梗阻、胃十二指肠瘘及吸收障碍。
1.2术中措施两组患者按相同方法进行术前准备。在全麻下取上腹正中切口入腹探查,行穿孔修补术,并用3 000 mL温生理盐水彻底冲洗腹腔并于肝下及盆腔放置腹腔引流管各1根。观察组患者经鼻腔放置三腔鼻胃管至Treitz韧带以远20 cm 处。
1.3术后营养支持方案
1.3.1观察组 术后第1天经空肠营养管滴注500 mL 37 ℃ 生理盐水,使肠道逐渐适应;第2天给予20~30 mL·h-1匀速滴注百普力(37 ℃)等易吸收的肽氨基酸营养制剂(总量500 mL);第3天按第2天同样方法但总量增加至1 000 mL;第4~5天给予50~80 mL·h-1长肽和整蛋白型营养合剂(总量1 500 mL);每日能量不足部分由PN补充,术后第1~5天中心静脉输入肠外营养混合制剂,其中手术当天及术后第1天输入量同对照组,术后第2天开始逐渐减量至术后5~7 d后停止输入。
1.3.2对照组 术后第1天开始进行全肠外营养,能量25 kcal·kg-1,氮量0.2 g·kg-1,热氮比150 kcal∶1 g,糖脂5∶5,加用谷氨酰胺,术后控制血糖7.0~10.0 mmol·L-1,在肠外营养过程中监测肝肾功能及电解质,注意维持水电解质的平衡。
两组患者排气后开始少量饮水并逐步向清流食过渡,第5~7天进流质饮食,研究期间两组的其他处理措施相同。
1.4观测指标记录术前及术后第3、7天患者的体质量、身体质量指数、总蛋白、前白蛋白以及白蛋白水平等营养指标;记录术前及术后第3、7天两组患者补体C3、C4及IgG水平等免疫指标;记录排气时间、住院时间、住院费用、术后并发症、术后腹胀及死亡情况,对上述资料进行整理、对比和分析。
1.5统计学方法采用SPSS 22.0统计软件进行分析。多时点观测资料行两因素重复测量方差分析,组间两两比较为LSD-t检验,时间两两比较为差值t检验。计数资料以例数及率表示,采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1营养指标比较术前两组患者的体质量、身体质量指数、总蛋白、前白蛋白以及白蛋白水平均差异无统计学意义(P>0.05);组内比较:术后第3、7天上述各指标两组均出现下降,与术前相比差异有统计学意义(P<0.05);组间比较:术后第3天体质量、总白蛋白水平对照组与观察组相比差异有统计学意义(P<0.05),术后第7天各项营养指标在对照组与观察组均差异有统计学意义(P<0.05)。见表2。
2.2免疫指标比较术前两组患者的C3、C4、IgG水平均无统计学意义(P>0.05);组内比较:术后第3天上述各指标与术前相比两组均有统计学意义(P>0.05),IgG水平在对照组术后第7天与术前相比有统计学意义(P>0.05);组间比较:补体C4和IgG水平在术后第3天两组比较有统计学意义(P>0.05),而术后第7天各免疫指标在对照组与观察组差异均统计学意义(P<0.05)。见表3。

表1 患者一般临床资料对比
2.3术后恢复指标比较观察组术后发生肺部感染4例,对照组为3例,经雾化吸入药物和肺部物理治疗后好转;观察组术后切口感染3例,对照组为2例,经引流及换药后好转;对照组术后发生盆腔脓肿1例,细菌培养为大肠埃希菌感染,经CT引导下穿刺引流后治愈;对照组有1例死于感染性休克所致心肺功能衰竭;观察组术后腹胀3例,对照组为1例,经减慢营养液滴注速度后症状缓解;以上各指标两组差异比较均差异无统计学意义(P>0.05)。观察组术后肛门排气时间早于对照组(P<0.05),观察组住院费用及住院时间明显少于对照组(P<0.05)。见表4。

表2 观察组及对照组患者营养指标的比较
注:整体分析为两因素重复测量方差分析。组间两两比较为LSD-b检验,时间两两比较为差值b检验。两两比较显著性标记a为和对照组同时点比较P<0.05,b为和本组术前比较P<0.05
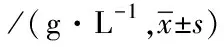
表3 观察组及对照组患者免疫指标的比较
注:同表2
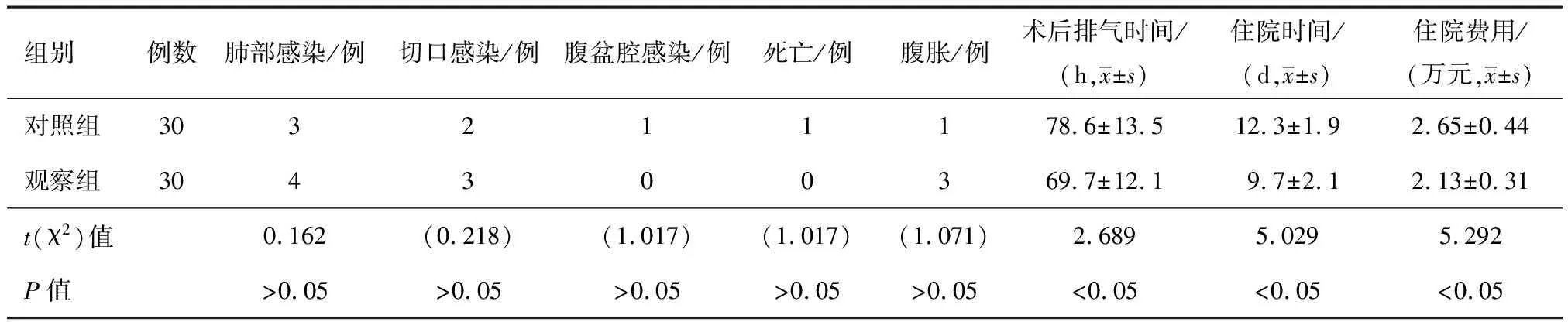
表4 观察组及对照组患者术后恢复指标比较
3 讨论
老年穿孔患者往往有慢性消化性溃疡病史,但由于症状隐匿、不典型,老年人感知能力减弱等因素造成了其早期诊断率低,溃疡不能尽早接受有效、正规的治疗,发生穿孔后又由于老年患者多独居、就诊不便等因素造成其就诊时间多延迟,且其基础疾病较多,因此老年穿孔患者就诊时病情多较重。手术一方面修补了穿孔、清洗了腹腔,但是也给机体造成了一定程度的打击,老年人机体功能逐渐出现退化,其修复能力不及年轻时期且其营养储备能力较差,因此,术后合理有效的营养支持显得尤为重要[2]。传统上认为,消化道手术在胃肠道功能恢复以后才开始对患者进行肠内营养支持,而将早期进食也定义为手术后第3天[3],因此肠外营养在术后的营养支持上占据了一定的主导地位。而禁食时间的延长和肠外营养的使用也对肠道功能产生着一些不良的影响,如小肠黏膜萎缩、吸收能力减弱、肠屏障功能下降等[4-5],同时肠外营养本身所导致的糖代谢异常、肝功能损伤作用使老年患者对营养要素的利用效率也产生了一定的负面作用。
近期的研究发现消化道各个部分的功能恢复时间并非一致,而小肠蠕动、消化、吸收功能在腹部手术后6~12 h即可恢复[6],因此,术后早期肠内营养既可以充分利用肠道的吸收功能,保持了肠道功能的完整,又能有效的补充机体所需营养,特别对老年患者十分有益[7]。我们的研究也证实术后早期肠内营养相对肠外营养,患者在体质量、身体质量指数、总蛋白、前白蛋白以及白蛋白水平等营养指标上是获益的。参考相关文献[8],观察组患者术后早期肠内营养从小剂量开始,以刺激肠蠕动为主要目的,逐步增加摄入量。结果显示,试验组患者腹胀率与对照组差异无统计学意义,而观察组患者术后首次肛门排气时间早于对照组,说明早期进食刺激肠蠕动,加快了术后肠功能的恢复。
现代医学的研究显示,早期肠内营养可以刺激肠上皮细胞的生长,调节神经内分泌系统并介导胃肠激素分泌,从而增加消化系统重要器官的血液供应、促进恢复[9-11];综合国内外近年来的研究分析发现,消化道术后患者应用早期肠内营养能够有效的降低感染性和非感染性并发症的发生,说明其在提高术后免疫力方面存在优势[12]。本研究也发现术后第3、7天试验组患者IgG和C4水平均高于用对照组,说明观察组患者免疫功能较对照组恢复得更快。而我们的分析显示观察组肺部感染率、切口感染率、腹盆腔感染率、死亡率等与对照组差异无统计学意义,这可能与老年患者基础免疫力及自身修复力偏弱有关,但是上述结果也说明了早期肠内营养在不增加术后并发症的情况下使老年患者更快的康复。
综上所述,老年上消化道穿孔术后的患者,早期应用肠内营养是安全而有效的,比肠外营养更有益于营养状况的改善,且减少了住院时间及费用。早期肠内营养相比肠外营养具备优越性,有着良好的发展前景,值得临床推广应用。

