中老年颅内肿瘤预后的相关因素
龙翠英 郑春玲 黄 刚 朱 磊 (漯河市中心医院神经内科,河南 漯河 462000)
中老年颅内肿瘤是常见的颅内先天性肿瘤,目前是手术治疗该病的主要方法〔1〕。虽然在组织学上其是良性肿瘤,但与周围脑组织、神经及血管等结构紧密粘连,因此侵袭性较大,手术切除难度较高,手术后易出现复发、死亡等不良预后〔2〕。本研究拟探讨导致中老年颅内肿瘤患者预后不良的危险因素。
1 资料与方法
1.1 临床资料 选取2011年5月至2014年12月漯河市中心医院收治的中老年颅内肿瘤患者83例,其中男53例,女30例,年龄 40~78〔平均(49.11±2.36)〕岁。均经影像学检查和术中病理分析确诊。
1.2 研究方法 统计基本资料(性别、年龄)和临床资料(病理类型、手术方式、肿瘤性质、有无钙化、有无脑积水及有无脑侵袭)。患者均由同一组医生进行手术,且在术后进行门诊随访5年,随访时均行头部增强三维磁共振检查,行全切手术患者以发现病灶为复发;非全切手术患者以发现新病灶为复发。以患者因肿瘤而失去生命体征为死亡。统计不同资料患者复发和死亡情况。
1.3 统计学处理 采用SPSS13.0软件进行χ2检验及多因素Logistic回归分析。
2 结果
2.1 复发及死亡影响因素 15例(18.07%)术后出现复发,不同性别、病理类型、肿瘤性质、有无钙化、脑积水和脑侵袭者术后复发率差异无统计学意义(P>0.05)。肿瘤直径<4 cm、全切手术患者术后复发率明显低于其他患者(P<0.05)。9例(10.84%)死亡,不同性别、肿瘤最大直径、手术方式及有无钙化、脑积水者术后死亡率差异无统计学意义(P>0.05)。釉质上皮型肿瘤及有脑侵袭肿瘤术后死亡率明显高于其他患者(P<0.05),见表 1。
2.2 多因素分析 手术方式是中老年颅内肿瘤患者术后复发的独立危险因素(P<0.05);肿瘤有无脑侵袭是术后死亡的独立危险因素(P<0.05),见表2。
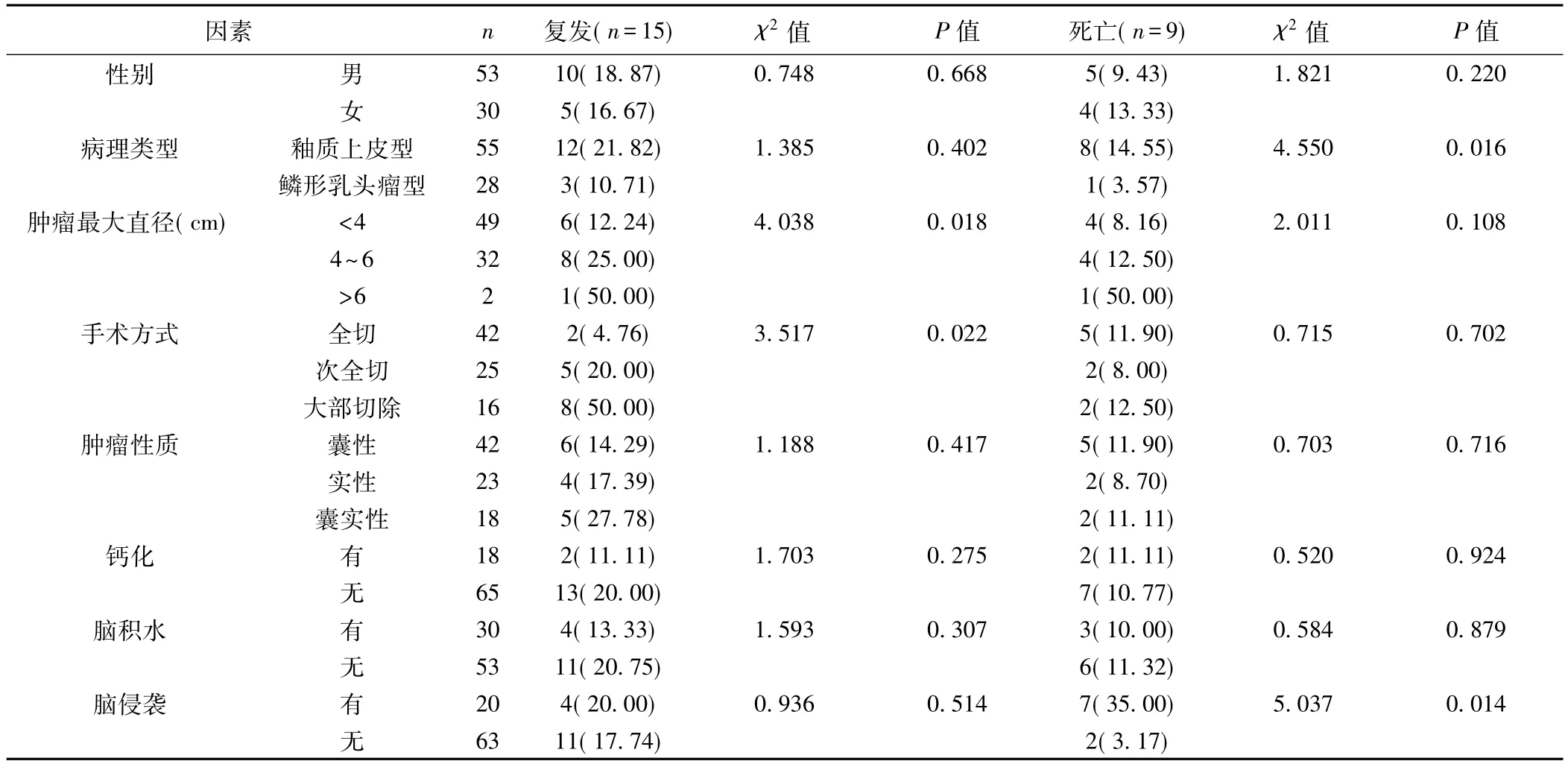
表1 影响中老年颅内肿瘤术后复发、死亡的单因素分析〔n(%)〕
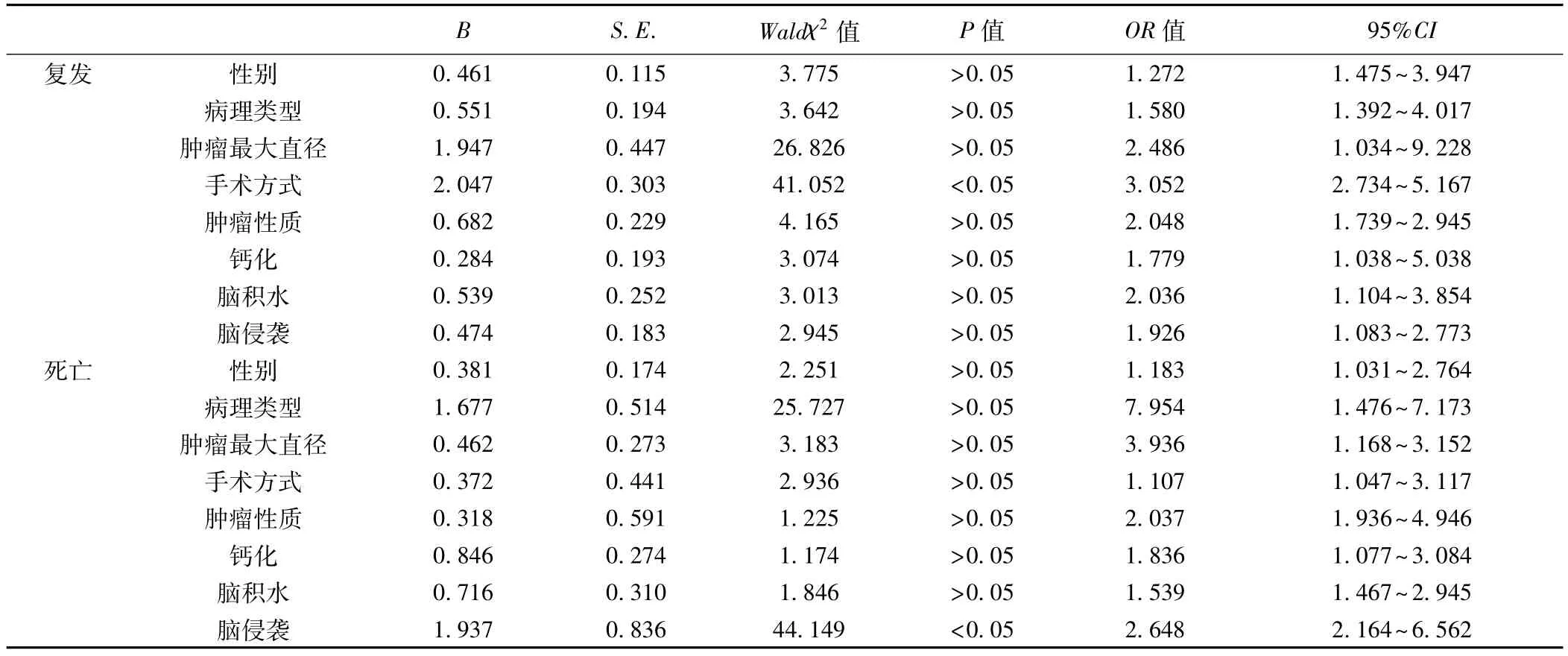
表2 影响中老年颅内肿瘤预后的多因素分析
3 讨论
目前,中老年颅内肿瘤的发病机制、病理改变及生物学特征尚不清楚〔3〕。由于肿瘤以鞍区多见,且与视神经、视交叉、垂体柄及第三脑室等结构相毗邻〔4〕,虽然肿瘤为良性,但是部分患者在术后会出现复发和死亡等不良预后。
本研究显示,完全切除肿瘤可有效预防其复发,这是因为残留的肿瘤组织难免继续生长和繁殖〔5〕。但随着瘤体最大直径的增加及肿瘤位置的加深,在完全切除肿瘤时容易对周围脑组织以及重要的神经和血管组织造成损伤,引起严重并发症,因此对于部分肿瘤强行进行全切反而有可能增加患者的死亡率,次全切除或部分切除为其主要的手术方式。随着肿瘤体积的增加,全切的难度相应增大,这也是本研究中肿瘤体积<4 cm者术后复发率明显较低,但是肿瘤体积并不是影响中老年颅内肿瘤预后独立危险因素的原因。
按照世界卫生组织(WHO)划分,中老年颅内肿瘤为Ⅰ级肿瘤,根据其组织学特点可以将其分为釉质细胞型和鳞状乳头型,前者可以发生于各个年龄段,尤其以20岁以下青少年为主,具有生长速度快的特点〔6〕;而后者更多的发生于成人,儿童很少。生长速度决定了肿瘤的体积,而肿瘤的体积又会对手术切除程度造成影响。
肿瘤呈岛状或指状侵袭进入正常脑实质内被称为侵袭性生长,侵袭性生长的肿瘤周围可环绕脑胶质组织,对于发生了侵袭性生长的肿瘤如果进行全切,则有可能对下丘脑或下丘脑行血氧供应的穿支血管造成损伤,从而导致患者死亡〔7,8〕。本研究中7例侵袭性肿瘤死亡患者均在术后发生了高热、尿崩及难以控制的电解质紊乱等下丘脑损伤症状。与鳞状乳头型肿瘤相比,釉质细胞型肿瘤由于生长速度更快,也更容易发生侵袭性生长,因此釉质细胞型肿瘤的死亡率更高,但是并不是影响患者死亡率的独立危险因素。
总之,肿瘤的切除程度及是否存在侵袭性是影响肿瘤术后复发率和死亡率的影响因素,虽然完全切除肿瘤可以有效降低复发率〔9〕,但对于存在侵袭性的肿瘤强行切除后可能损伤周围脑组织,危及患者生命,应根据肿瘤的实际情况采取适合的手术方式进行治疗。

