低出生体重早产儿出院前实施母婴同室个体化照护指导的效果评价
毛旭琴
镇江市第四人民医院新生儿科,江苏镇江 212000
低出生体重早产儿是指出生体重不足2 500 g的早产儿,对低体重早产儿不仅是出生时要能使其存活,更要提高他们出院后的生存质[1-2]。对不同早产儿家庭来说,同一模式的出院宣教是不合时宜的,医护人员应该根据早产儿的家庭的实际需要和特殊情况,展开针对性的出院宣教是最有效和有必要的。该研究通过实施低体重早产儿出院计划即母婴同室个体化看护指导,将低出生体重早产儿出院前转到母婴同室,父母参与共同照护,护士对家长指导传授早产儿护理相关知识,实施个体化教育,制定出个体化的家庭护理专业指南,追踪监测他们体格发育情况,取得了良好的效果。选取于2016年1月—2018年5月在该院出生的低出生体重早产儿50例进行研究,现报道如下。
1 资料与方法
1.1 一般资料
选取于该院出生的低出生体重早产儿50例,随机分为研究组及对照组,研究组20例,对照组30例。对研究组早产儿实施出院前母婴同室个体化看护指导。纳人的标准:出生时胎龄范围处于28~34周,体重低于2 500 g,排除患先天畸形和遗传代谢性疾病或者严重先天性心脏病。所有研究对象均签署知情同意书,该研究经过了伦理委员会同意。
1.2 入选家庭
按照早产儿出院顺序,随机分为研究组和对照组,最终人选研究组20例,对照组30例。研究组胎龄30~34 周,平均胎龄(32.2±1.3) 周;出生时体重 1.7~2.45kg,平均体重(2.07±0.34)kg;顺产 15 例,剖腹产 5例。 对照组胎龄 30~35 周,平均胎龄(31.6±1.3)周;出生时体重 1.76~2.41 kg,平均体重(2.10±0.34)kg;顺产20例,剖腹产10例。两组患儿在出生体重、胎龄、住院天数等一般资料方面差异无统计学意义 (P>0.05),具有可比性。
1.3 护理内容和方法
对照组的低出生体重早产儿病情稳定时出院时,予常规进行口头讲解宣教,为家长提供出院宣教手册。发放1岁以内的婴儿应定期到生长发育门诊随诊的时间安排表,并告知父母随诊的重要性。
研究组在对照组的基础上实施出院护理计划。成立“低体重早产儿出院前母婴同室个体化看护指导核心小组 (以下简称核心小组)”,由核心小组讨论制定《低出生体重早产儿出院前母婴同室个体化看护指导标准规范》,研究者对核心小组成员进行一定时期的培训考并且考核。核心小组成员对母亲进行低体重出生早产儿护理相关知识培训和模拟训练后,评估母亲相关知识的知晓情况,由核心小组成员进行一对一的个体化看护指导[3-4]。内容包括:①感染预防;②居家生活环境;③适宜给婴儿保暖;④喂养护理;⑤沐浴、皮肤护理;⑥体位管理;⑦早产儿常见症状预防及处理方法;⑧呛奶后、呼吸暂停紧急处理措施及求助方法;母婴同室1~3 d后整体评估考核母亲照护能力,使她们的照护信心都达到满意的水平,低出生体重早产儿体重增长达20~30 g/d时[5],同意办理出院。并派发一份个体化的家庭护理指南。
1.4 随访
出院后定期与不定期进行随访,低体重早产儿出院一周后,每周内随访1次,再次评估家长照护能力和低体重早产儿的个体情况,对存在的问题和潜在的可能出现的问题进行针对性的指导,由护理人员对早产儿生长发育进行定期监测、评价和指导。
1.5 评价指标
比较两组低体重早产儿出院30 d内再次患病和再入院率,两组早产儿在纠正胎龄3个月月龄时参照中国九个城市0~3岁儿童生长百分位数曲线图,得到各阶段生长百分位数评价早产儿的生长发育情况。测量者为经过专业培训的护士。
1.6 统计方法
使用SPSS 24.0统计学软件对所有数据进行处理,计数资料表示为率(%),用χ2检验进行组间比较,计量资料表示为均数±标准差(±s),用t检验进行组间比较,P<0.05为差异有统计学意义。
2 结果
2.1两组低出生体重早产儿出院30 d内再次患病和再入院率比较
由结果可知研究组的以上概率明显低于对照组,差异有统计学意义(P<0.05),见表 1。
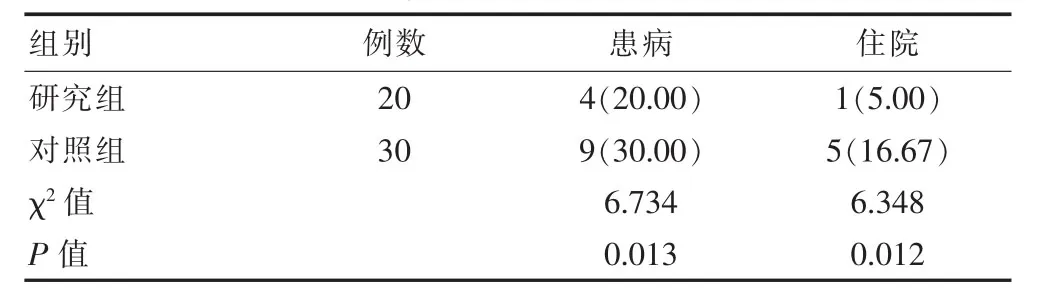
表2 两组低体重早产儿出院30 d内再次患病和再入院率比较[n(%)]
2.2两组早产儿纠正月龄3个月时体格比较
对两组低体重早产儿在纠正月龄37周出院前及3个月月龄时,参照中国九个城市0~3岁儿童生长百分位数曲线图,分别测身长、体重、头围各阶段生长百分位数,研究组的体重,身长和头围值明显比对照组大,差异有统计学意义(P<0.05),见表 2。
表2 两组低出生体重早产儿在纠正月龄3个月时体格(±s)
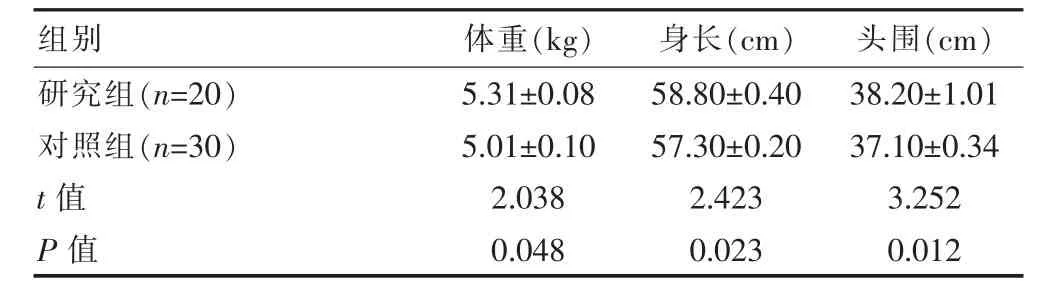
表2 两组低出生体重早产儿在纠正月龄3个月时体格(±s)
组别 体重(k g) 身长(c m) 头围(c m)研究组(n=2 0)对照组(n=3 0)t值P值5.3 1±0.0 8 5.0 1±0.1 0 2.0 3 8 0.0 4 8 5 8.8 0±0.4 0 5 7.3 0±0.2 0 2.4 2 3 0.0 2 3 3 8.2 0±1.0 1 3 7.1 0±0.3 4 3.2 5 2 0.0 1 2
3 讨论
出院前实施母婴同室个体化看护能使低出生体重早产儿由医院的专业护理顺利无缝连接到家庭护理。医院的医护人员是孩子的守护者,同时也是初为人母的家长的引导者[6-8]。母亲在整个出院计划中是计划实施的关键,起重要的作用,而护理人员在这个过程中则起着指导的作用,职责是帮助母亲完成低出生体重早产儿从医院到家庭的安全和健康[9]。还应该提高随诊的依从性,使个体化的喂养策略能够在家庭生活中有效实施,低体重早产儿各器官的功能尚未发育完全,生活能力弱,国内报道死亡率高达12.7%~20.0%。因此出院后依旧需要个体化的喂养策略,帮助低出生体重早产儿实现比较好的追赶性生长。如何在受益和风险之间找到最好的平衡点,这需要有医护人员专业的指导和低体重早产儿父母的共同努力。每月的回医院门诊随访,家长都很积极配合,对早产儿的逐渐成长充满信心。该次研究结果:两组低出生体重早产儿出院后30 d内患病率和再入院率情况,研究组早产儿患病4例(20.00%),再入院1例(5.00%);对照组早产儿患病9例(30.00%),再入院5例(16.67%);组间比较对照组患病率和再人院率显著高于研究组(χ2=6.734、6.348、P<0.05)。 两组低出生体重早产儿在纠正月龄三月时体格情况,研究组早产儿体重(5.31±0.08)kg、身长(58.80±0.40)cm、头围(38.20±1.01)cm;对照组早产儿体重(5.01±0.10)kg、身长(57.30±0.20)cm、头围(37.10±0.34)cm。两组对比差异有统计学意义(P<0.05)。有研究报道,实施早产儿出院前母婴同室个体化照护指导前,早产儿出院30 d内再次患病33例(32.0%),再入院 17例(16.5%);在实施个体化照护指导后,早产儿出院30 d内再次患病16例(16.3%),再入院5例(5.1%)[10]。该次研究取得结果与其基本一致。因此,针对每个低出生体重早产儿的不同病情特点和发育程度进行个体化指导,制定相应的出院计划,为低出生体重早产儿出院后家庭护理奠定了非常好的基础,提高了早产儿出院后家庭护理的认知水平,值得在临床上推广。

