人工髋关节置换术后翻修原因分析及疗效探究
黄灿桥
长江水利委员会长江医院外科,湖北武汉 430009
全髋关节置换术作为骨科手术中较为成熟的手术方式,常会用作髋关节终末期疾病的最终疗法,在股骨头坏死、股骨颈骨折、类风湿性关节炎等方面效果显著[1]。该疗法能够有效缓解患者疼痛,可以矫正畸形,对恢复患者患肢功能以及改善生活质量方面均具有重要作用,已得到临床医师、患者的广泛认可。但由于前期手术技术的不成熟或假体质量并不持久,加之全髋关节置换术患者基数庞大,目前面临术后翻修的患者呈不断增长趋势。据相关文献统计,目前已有约占10%的髋关节置换术患者需要进行翻修手术,且人数在未来几年还会继续增加[2]。翻修术是人工髋关节置换术后失败后补救的有效方式,但其费用较高,患者医疗负担较重,且在翻修术后易发生并发症的现象也较突出。因此,在该次研究中,笔者选择该院自2016年1月—2017年5月收治的行人工髋关节置换术后翻修手术的患者97例,对其临床资料作回顾性分析,总结翻修原因,评价翻修术的临床疗效,现报道如下。
1 资料与方法
1.1 一般资料
选择该院上述时期收治的97例人工髋关节置换术后行翻修术患者,纳入标准:①经人工髋关节置换术后失败,需经翻修术补救者,且不限性别;无精神障碍者,具有独立认知能力;能够配合医师治疗,具有较高的治疗依从性;④经医院伦理委员会同意,并在知情同意书上签字同意。排除标准:①处于妊娠期或哺乳期患者;②具有精神障碍者或曾有精神障碍史者;③患者肿瘤等疾病者;需在中途研究中退出者;④无完整临床资料者。该次研究对象男52例,女45例;年龄 55~87 岁,平均年龄(68.16±9.87)岁;初次手术距翻修时间为 2~13 年,平均(9.85±4.12)年;初次手术距翻修时间5年内 31例,5~10年为29例,10年以上37例;行人工髋关节置换术原因:股骨头坏死31例,股骨颈骨折34例,髋关节骨性关节炎11例,类风湿性关节炎15例,股骨粗隆肿瘤6例;初次关节置换材料:混合性全髋关节置换23例,骨水泥型全髋关节置换19例,非骨水泥性全髋关节置换17例,骨水泥性人工股骨头置换21例,非骨水泥性人工股骨头置换17例;翻修原因:感染27例,反复脱位21例,假体周围骨折23例,髋臼磨损16例,假体松动10例;翻修假体:非骨水泥假体56例,混合型假体18例,骨水泥型假体 23例;术前髋关节功能Harris评分29~48,平均(39.1±4.8)分。
1.2 方法
术前准备:责任医师于术前准确评估患者身体状况;对患者松动程度、骨缺损、骨溶解、假体型号等作详细评估分析;术前制定翻修术方案,并准备好假体、骨水泥、假体取出器、钢板、钢丝、捆绑带等工具,整理好手术室;告知患者及其家属手术可能发生的问题及预期效果。
翻修手术:采取健侧卧位,给予静吸复合全身麻醉,评估患者骨缺损情况后,据此选择后外侧经转子或后外侧入路,取出原假体。对于假体取出困难者,医师可使用快骨刀在假体与骨交界面处切出缝隙,再取假体。假体取出后,需彻底清理患者髋臼、骨髓腔内的残留物或增生物[3]。若髋关节翻修为非感染类,医师应评估判断患者骨缺损程度后再行手术。若患者骨缺损严重,并为骨质疏松类,医师可在骨水泥稳定后置入长柄假体,也可置入标准假体;若患者仅属于骨损严重者,医师可使用结构性骨移植或钛网加植骨重新构建患者髋臼的结构稳定性;而患者仅为普通骨缺损者,医师可行体骨嵌压植骨,然后再置入髋关节[4];另外部分患者为一般骨缺损者,并且不具有骨质疏松,医师不需要植骨,只需在患者髋臼及骨髓腔恢复至正常骨质后,将标准假肢常规置入;对于骨缺损合并感染者,医师可采用骨水泥型髋臼假体,而对于骨缺损较轻合并感染者或者无骨缺损合并感染者,医师可选用生物型髋臼假体[5]。翻修术结束后,缝合皮肤,将手术切口关闭。
1.3 观察指标
观察不同时期患者髋关节翻修的原因分布;采用Harris系统评价患者翻修术前、术后分值。术后3个月随访患者,采用问卷调查的形式统计恢复状况,满分100分,评分90分以上为优,80~90分之间为良,60~80分之间为一般,60分以下为差。有效率=(优+良+一般)/例数×100.00%。
1.4 统计方法
采用SSPS 22.0统计软件进行数据处理。计量资料采用均数±标准差(±s)表示,采用t检验。计数资料以百分比(%)表示,采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 不同时期髋关节翻修原因分析
早期(≤5年)翻修50例,中期(6~10年)翻修23例,晚期(≥11年)翻修24例。其中无菌性松动在早中晚期分布并无明显差异,而感染、脱位、假体周围骨折、假体断裂集中发生在早期,见表1。
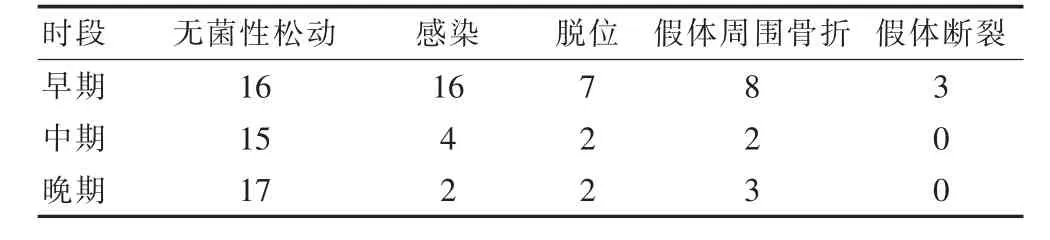
表1 不同时期髋关节翻修原因分析
2.2 患者术后Harris评分及恢复率
术后患者 Harris评分为(91.4±5.1)分,而术前患者Harris评分为(39.1±4.8)分,经翻修术后患者Harris评分明显提高,且恢复率为96.91%,见表3。

表3 患者恢复率[n(%)]
3 讨论
人工髋关节置换术是一种有效的髋关节功能障碍修复术,但是随着手术患者基数的增大以及假体置入时间的推移,各种原因导致的假体翻修逐渐增多,概括原因有如下几点。假体脱位。假体在患者体内置入位置不正确、髋关节周围软组织松弛、肌力失衡,均会导致假体脱位[6-7]。感染。革兰氏阳性球菌易感染患者假体,常见有表皮葡萄球菌、金黄色葡萄球菌。无菌性假体松动。主要有生物化学因素、机械力学因素、磨损因素。生物化学因素:患者体内磨损颗粒可作用假体形成周围结膜组织,激活骨膜内的成纤维细胞、巨噬细胞等参与骨溶解、骨吸收,导致假体松动[8-9]。机械力学因素:由于骨—骨水泥—金属之间存在弹性模量差异,可在界面之间产生微动,超过150 μm时可抑制假体微孔面骨形成。磨损因素:经常活动导致假体关节面磨损,改变原来的运动形式,导致假体应力不均匀。髋臼磨损:置入假体后,若患者活动量较大或部分患者有骨质疏松病症,易导致术后出现髋臼磨损。因此,为避免患者术后再次进行翻修补救,临床应在髋关节置换术前做好充分手术准备,选择合适优质的假体,并保证手术操作规范,将优质护理贯穿手术过程前后,同时术后进行科学的康复训练,尽量减小术后翻修率。在该次研究结果当中,经翻修术后患者Harris评分较术前有明显提高,且恢复率达96.91%,与郭文彤[10]研究结果基本一致。提示经翻修术后,患者髋关节功能得到有效恢复,并在术后恢复状况良好,可得出翻修术确为人工髋关节置换术失败后的有效补救措施。
综上所述,人工髋关节置换术是髋关节功能障碍的有效修复方法,术前应根据患者髋关节缺损程度及类型确定修复方式,同时做好骨水泥等髋关节异物的清除工作,以便提高手术效果。

