ABCD3-I评分法和纤维蛋白原水平预测TIA后短期脑梗死风险的临床价值
王静 常龙
人类寿命延长是社会发展、进步的结果。目前,无论是发达国家还是发展中国家都面临着老龄化加速发展的考验,世界脑卒中人口数量以前所未有的速度增长。中国作为世界人口最稠密的国家,脑卒中已成为中国第一位死亡原因,死亡人数在所有死亡中约占1/5(大约160万例死亡)。此外,每年新发脑卒中患者约250万人[1]。短暂性脑缺血发作(transient ischemic attack,TIA)是缺血性脑血管病中的常见临床急症类型,其发病机制与脑卒中相似[2]。有研究显示,TIA发生后90 d内脑卒中发生率为9.5%[3]。已有研究表明TIA后2 d内继发脑卒中的风险为9.9%,7 d内为12.8%[4]。因此,TIA是脑卒中发病的高危因素,早期对TIA患者进行转归评价显得十分重要。临床需要快速对TIA患者进行风险评估,识别高危患者并尽早进行干预治疗,以预防脑卒中的发生。ABCD评分系统是目前常用的TIA危险评估工具,其中ABCD2评分能较好地预测短期脑卒中的风险[5]。但ABCD2评分并没有纳入头颅影像学检查、颈动脉病变、心脏病等预测TIA后脑卒中风险的重要危险因素,其临床阳性率以及特异度仍有待提高,爱尔兰PeterKelly教授发现头部核磁共振、劲动脉超声与ABCD2评分标准结合预测TIA后早期脑卒中风险时较ABCD2评分本身更具特异度与准确性,形成了具有更高的临床应用价值评分标准ABCD3-I评分[6]。近年来,研究表明纤维蛋白原(Fibrinogen,Fib)水平升高是心脏血管疾病再发的独立危险因素[7]。目前尚缺乏联合应用ABCD3-I评分法和纤维蛋白原水平预测TIA后脑梗死风险的相关研究。本研究通过对200例TIA患者的临床资料进行整理分析,探讨此法在预测TIA患者脑梗死风险上的临床价值,旨在更好地对TIA患者进行风险评估和处理,以减少脑梗死发生率。
1 资料与方法
1.1 临床资料
收集2013年01月-2015 年10月中国人民解放军第四六三医院神经内科住院治疗的TIA 患者200例作为研究对象,其中男112例、女88例,年龄45~81岁,平均年龄(62.2±12.5)岁。收集患者的一般资料,包括年龄、性别、主诉、现病史、既往史等。排除标准:①年龄<18 岁;②头颅 CT 或 MRI 检查有责任病灶;③头颅 CT 或 MRI 证实为脑出血、脑炎、肿瘤等疾病;④既往有严重的心、肺、肝或肾脏功能不全病史。⑤确诊为晕厥、局灶性癫痫、梅尼埃病、阿斯综合征等发作性疾病。入选标准:①脑、脊髓或视网膜局灶性缺血所致的、不伴急性脑梗死的短暂性神经功能障碍,无急性脑卒中证据;②头颅CT或头颅MRI证实无出血、占位及可以解释症状的定位责任病灶。DWI和MRA检查在当次TIA发生后1周内完成。所纳入的患者均行抽血检验、心电图、心脏彩超、颈动脉超声,颅脑 CT 血管成像 (CTA)、核磁共振及核磁共振血管成像(MRI+DWI+MRA)。
1.2 方法
1.2.1 分组
ABCD3-I评分总分为0~13分。具体的评分标准为(1)年龄(Age):≥60岁=1分;<60岁=0分;(2)血压:收缩压≥140 mmHg和(或)舒张压≥90 mmHg=1分;收缩压<140 mmHg和舒张压<90 mmHg=0分;(3)临床特征(Clinical features):一侧肢体无力=2分,言语障碍但无一侧肢体无力=1分,其他=0分;(4)症状持续时间(Duration):≥60 min=2分,10~59 min=1分,,<10 min=0分;(5)糖尿病(Diabetes):有=1分,无=0分。(6)双重TIA发作:有=2,无=0;(7)同侧颈动脉狭窄(≥50%):有=2,无=0;(7)MR、DWI高信号:有=2,无=0。依据ABCD3-I 评分,0~3 分为低危组;4~7 分为中危组;8~13 分为高危组。
ABCD3-I评分+纤维蛋白原水平的评分法的具体评分标准为在ABCD3-I评分法基础上加入纤维蛋白原水平:≥3.5 g/L=1分;<3.5 g/L=0。依据ABCD3-I评分法+纤维蛋白原水平的评分法将TIA患者划分为低危(0~3分)、中危(4~7分)和高危(8~14分) 3组。为探究不同危险因素与TIA后7 d内继发脑梗死的关系,根据TIA患者是否发生脑梗死,分为TIA后脑梗死组和TIA后非脑梗死组。
1.2.2 脑梗死的诊断与分组
观察TIA后7 d内TIA患者发生脑梗死的情况,脑梗死诊断应该符合2014年中国急性缺血性脑卒中诊治指南制定的诊断标准,且有影像学复查的证据。
1.2.3 统计学处理
采用SPSS21.0统计软件,两种评分法的临床价值比较应用ROC曲线,计量资料用t检验,计数资料组间分析用χ2检验,相关性分析用Pearson法,所有检验均采用双侧检验(P<0.05为差异有统计学意义)。
2 结 果
2.1 TIA后7 d内继发脑梗死情况
共收集200例TIA患者,其中有27例在TIA后7 d内继发脑梗死。
2.2 不同危险因素与继发脑梗死的关系
不同危险因素与TIA后7 d内继发脑梗死的关系见表1。
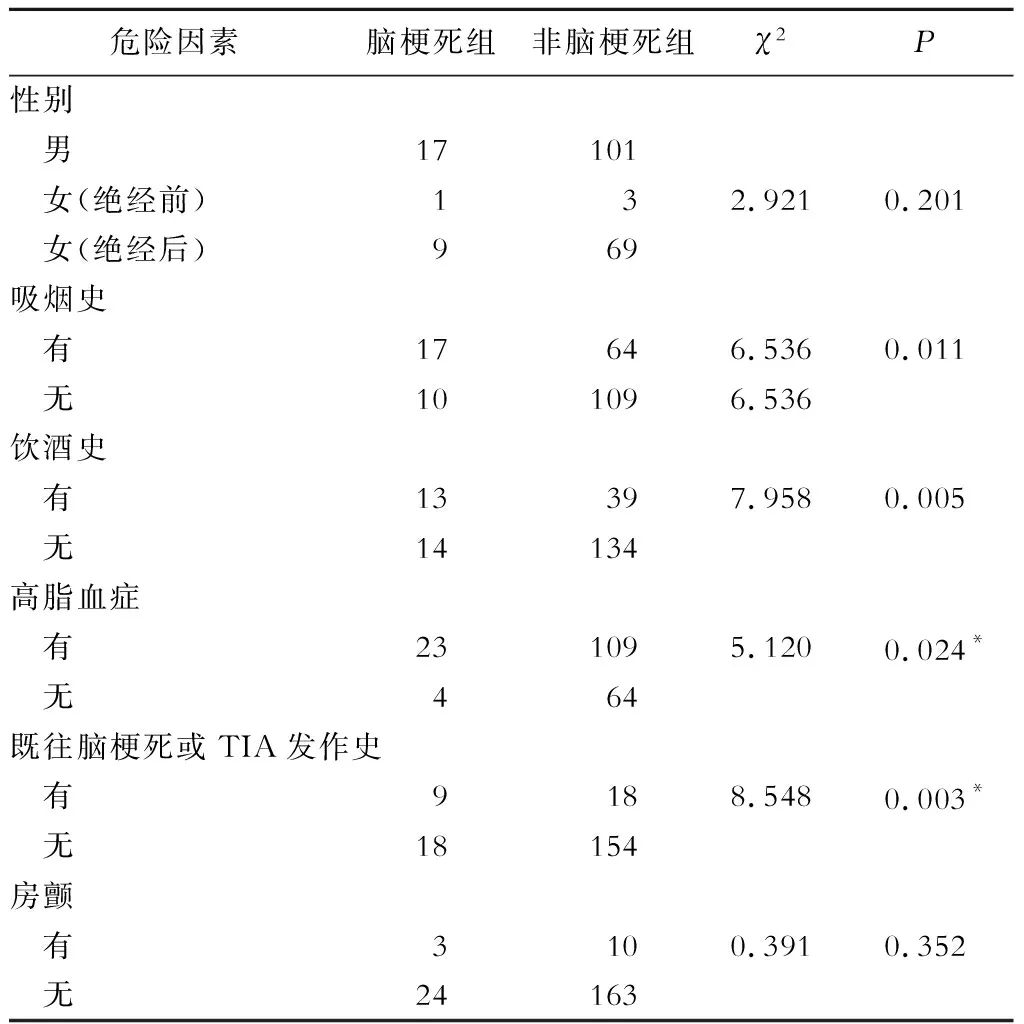
表1 危险因素与TIA后7 d内继发脑梗死的关系(例)
2.3 非脑梗死组与脑梗死组的ABCD3-I各评分项目及纤维蛋白原水平的关系
ABCD3-I各评分项目及纤维蛋白原水平与早期继发脑梗死的关系见表2。
2.4 ABCD3-I评分、 ABCD3-I评分+纤维蛋白原水平检测与脑梗死发生率的相关性
ABCD3-I评分组:脑梗死发生率在低危组中为3.23%、而中危组中为11.63%、高危组则高达29.27%,并且3组TIA后7 d内脑梗死的发生率比较有明显差异(P<0.05)(表3)。早期TIA患者继发脑梗死的概率与ABCD3-I评分之间存在线性相关(r=0.23,P<0.05)。
ABCD3-I +Fib水平评分组:脑梗死发生率在低危组中仅为3.23%、中危组中为9.92%、高危组则高达30.61%,并且3组TIA后7 d内脑梗死的发生率比较有明显差异(P<0.05)(表4)。早期TIA患者继发脑梗死的概率与ABCD3-I +Fib评分组之间存在线性相关(r=0.26,P<0.05)。
由表3~4可知,早期TIA患者继发脑梗死的概率与ABCD3-I评分之间存在线性相关,也与ABCD3-I评分+纤维蛋白原水平之间存在线性相关,且后者的相关系数更高。

表2 评分项目与TIA后7 d内继发脑梗死的关系(例)

表3 ABCD3-I评分各组TIA患者脑梗死发生率
注:与低危组(0~3分)比较,*P<0.05;与中危组(4~7分)比较,▲P<0.05

表4 ABCD3-I +Fib水平评分各组TIA患者脑梗死发生率
注:与低危组(0~3分)比较,*P<0.05;与中危组(4~7分)比较,▲P<0.05
2.5 应用ABCD3-I评分法和纤维蛋白原水平与单独应用ABCD3-I评分法的临床价值比较
ABCD3-I评分法和纤维蛋白原水平与单独应用ABCD3-I评分法的ROC曲线下面积(95%CI)分别为0.66(0.56~0.77)和0.69 (0.59~0.80)(图1)。
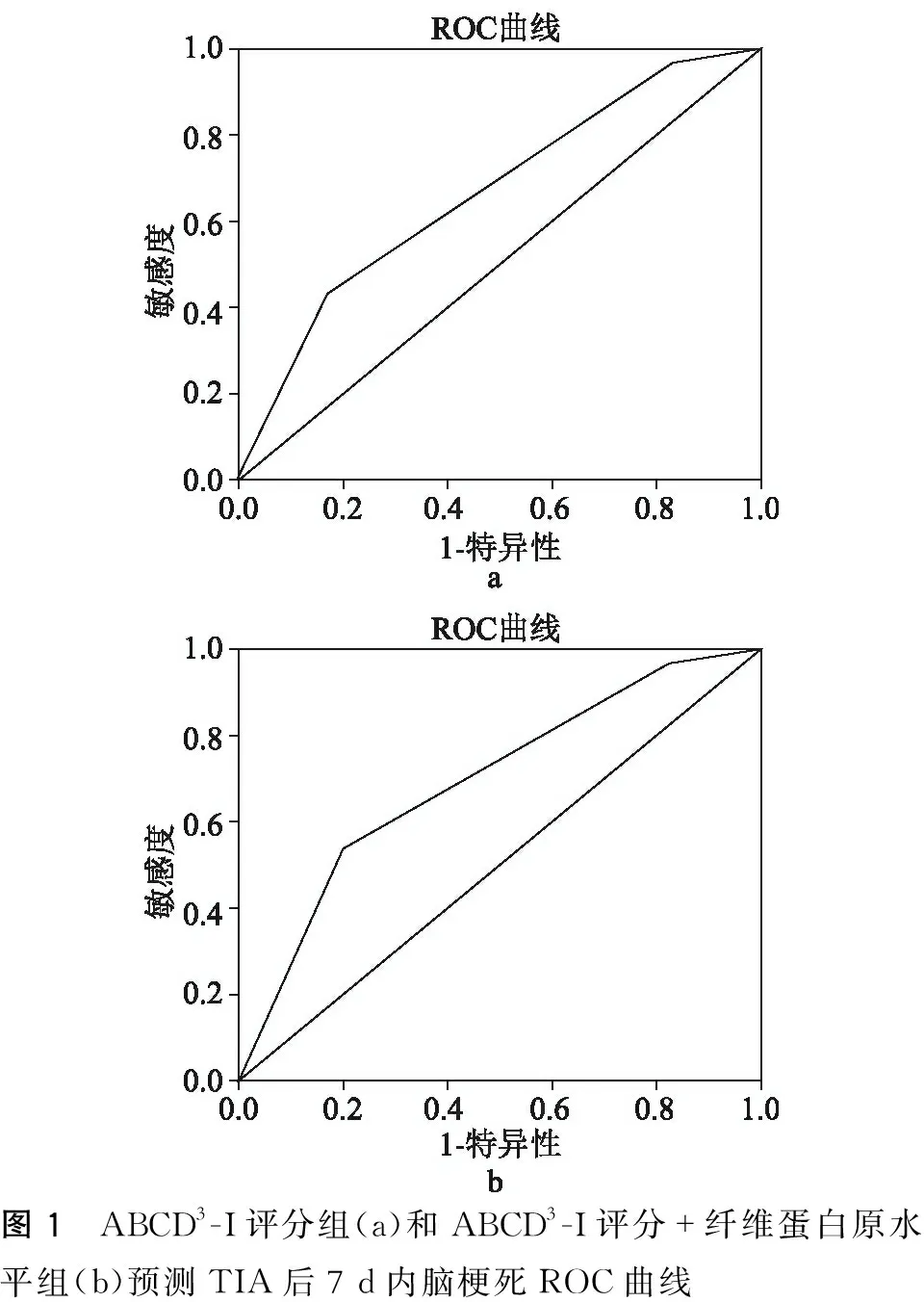
图1 ABCD3-I评分组(a)和ABCD3-I评分+纤维蛋白原水平组(b)预测TIA后7 d内脑梗死ROC曲线
3 讨 论
TIA是缺血性脑血管病早期重要的表现,原来定义它是由颅内血管病变而引起的一过性、短暂性、局灶性脑或视网膜功能障碍,临床症状一般持续在10~15 min,多在1 h内,不超过24 h,不遗留神经功能缺损症状和体征,结构性影像学(CT、MRI)检查无责任病灶[8]。TIA新定义:脑、脊髓或视网膜局灶性缺血所致的、不伴急性脑梗死的短暂性神经功能障碍无急性脑卒中的证据[9]。该定义不强调24 h的时间概念,是否存在组织性损害才是区分TIA与脑梗死的关键所在。从本质上来讲,TIA和脑梗死是缺血性脑损伤动态过程的不同阶段。本研究结果表明,200例TIA患者中7 d内进展为脑梗死者共27例,占13.5%,说明TIA是需要紧急干预的卒中预警事件,须予以重视。
本研究经单因素分析表明性别在TIA患者的脑梗死与非脑梗死组中差异无统计学意义(P>0.05),这可能与本研究女性对象中绝经妇女人数较多有关,与以往许多研究结果[10-13]不一致。有研究表明女性在绝经后卒中比例显著增高[14-15]。房颤患者脑梗死组与非脑梗死组比较差异无统计学意义(P>0.05),与其他研究[21]不一致,可能与本研究房颤患者比例较小有关。ABCD3-I评分标准中年龄≥60岁的TIA患者,脑梗死组和非脑梗死组比较差异无统计学意义(P>0.051),这可能与本研究对象大多数是老年人有关。收缩压≥140 mmHg和(或)舒张压≥90 mmHg与收缩压<140 mmHg和舒张压<90 mmHg(P>0.05)、临床症状[肢体无力(P=1.000)、语言障碍(P>0.05)、其他(P>0.05)]、持续时间[≥60 min(P>0.05)、10~59 min(P>0.05)]、有糖尿病史这些评分标准中TIA患者脑梗死组与非脑梗死组差异均无统计学意义(P>0.05),这与某些相关研究不符可能原因主要可能为①TIA患者进展性脑卒中受多重危险因素影响;②可能存在选择偏倚、混杂偏倚导致了这几个评分的脑梗死组与非脑梗死组的差异无统计学意义。有双重TIA、同侧颈动脉狭窄(≥50%)、有MR、DWI高信号患者的脑梗死组与非脑梗死组的差异均有统计学意义(P<0.05),脑梗死发生率明显增高,与爱尔兰PeterKelly教授[6]一致。这肯定了基于临床特征与影像学检查的评估方法的应用价值。
纤维蛋白原是肝脏合成的血浆蛋白,在凝血酶作用下转变为纤维单体继而交联为纤维蛋白,参与血液凝固。有研究报道当纤维蛋白原水平>3.5 g/L时发生缺血性脑血管病的风险增加,应给予药物干预[9]。本研究结果表明纤维蛋白原水平>3.5 g/L的患者的脑梗死发生率明显增高,脑梗死组与非脑梗死组比较差异有统计学意义(P<0.05,表4),这表明纤维蛋白原水平升高是TIA后早期内发生脑梗死的危险因素。这与其他相关研究一致[16-17]。
本研究结果表明两种评分法(其ROC曲线下面积均>0.5,图1)在判断TIA后早期脑梗死风险方面均有一定临床价值及预测性,但ABCD3-I评分法和纤维蛋白原水平检测优于单独应用ABCD3-I评分法,前者可更好地鉴别高危患者,以便采取最及时准确的脑梗死预防措施。

