非感染新生儿高胆红素血症患儿中降钙素原升高的相关因素分析
谢丽春,杨汉华,温丽华,马廉,2
新生儿由于出生时身体抵抗力较差,易出现各种感染性疾病,而细菌感染作为最常见的类型,且发病病症和体征不明显,医护人员难以及时诊断发现和救治,如果不早期诊断及治疗,严重者短时间内极易发展为败血症、休克,甚至导致新生儿死亡[1-4]。因此,早期诊断、早期治疗新生儿感染性疾病,对于提高患儿的预后及危重儿的抢救,都具有非常重要的临床意义。临床上,常用的儿科感染检测指标是C反应蛋白,白细胞计数,中性粒细胞比例,细菌培养等。但白细胞计数、中性粒细胞比例、高敏C反应蛋白的变化在儿童感染性和非感染性因素引起的全身炎症反应综合征上相似,因此区别价值有限。细菌培养虽然是判断细菌感染的最可靠的指标,但需要时间长、敏感性低,不适合用于重症感染的动态监测[5]。因此,不同的检测手段被单独或联合用于新生儿败血症的早期预测中。降钙素原(procalcitionin,PCT)自Assicot等[6-7]在1993年首次报道可作为败血症早期诊断指标后,其作为感染致全身炎症反应的标志越来越受到重视。2001年国际脓毒症会议已把PCT作为诊断指标之一[8]。但随着PCT的深入研究,PCT的临床价值仍存在争议,国外有研究报道新生儿出生后PCT浓度受多种因素影响[9-10]。本课题组在临床实践工作中发现了这样的一个现象,无感染征象的新生儿高胆红素血症患儿的降钙素原出现了明显的升高,本研究通过检测新生儿高胆红素血症患儿血清标本的PCT,探讨降钙素原在无感染征象的新生儿高胆红素血症患儿中升高的相关因素分析。
1 资料与方法
1.1 临床资料 本研究通过医院伦理委员会批准,并获得患儿家属知情同意。本研究选取深圳大学妇幼保健院(坪山新区妇幼保健院)新生儿科2015年6月~2016年6月收治的新生儿高胆红素血症患儿138例,所有血清标本均取自治疗开始前,PCT升高(≥0.5 ng/ml)的有87例(占63.0%),最终入选本研究的是40例患儿(占28.9%),入选标准:①符合新生儿高胆红素血症的诊断标准;②PCT≥0.05 ng/ml;③新生儿入院治疗前均先行血培养提示阴性;④胎龄≥37周;⑤APGAR评分1分钟及5分钟均≥9分;⑥出生年龄≥1 d且≤4 d,⑦体质量≥2.5 kg且<4.0 kg;⑧C反应蛋白正常范围;⑨无白细胞增多症/白细胞减少症;⑩无体温不稳定、呼吸暂停、需要辅助通气、心动过缓、心动过速、低血压/低灌注、喂养不耐受、腹胀和坏死性小肠结肠炎等临床症状,光疗满72h后复查PCT降至0.05ng/ml以下。并除外胎膜早破、使用抗生素、孕妇无产时发热或尿路感染或绒毛膜羊膜炎的任何临床症状。
1.2 研究方法 所有患儿均取入院治疗开始前空腹静脉血,血清PCT、CRP各2 ml,采用本院常规检测方法,即免疫荧光法检测PCT,免疫比浊法检测CRP。结果判定:PCT≥0.5 ng/ml为阳性,<0.5 ng/ml为阴性;CRP≥10 mg/L为阳性,<10 mg/L为阴性。
1.3 统计学方法 数据采用SPSS 22.0进行统计分析,服从正态分布的后面两两均数比较才能用t检验,描述用均数和标准差;不服从正态分布的后面的两两比较用Mann-Whitney U检验,描述用中位数和极差,或者中位数和四分位数间距,P<0.05为差异具有统计学意义。
2 结果
2.1 不同性别患者PCT、CRP比较 不同性别之间PCT及CRP比较差异无统计学意义,见表1。

表1 不同性别患者PCT、CRP比较Table 1 Comparison of PCT and CRP in patients of different genders
2.2 不同性别患儿,年龄、TSH、FT4、Hb,RCTP,TB 和 IDB比较 不同性别患儿,年龄、TSH、FT4、Hb,RCTP,TB和IDB比较差异无统计学意义,见表2。

表2 不同性别患儿,年龄、TSH、FT4、Hb、RCTP、TB和IDB比较Table 2 Children of different genders were compared with age,TSH,FT4,Hb,RCTP,TB and IDB
2.3 PCT与各个检测指标的单因素分析Spearman等级相关系数(rs) PCT与各个检测指标的单因素分析Spearman等级相关系数(rs)见表3、4、5。
3 讨论
PCT是一种无激素活性的降钙素前肽物质,由114~116个氨基酸组成,相对分子质量为13 000。其源于第11号线粒体上的-Cacl-1(11p15,4),在甲状腺滤泡旁细胞粗面内质网内翻译成降钙素原前体,PCT前体在内肽酶类作用下生成降钙素基因相关肽、PCT、降钙素[11]。PCT是一种免疫调节物质,在人体内半衰期为20~24 h,在健康人的血浆中低于0.01 ng/ml。PCT可于感染后2 h血中监测到;6~8 h含量快速升高;12~48 h达到并维持峰值;2~3 d恢复正常。基于PCT的生物学效应,PCT在感染和脓毒症时发挥重要的调节功能,因此PCT在临床中有一定的应用价值[12-13]。虽然PCT有助于新生儿感染的诊断,但据报道PCT的升高,除感染外,仍存在干扰因素。刘云峰等[14]报导称新生儿颅内出血、气胸或严重窒息复苏后其血清PCT浓度也显著增高,认为可能存在未知的影响PCT变化的因素,影响PCT的分泌。以前大多数的研究没有评估健康婴儿的PCT的出生后变化,因此,所报告的“正常PCT”范围相对较广;并且目前关于新生儿期间影响PCT升高的条件的报道研究仅有少数。本研究的目的是调查在新生儿高胆红素血症患儿中除细菌感染之外增加PCT水平的相关因素。
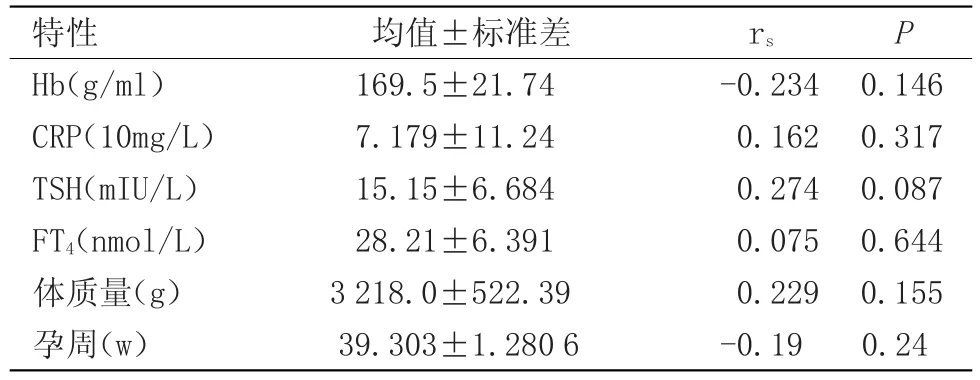
表3 与PCT无相关性的因素Table 3 No correlation with PCT

表4 与PCT正相关的因素Table 4 Positive correlation with PCT
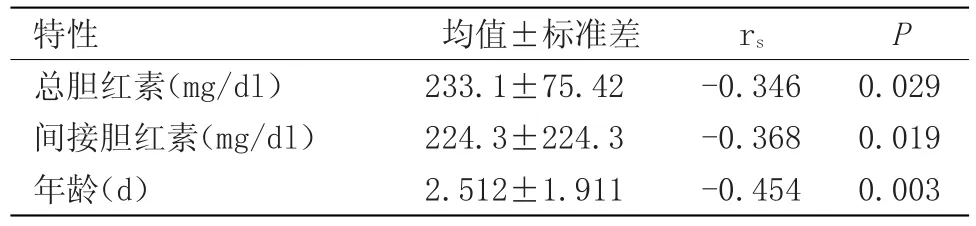
表5 与PCT负相关的因素Table 5 Factors negatively related to PCT
在本研究过程中,我们的统计数据显示:新生儿高胆红素血症的患儿出现了PCT水平的升高,且排除了感染的因素,升高的因素分析我们发现跟患儿的WBC计数、网织红细胞计数、总胆红素、间接胆红素、年龄有密切相关性,其中与网织红细胞计数为正相关性(表4),而与总胆红素、间接胆红素、年龄为负相关性(表5)。与CRP、血红蛋白、体质量、TSH、FT4、孕周数无相关性(表3)。Assumma等报道了新生儿出生头2 d内PCT水平会生理性激增,这可能是由于对免疫系统的非特异性激活而产生的反应。这与我们的研究是相一致的。在新生儿高胆红素血症患儿,特别是出生3 d内的患儿,没有感染的征象但是出现了PCT的升高,在应用抗生素时应谨慎考虑这一因素的影响,对控制抗生素的使用可能有用。
我们的研究与以前降钙素原研究文章的不同点在于:所有新生儿常规检查入院第1天(出生胎龄≥1 d)的PCT水平,且根据婴儿的病情检查入院第4天的PCT水平,以确定可能增加PCT水平的非感染性因素。并且,我们是去除了病理学特征如围产期窒息、新生儿极端不成熟和呼吸窘迫综合征等可能影响PCT值的因素。
PCT水平对新生儿感染的可靠性仍然是有争议的,诊断感染的PCT水平的解释可能受到其他因素的影响。因此,确定新生儿PCT水平临床应用的影响因素是有帮助的。PCT血清水平在新生儿感染诊断应用中的可靠性需要更多研究进一步证实。应通过考虑各种非感染因素来解释,如排除溶血性黄疸、出生日龄等因素。做到应该动态监测下,PCT出现了持续升高,可能更加准确的反映感染的存在,从而指导抗生素的合理应用,既可早期发现重症患儿,又不至于滥用抗菌素,值得临床推广。

