项七针为主治疗急性期周围性面瘫临床研究*
王浩然,付晓燕,张永臣,贾红玲
(1.山东中医药大学,山东 济南 250355; 2.济南市槐荫人民医院,山东 济南 250021;3.山东中医药大学第二附属医院,山东 济南 250001)
周围性面瘫,西医称之为面神经麻痹、贝尔面瘫,是因茎乳孔内面神经非特异性炎性反应所致的周围性面神经麻痹,相当于中医学的面瘫,是常见的面神经疾病[1]。临床常以口角向一侧歪斜、眼睑闭合不全、额纹消失、眼裂变大,不能皱眉、闭目为主症,部分患者伴有耳后疼痛、味觉减退及听觉过敏。该病病位在面部,可见于任何年龄,发病急,常与风寒或风热乘虚而入、正气不足、劳作过度等因素有关。目前内科对于急性期周围性面瘫的治疗多用糖皮质激素,以达到减轻水肿、消炎之功效,疗效不尽理想,而针灸治疗急性期周围性面瘫疗效逐步得到广泛证实,然亦有部分针灸医生认为急性期面瘫患者针灸不宜干预,以免加重神经性水肿,增加后遗症的发生[2-3]。为进一步证实针灸治疗急性期周围性面瘫的疗效,突出项七针疗法优越性,笔者运用项七针配合常规穴位针刺、放血拔罐疗法治疗急性期周围性面瘫,并与常规穴位针刺配合放血拔罐疗法进行对照,现报告如下。
1 临床资料
1.1 一般资料
60例病例均为2016年5月至2017年10月在山东中医药大学第二附属医院针灸科门诊入选的发病在7天内的急性期周围性面瘫患者,运用随机数字表法将60例患者随机分为治疗组31例、对照组29例。其中女性37例,男性23例。治疗组年龄最小25岁,最大60岁;对照组年龄最小22岁,最大58岁。两组患者性别、平均年龄、病程、面神经功能评价House-Brackman(H-B)症状评分,经统计学分析,差异无统计学意义(P>0.05)。具体见表1。

表1 急性期周围性面瘫患者一般资料比较
1.2 诊断标准
西医诊断标准参照2016年《神经病学》[4]第3版Bell麻痹诊断标准,通常急性起病,以口角歪斜、流涎、讲话漏风,吹口哨或发笑时尤为明显为主要临床表现;中医标准参照“十二五”国家规划教材《针灸学》[5],常突然起病,多在睡眠醒来时,表现为一侧面部肌肉麻木、板滞、瘫痪,眼睑闭合不全,眼裂增大,鼻唇沟变浅,露睛流泪,额纹消失,口角下垂歪向健侧,病侧无法完成闭目、露齿、鼓腮、皱眉、蹙额,部分患者初起时有耳后疼痛,还可出现患侧舌前2/3味觉减退或消失、听觉过敏等症。
1.3 纳入标准
①满足中西医诊断标准;②病程在7天之内;③单侧面神经麻痹;④年龄在20~60岁之间,且首次发病;⑤患者自愿参与本课题,并签署知情同意书。
1.4 排除标准
①不符合纳入标准者;②中耳炎、脑卒中引起的继发性或中枢性面瘫患者;③患有糖尿病、高血压、心脑血管及精神等方面的疾病患者;④妊娠期妇女及过敏体质者;⑤不配合治疗,依从者差的患者;⑥滥用药物、酗酒的患者;⑦正参与其他临床试验患者。
2 治疗方法
基础治疗:两组均于初诊之日予醋酸地塞米松片(辰欣药业股份有限公司,国药准字H37021898),早中晚各服1.5 mg;连服2~3日后,改为早晚各服0.75 mg;2~3日后改为每早1次,每次0.75 mg;2~3日后停药。
2.1 对照组
面部取患侧穴位,其他部分穴位均取双侧。取穴:太阳、阳白、攒竹、四白、迎香、地仓、颊车、下关、听会、夹承浆、人中,合谷和太冲。操作:患者仰卧位,局部穴位常规消毒后,选用0.30 mm×40 mm毫针针刺。诸穴均施平补平泻手法。得气后,面部腧穴先施捻转泻法,再施捻转补法。太阳向下关斜刺,刺入25 mm;阳白、攒竹提捏进针,阳白刺向鱼腰;四白向迎香方向透刺;颊车向地仓方向透刺;迎香、下关、听会直刺;夹承浆向颊车方向斜刺;人中向患侧面部斜刺;合谷、太冲先施提插泻法,再施提插补法。留针20 min,留针期间不行针。起针后,患者取俯卧位,针刺局部消毒后,用一次性采血针于尺泽、背部两侧膀胱经点刺,于督骶穴处按摩半分钟后点刺,在委中穴寻找结节或瘀结小络脉点刺放血,后于放血处拔罐,留罐3~5 min,以血色变红为度,出血量视患者体质而异。整套治疗方案一般隔天针刺1次,5次为一疗程,每疗程行2~3次放血拔罐,连续治疗两个半疗程即25天。
2.2 治疗组
治疗组于每次治疗时首先运用项七针疗法,即风府、天柱(双)、风池(双)、完骨(双),取俯伏坐位,均采用捻转平补平泻法。完骨穴采用直刺,可缓慢刺入12~20 mm,使局部酸胀,可扩散至头颈部;风池穴向鼻尖方向刺入20~30 mm;天柱穴采用直刺,可缓慢刺入20~30 mm;风府穴宜向下颌方向缓慢刺入12~25 mm,均匀平和用力,针尖不可向上,以免刺入枕骨大孔,误伤延髓。留针20 min,期间每隔10 min左右行针1次。后配合应用对照组治疗方案,取穴、操作、疗程均同对照组。
3 疗效观察
3.1 观察指标
根据国际面神经外科第五次专题研讨会议提出的H-B面神经功能评价分级[6],分别于治疗前,治疗后第5、10、15、20、25天进行评分。
3.2 疗效评定标准
根据H-B面神经功能评价分级系统标准,并参考《临床疾病诊断依据治愈好转标准》[7]中的面神经炎的疗效标准制定。痊愈:即H-B Ⅰ级标准,症状和体征全部消失,面神经支配区域内所有功能恢复正常;显效:即H-B Ⅱ级标准,症状和体征基本消失,有轻度功能障碍,口角静止时对称,微笑时口角略有歪斜,稍用力眼睑可闭合;有效:即H-B Ⅲ级、Ⅳ级标准,症状和体征有所改善,有中重度功能障碍,口角有轻度下垂,用力时眼睑可闭合;无效:即H-B Ⅴ级、Ⅵ级标准,症状及体征无改善,伴有重度功能障碍,口角完全不对称,用力时眼睑仍不能闭合或面神经支配区域无明显运动。
3.3 统计学方法

3.4 结果
3.4.1 两组患者临床疗效比较 治疗25天后两组的总有效率分别为100%、96.6%,组间疗效差异无统计学意义(P>0.05);治疗组痊愈率为64.5%,优于对照组的48.3%(P<0.05)。见表2。
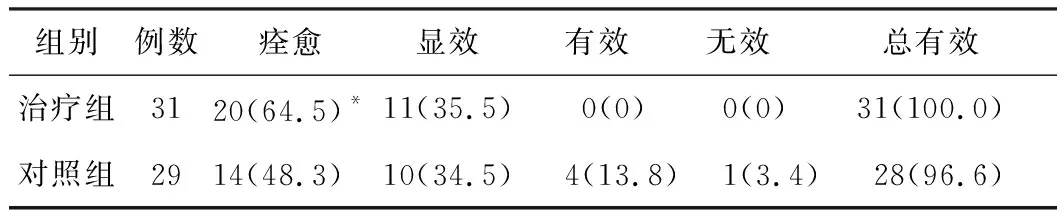
表2 两组患者临床疗效比较 [例(%)]
注:与对照组比较,*P<0.05
3.4.2 两组患者面瘫痊愈时间比较 治疗后,治疗组急性期周围性面瘫痊愈患者的治疗天数为(19.55±4.22)天,少于对照组所需的(24.34±5.34)天,两组间痊愈天数比较有统计学意义(P<0.01)。
3.4.3 两组患者治疗前后各阶段H-B评分比较 治疗组患者H-B评分于治疗后第5天、第10天、第15天优于对照组,组间差异有统计学意义(P<0.05),治疗后第20天、第25天两组H-B评分差异无统计学意义(P>0.05)。证实于周围性面瘫早期进行项七针为主的治疗疗效更佳。见表3。
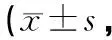
表3 两组患者治疗前后患者各阶段H-B评分比较分)
注:与对照组对比,△P<0.05
3.4.4 两组患者复发率比较 治疗组复发率为9.7%(3/31),低于对照组的27.6%(8/29),差异有统计学意义(P<0.05)。
4 讨论
本课题说明项七针配合常规腧穴针刺、放血拔罐疗法可有效治疗急性期周围性面瘫,痊愈率高,能明显所缩短病情,且疗效优于常规腧穴针刺配合放血拔罐疗法,体现了项七针疗法之优越性,证实了周围性面瘫急性期针刺的必要性。范郁山教授[8]指出,面瘫急性期应及时针刺,且应浅刺。张加英等[9]指出,病后1周是针灸治疗周围性面瘫的最佳时机,且急性期介入较恢复期效果更佳。
现代医学指出,周围性面瘫主要是由于受寒、自主神经功能不稳、病毒感染等因素导致神经营养血管痉挛,从而引发面神经受压迫、水肿、缺血,出现不同程度轴突变性,造成神经麻痹、表情肌瘫痪[10]。该病在中医学属于“口僻”范畴,属本虚标实、络脉空虚、正气不足为本,外邪侵袭为标,内外之因相加故可致病。治疗总以祛风通络、疏调经筋为原则,采用项七针配合常规腧穴针刺、放血拔罐之疗法。
“项七针”即风府、天柱(双)、风池(双)、完骨(双)四穴七针。《灵枢·海论》云:“脑为髓海,其输上在于其盖,下在风府”,风府位于风居之府,督脉与阳维脉、足太阳经交会之处,针刺该穴,既可疏散外风,又能平息内风;天柱为足太阳经脉气之所发,功善清头散风,通经活络,升清降浊;风池为足少阳经脉气之所发,手足少阳、阳维、阳跷之所会,为风邪停蓄之处,祛风之要穴;完骨为足少阳胆经与足太阳膀胱经之会穴,功善疏风清热、通络止痛,常用于治疗颈项五官之疾。四穴合用,可起到祛风通络之功,显著改善急性期周围性面瘫患者症状。
在常规腧穴针刺上,手足阳明、足太阳、足少阳经及足厥阴经皆循行至面部,根据局部取穴之原则,取手阳明之迎香,足阳明之四白、颊车、地仓、下关,足太阳的攒竹,足少阳的阳白、听会,经外奇穴夹承浆、太阳,督脉之人中,以通调面部经络气血,改善部分患者味觉及听觉障碍;基于远道取穴之原则,取手阳明之原穴合谷、足厥阴原穴之太冲,可通调二经之气血,且根据标本、气街理论,合谷、太冲又为本部、胫部穴位,取此二穴可加强与头面部之联系,治疗面部疾病[11]。诸穴皆通过先泻后补之手法以达到祛风除邪、扶助正气、通经活络及活血化瘀之效。
放血疗法古称“刺血络”,是依据中医经络学说和气血学说形成的一种独特的针刺疗法,该法可通过疏通气血、调节脏腑功能达到治病的目的[12]。临床常于放血之后加拔火罐适当增加出血量,提高刺激强度。尺泽、背俞、督骶、委中等为常用穴,其中尺泽穴为肺经合穴,委中穴为血郄,性善疏泄清降,根据“治风先治血,血行风自灭”理论,刺血二穴可清泄血热、凉血解毒以达治风之效,进而改善面瘫症状;膀胱经起于目内眦,故取背俞穴通调膀胱经之气机,调节面部气血;督骶穴位于骶部,骶管裂孔上1.5寸处[13],刺之可改善头面部血液循环。
综上分析,项七针配合常规腧穴针刺、放血拔罐疗法可极大缓解急性期周围性面瘫症状,加速面神经恢复,缩短病情,治愈率高,复发率低,证实了急性期早期干预的说法,具有极大的推广价值。鉴于本课题时间短,难免存在样本量少、中心单一、未能对远期疗效进行观察等不足,故仍需进行大样本、多中心、更加深入的临床、机制和实验研究,以期为针灸治疗急性期周围性面瘫提供指导与借鉴。

