CT引导下纵隔和肺穿刺活检的临床应用和并发症预防
吴良龙 刘良进
湖北省第三人民(中山)医院放射科,武汉 430033
胸部疾病包括胸壁、肺部、纵隔疾病等多种类型,其影像学表现复杂,“同病异影”、“异病同影”现象普遍[1-2]。作为一种微创取材手段,CT引导下经皮穿刺活检能够精确显示病变大小、形态、位置及周边关系,还可为难以定性的病变或者影像学高度怀疑恶性病变的肿物提供可靠的组织细胞学依据[3]。本文总结了近年来我科CT引导下纵隔和肺穿刺活检的诊断准确度,总结了穿刺并发症防治对策。
1 对象与方法
1.1 研究对象
收集2014年8月—2017年10月患者资料,患者经影像学检查发现纵隔、肺部结节或肿块但性质难定,无穿刺活检禁忌证[4]接受CT引导下经皮穿刺活检;117例患者入组,男86例,女31例,年龄32~74岁,平均(52.71±9.83)岁,病灶最小2.0 cm×1.5 cm,最大12 cm×10 cm。
1.2 穿刺方法
术前行CT定位扫描,确定体表穿刺点,留置标记;穿刺点选取标准[5]:1)距离病灶距离最短;2)避开大血管;3)避开重要脏器;4)于胸壁穿刺;5)选择最佳层面,测量并计算进出针角度、穿刺深度。
以2%利多卡因予局部麻醉,嘱患者屏气并使用穿刺针或活检枪经穿刺点行病灶穿刺。针尖进入病灶后,行CT扫描确定针尖在病灶内位置,测量可进针距离,可进针距离<3 cm时,使用细针负压抽吸;可进针距离≥3 cm,可行切割取材[6]。CT扫描明确活检针位于肿块内,即可行负压抽吸或切割取材,标本大小一般为(1.0~2.0)cm×0.1 cm,将获取标本置入10%甲醛溶液,送病理检查。穿刺后再次行CT检查,明确未见气胸、出血后,继续观察10~20 min,未见不适即可送回病房,并嘱患者卧床休息2 h,期间持续性血压、脉搏、呼吸等生命体征监测。
1.3 分析方法
记录患者活检病理检查结果,与术后病理检查结果或长期随访所得最终诊断进行对比,分析CT引导下纵隔和肺穿刺活检的准确率。此外,记录患者CT引导下纵隔或肺穿刺活检后并发症发生情况,基于过往文献理论,汇总影响CT引导下纵隔和肺穿刺活检并发症的相关因素,探讨并发症的预防及处理对策。
2 结果
2.1 活检结果
66例肺部病灶患者活检诊断准确率为90.91%,51例纵隔病灶患者活检诊断准确率为94.12%,117例患者活检诊断准确率为92.31%(108/117)。详见表1、表2。

表1 66例肺部病灶患者CT引导下肺穿刺活检结果分析
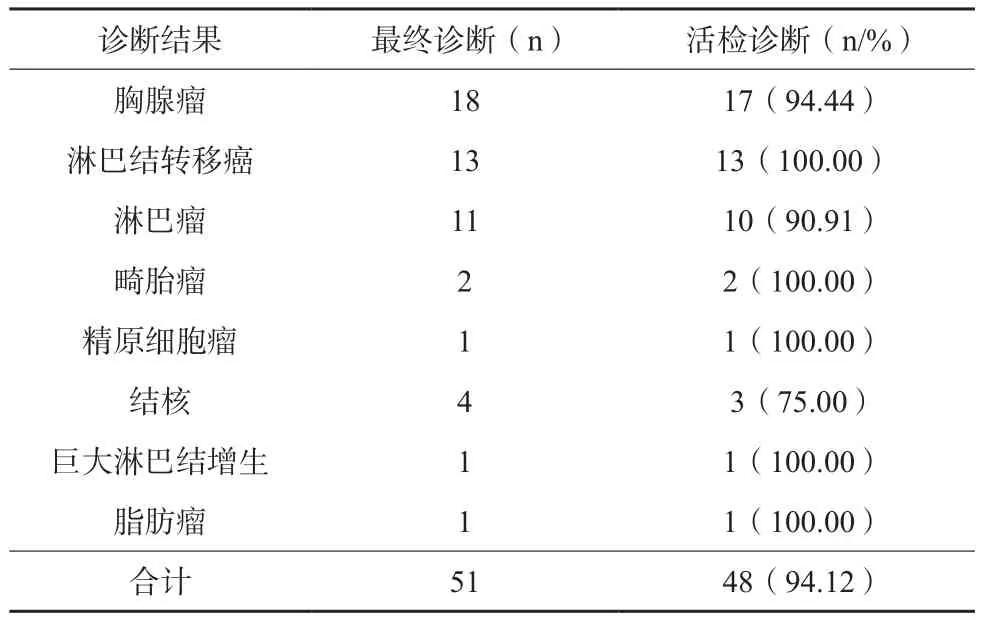
表2 51例纵隔病灶患者CT引导下纵隔穿刺活检结果分析
2.2 并发症发生情况
66例肺部病灶患者穿刺活检术后并发症发生率为3.03%(2/66),其中气胸1例、肺泡出血1例;51例纵隔病灶患者穿刺活检术后并发症发生率为1.96%(1/51),为气胸。117例患者穿刺活检术后并发症发生率为2.56%(3/117),其并发症均经对症处理后于2~5 d内缓解。
3 讨论
既往临床针对肺部和纵隔病变的病理学诊断常借助纤维支气管镜或纵隔镜,二者取材困难,诊断准确率受到明显限制[7]。CT引导下纵隔和肺穿刺活检拥有定位准确、肺部肿块早期发现率高等优势[8]。并且,该技术适应证广泛、限制性较少,只要病灶未紧贴大血管、心脏且患者无出血倾向,均可耐受该检查。
与其他影像学引导技术比较,CT引导的优势主要在于CT能够弥补B超、X线的缺陷,全面获取病变及毗邻组织信息,确保定位的准确性[9]。此外,通过图像3D重建,亦可获取病灶与肩胛骨、肋骨的三维关系,从而为穿刺位置的选择提供更多参考信息,大大提高穿刺活检的准确性与成功率[10-11],对于降低穿刺活检并发症发生风险也有着积极意义。在本次研究中,117例患者术后并发症发生率仅为2.56%,印证了上述结论。
气胸是穿刺活检术后最常见的并发症,有研究指出,使用18 G半自动弹枪式活检针可使活检术后气胸发生风险得到一定控制[12],在本次研究中,肺部病灶、纵隔病灶患者各有1例发生气胸,其临床症状均以轻度胸闷、气急为主,经保守观察或胸腔穿刺抽气处理后,均在短期内明显好转。除气胸外,1例肺部病灶患者术后并发肺泡出血,其出血量较少,CT扫描层面可见出血面积最大径不超过4 cm,并以病灶旁或穿刺路径中组织小片状、云絮状或沿针道分布的渗出实变影为主,无需实施特殊处理。对于CT扫描层面渗出面积最大径超过4 cm,或CT图像可见病灶周围大片致密状渗出影、临床表现以大咯血为主的患者而言,应考虑口服止血药物治疗[13-14]。
穿刺活检术后并发症的发生原因及预防对策主要包括:1)由于肺组织在呼吸时向肺门循环进行收缩、扩张运动,顺肺门方向以胸膜小角度穿刺可与其运动轨迹一致,因而穿刺角度的增加会造成针尖损伤路径扩大[15],故选择小角度、尽量垂直胸膜穿刺,有望降低术后并发症发生风险。2)有报道显示,肺野靠近隔面的病灶平均呼吸动度为2.5~3.5 cm,即便在CT引导下穿刺进针仍处于盲穿状态,此时取材难度较高,穿刺次数、穿刺时间有所增加,加之肺底部肺泡充气量明显高于肺上部,均造成膈上病灶穿刺活检时易发生并发症[16]。3)病灶直径不小于2 cm时,病灶随患者呼吸运动的位置变化较小,在一定程度上降低了穿刺取材难度,故该类患者并发症发生风险较低[17]。4)纵隔占位病变组织来源复杂,病灶多位于大血管和心脏交界区之间,且纵隔前骨性结构较多,穿刺时往往需成角进针,当进针深度接近胸膜时可能造成胸膜穿透,从而引发气胸甚至血管损伤。此外,除病灶本身特征外,术者穿刺经验不足、穿刺手法不熟练所致穿刺时间延长、穿刺次数增加,也可导致穿刺目标病灶周围组织损伤风险大幅上升[18],故挑选合理的穿刺路径、提高术者穿刺技巧,对于保证穿刺活检安全性至关重要,对于纵隔较大占位性病变患者可考虑经纵隔直接穿刺,但需将穿刺点避开胸骨缘2.5 cm范围外,以降低气胸发生风险;肺部穿刺患者,术前完善呼吸训练,必要时建立人工气胸,拔针后行抽气、肺复张,对于降低活检术后气胸发生风险也有着积极意义。
综上所述,CT引导下纵隔和肺穿刺活检的诊断准确率值得肯定,为进一步降低术后并发症发生率,应综合患者基础情况选择合适的穿刺位置并强调合理进针路径的选择。

