不同程度阻塞性睡眠呼吸暂停综合征患者左心室结构与功能变化的相关性研究
刘 伟 王 健 闫 薇
阻塞性睡眠呼吸暂停综合征(obstructive sleep apnea syndrome,OSAS)又称阻塞性呼吸暂停低通气综合征,是一种病因复杂的睡眠呼吸障碍疾病,临床症状常表现[1]为夜间睡眠时打鼾,同时伴随不同程度的呼吸暂停,部分患者白天嗜睡,精神不良,不仅损害患者的睡眠质量,其呼吸暂停所引起的夜间低氧和高碳酸血症是导致高血压、冠心病以及心脑血管疾病的重要前提[2],严重者可发生夜间猝死,故该疾病的潜在危害性极大。OSAS的发生主要与气道阻塞和气道狭窄有关[3],其中鼻中隔弯曲、扁桃体肥大、肥胖、口咽部肿瘤等因素都可引起疾病的发生,OSAS患者最主要的特征性表现为打鼾[4],与正常人打鼾的区别在于音量大、鼾声不规则。近年来,由于工作压力的增加,OSAS的发生率越来越高,且有年轻化趋势,有文献显示[5]OSAS患者的病情发展过程中,其左心室的结构改变异常,心脏功能降低,常有心血管领域疾病的伴随发生,严重威胁患者的生命健康,甚至引起死亡。因此,及早发现OSAS患者的病因并进行针对性治疗对患者的预后有着至关重要的积极作用。笔者为了探究OSAS患者左心室结构功能变化情况及其与患者病情的影响作用现进行系统性报道,旨在为临床提供指导。
资料与方法
1.一般资料 研究对象选取我院2014年9月至2017年1月,收治的OSAS患者120例作为观察组,纳入标准[6]:①均经睡眠分析仪、呼吸监测以及2011年中华结核和呼吸杂志“阻塞性睡眠呼吸暂停低通气综合征诊治指南”确诊为OSAS者;②均签署知情同意书;③每晚7h睡眠过程中呼吸暂停或低通气发作次数>30次,或睡眠呼吸暂停低通气指数(AHI)≥5次/h。排除标准[7]:①合并严重心脑血管疾病、心律失常、充血性心力衰竭者;②合并严重肺、肝、肾功能不全者;③合并肥胖低通气综合征;④近1月内有严重呼吸道感染者;⑤近期服用中枢兴奋类或镇静催眠类药物者;⑥长期接受吸氧或持续气道正压通气治疗者。根据AHI将观察组患者分为3个亚组,分别为轻度OSAS组43例(5≤AHI<20),中度OSAS组38例(20≤AHI<35)和重度OSAS组39例(AHI>35),其中轻度OSAS组中男29例、女14例,年龄24~71岁,平均年龄(31.81±9.27)岁;中度OSAS组中男性25例、女性13例,年龄23~72岁,平均年龄(44.81±8.95)岁;重度OSAS组中男性26例、女性13例,年龄25~71岁,平均年龄(45.19±8.72)岁。选取同时期我院门诊体检检查健康者40例作为对照组,其中男性26例、女14性例,年龄25~74岁,平均年龄(33.16±9.51)岁,四组研究对象在性别、年龄等一般资料比较,差异均无统计学意义(P>0.05),故具可比性。
2.方法 所有研究对象在入院后均进行超声心动图检查和颈动脉超声检查,具体如下[8]:①次日晨间8时,采用百胜My Lab 90型彩色多普勒超声诊断仪,PA230探头,频率1.5~4.0MHz进行心动图的检查,研究对象在左侧卧位下连接心电图(图1~2),对左心室收缩末内径(LVSd)、左心室舒张末内径(LVDd)、舒张末左心室后壁厚度(LVPWT)和左心室射血分数(LVEF)进行测量,均测量3个及以上的心动周期,并计算平均值和舒张末室间隔厚度(IVST)及左心室后壁厚度(LVPWT)、左心室质量指数(LVMI)。②将探头转换到心尖四腔切面上,将脉冲多普勒取样容积置于二尖瓣瓣尖最大血流处可见血流频谱时,测量肺动脉内径(PA)、主动脉内径(AO),同时在心室舒张早期和舒张晚期测量二尖瓣口最大血流流速E峰和A峰,并计算E/A比值,同时记录E峰减速时间(EDT)。③超声心动图检查后,研究对象取仰卧位,颈后枕薄枕,头转向检查者对侧45°,暴露颈部后于双侧颈总动脉窦下1.0~1.5cm处,采用RX400型彩色多普勒超声诊断仪LA523 探头,频率5~13 MHz,内置射频超声技术QIMT、QAS分析软件,检测研究对象的扩张性(DC)、顺应性(CC)、内径变化幅度 (Dis)和颈动脉局部内中膜厚度(IMT)。
3.观察指标 ①对比四组研究对象的LVDd、LVSd、LVPWT、LVEF、IVST和LVMI。②对比四组研究对象的E峰、A峰、E/A比值和EDT。③对比四组研究对象的DC、CC、Dis和IMT等颈动脉功能参数和PA、AO值。
4.统计学方法 采用SPSS21.0统计学软件进行数据分析。计量资料以均数±标准差表示,组间比较进行F检验。计数资料以频数(率)表示,用χ2检验。以P<0.05为差异有统计学意义。
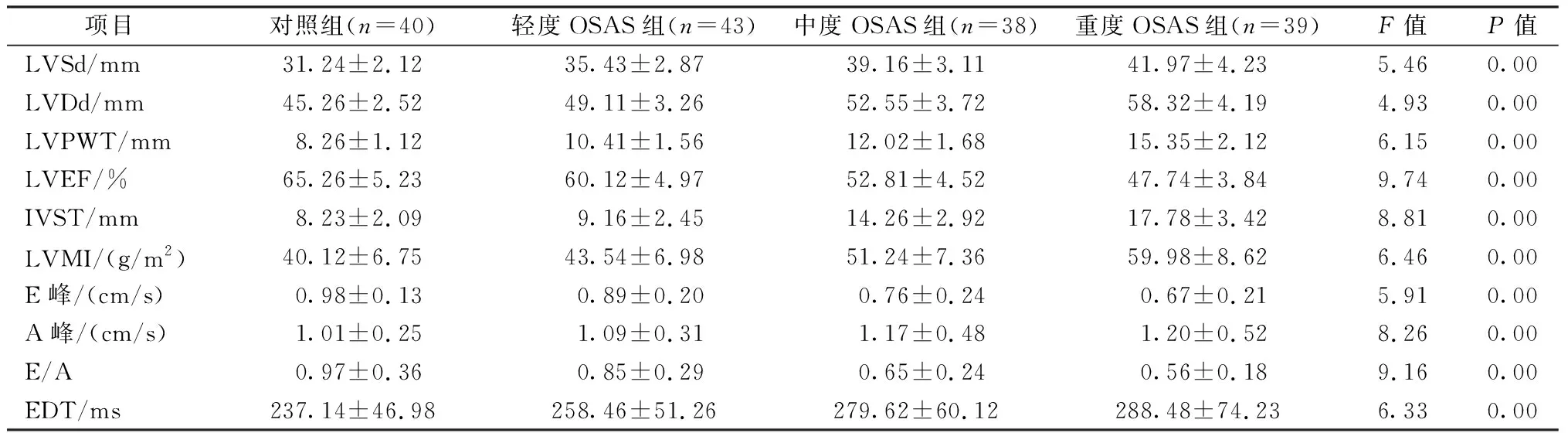
表1 所有研究对象的超声心动图结果比较()
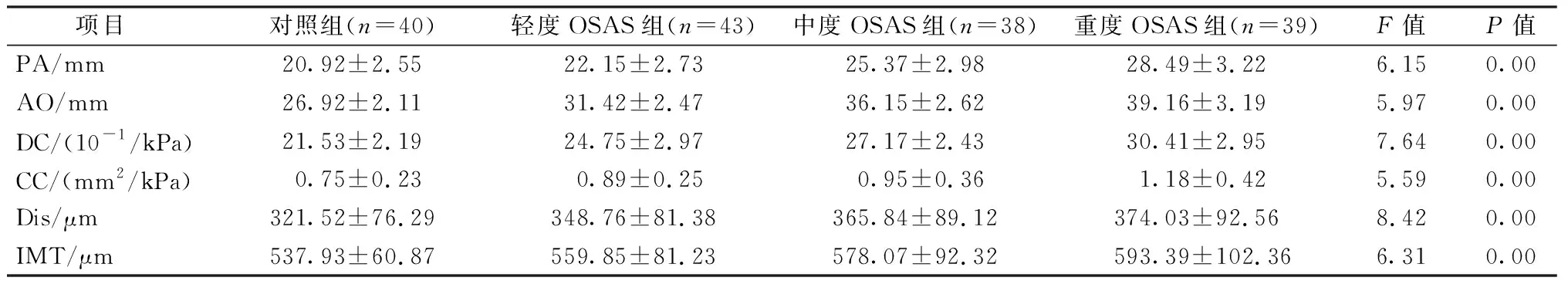
表2 所有研究对象颈动脉功能参数和PA、AO比较(±s)
结 果
1.所有研究对象的心动图结果比较 观察组的LVSd、LVDd、LVPWT、IVST、LVMI、EDT、A峰等指标均显著高于对照组(P<0.01),同时随着OSAS患者的病情严重程度加重,中度OSAS组的LVSd、LVDd、LVPWT、IVST、LVMI、EDT和A峰等指标明显高于轻度OSAS组(P<0.01),重度OSAS组的LVSd、LVDd、LVPWT、IVST、LVMI、EDT和A峰等指标明显高于中度OSAS组(P<0.01);同时观察组的LVEF、E峰以及E/A比值显著低于对照组(P<0.01),且随着病情严重程度增加,中度OSAS组的LVEF、E峰以及E/A比值明显低于轻度OSAS组(P<0.01),重度OSAS组的LVEF、E峰以及E/A比值明显低于中度OSAS组(P<0.01,表1)。
2.所有研究对象颈动脉功能参数和PA、AO比较 观察组患者的PA、AO、DC、CC、Dis、IMT等指标均显著高于对照组(P<0.01),在观察组病情严重程度增加的同时,中度OSAS组的PA、AO、DC、CC、Dis、IMT等指标明显高于轻度OSAS组(P<0.01),重度OSAS组的PA、AO、DC、CC、Dis、IMT等指标明显高于中度OSAS组(P<0.01,表2)。
3.Pearson相关性分析 Pearson相关性分析显示,患者左心室构型参数LVEF、LVMI与其LVSd、LVPWT、IVST、A峰等指标均呈明显正相关(P<0.01),与其E峰以及E/A比值等指标均呈明显负相关(P<0.01,表3)。
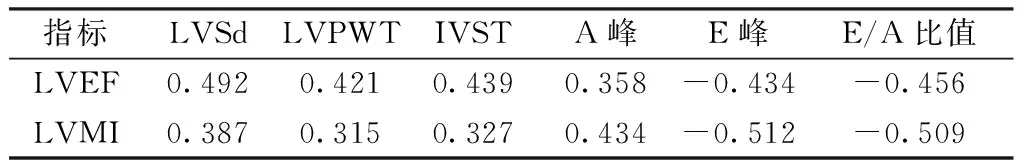
表3 患者左心室构型参数与功能Pearson相关性分析
讨 论
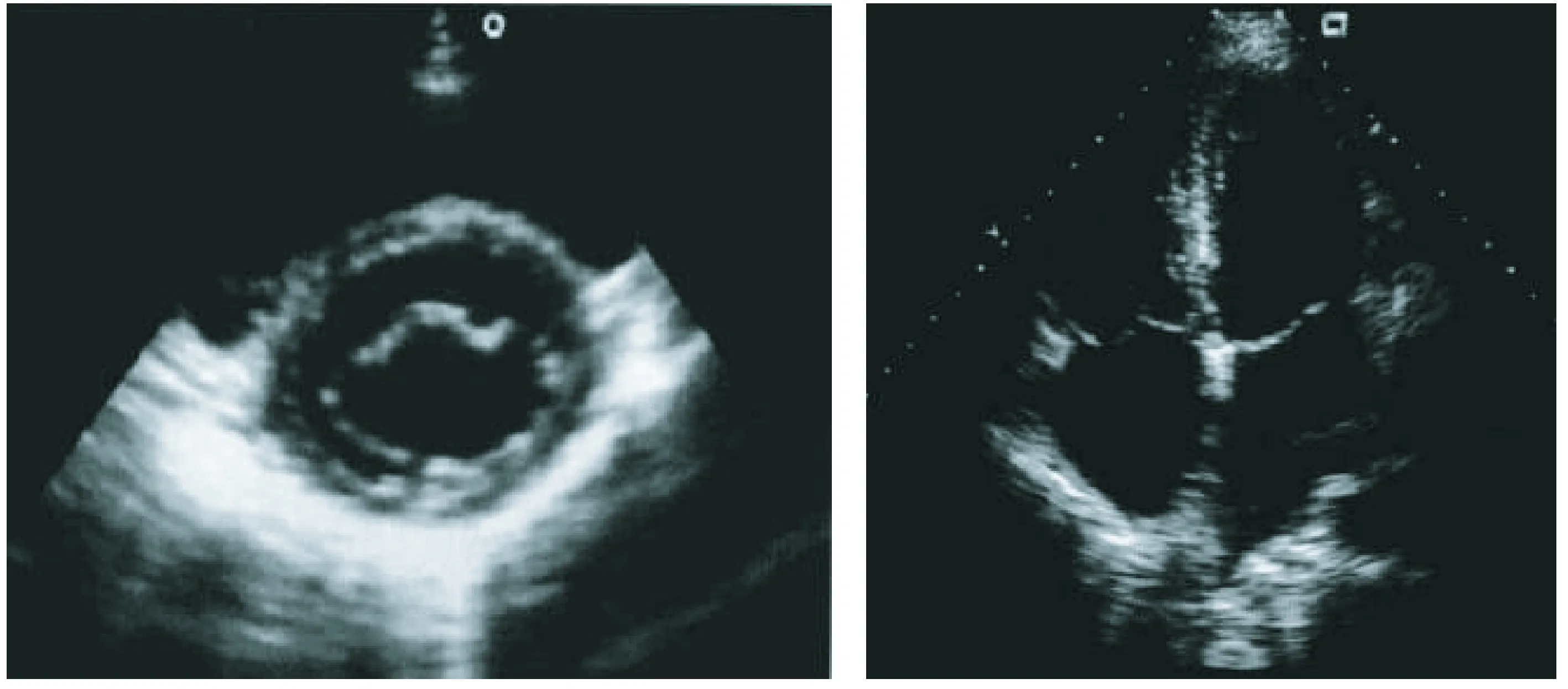
图1 对照组左心室短轴显示正常左心室构型;图2 轻度OSAS组心尖四腔切面 显示左心室壁增厚
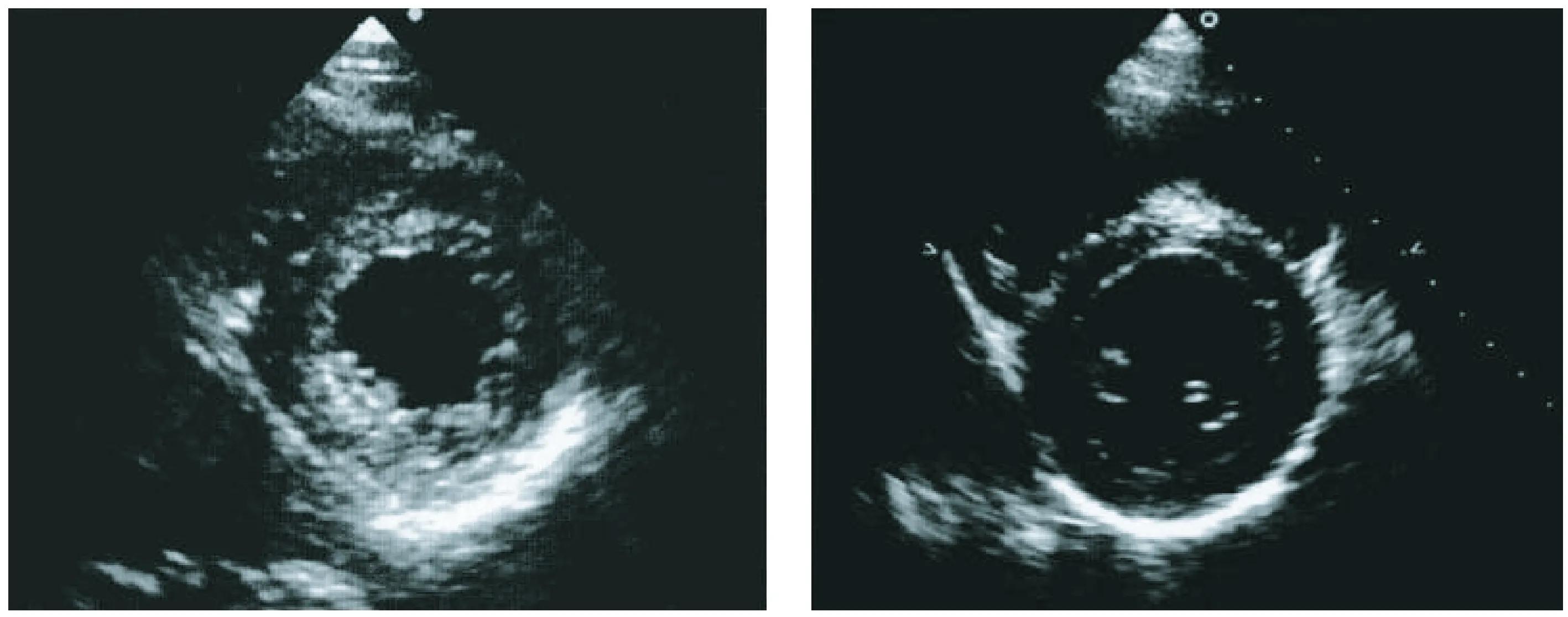
图3 中度OSAS组左心室短轴左心室壁增厚;图4 重度OSAS组左心室短轴显示 左心室壁离心性肥厚
OSAS是一种具有潜在致死性的睡眠呼吸疾病,也是睡眠呼吸紊乱的一种表现形式,主要是由于各种原因所导致的睡眠中响亮打鼾、反复呼吸暂停或低通气、夜间低血氧症以及白天嗜睡等症状为主的临床综合征[9]。OSAS患者的发病机制尚不明确,除了与上呼吸道的阻塞和狭窄有关以外,还与呼吸中枢神经调节紊乱有关,而鼻中隔弯曲、扁桃体肥大、软腭过长、下颌弓狭窄等都是导致OSAS发生的重要因素[10],但目前其发病机制还尚不明确。左心室肥厚是OSAS常见的心血管系统损害并发症,其预后较差,致死率较高,国外有研究报道[11],OSAS患者常有左心室的结构功能异常的发生率高达50%,而左心室功能的下降不仅严重阻碍患者的康复,甚至可能引发更为严重的并发症如冠心病、脑血管疾病等。OSAS患者左心室结构功能变化异常的机制[12]主要是由于患者夜间反复的低通气呼吸引起机体组织长期间断性缺氧,引起低血氧症,反射性引起儿茶酚胺和血管紧张素分泌增加,刺激左心室代偿性增生,同时心肌细胞在长期缺氧下大量坏死,进一步加重心脏结构重塑过程,最后甚至发生心肌纤维化坏死。
本次研究结果显示,观察组的LVSd、LVDd、LVPWT、IVST、LVMI等指标均显著高于对照组(P<0.01),且随着患者病情严重程度的增加,中度OSAS组患者显著高于轻度OSAS组(P<0.01),重度OSAS组患者显著高于中度OSAS组(P<0.01),说明观察组患者的左心室壁肥大增生严重,且患者病情越严重,其心室结构功能变化异常越大,其机制[13]主要是OSAS患者夜间的呼吸暂停所引发的高碳酸血症和低血氧症刺激外周化学感受器官兴奋,导致肺血管明显收缩,引起心脏前负荷增加,心室代偿性增生。同时观察组的LVEF显著低于对照组(P<0.01),强调了OSAS患者左心室增生肥厚所引发的心脏射血功能障碍的现象,其机制[14]可能与夜间患者持续血压升高而造成的左心室前负荷过度增加,心脏代偿性增生后泵血功能发生障碍,引发血管内皮依赖性舒张功能障碍,ET分泌亢进以及诱导心室肥厚增生,心脏舒缩功能下降有关;同时观察组的EDT、A峰、PA及AO等指标也显著高于对照组(P<0.01),E峰以及E/A比值显著低于对照组(P<0.01),说明OSAS患者的左心室泵血功能已经严重下降,且随着患者病情的加重而改变,其机制可能与患者左心室结构功能改变后LVEF下降,心脏供血能力障碍有关;除此之外,颈动脉超声检查结果显示观察组患者的DC、CC、Dis、IMT等指标均显著高于对照组(P<0.01),也提示了OSAS患者的肺动脉和主动脉增宽,心脏供血功能下降,其具体机制目前尚未明确定论,主要考虑因素包括①OSAS患者存在上呼吸道解剖狭窄或咽部张力肌群异常,咽部出现部分或完全性闭塞,使得患者对抗气道阻力增加,长期而出现胸内负压改变,静脉回心血量增多,室间隔出现左移,导致右心室充盈和前负荷增加;②OSAS引起的缺氧可增加肺动脉压力和右心室后负荷,最终引起左心室容量降低和顺应性降低,长期作用而导致心脏结构及功能改变,出现心功能不全;③激活交感神经系统,肾素-血管紧张素系统活性增加,儿茶酚胺大量释放引起机体血压升高,最终增加心脏后负荷,引起心脏结构及功能改变。
除此之外,笔者通过对Pearson相关性分析患者左心室结构指标与功能变换的联系,发现左心室构型参数LVEF、LVMI与其LVSd、LVPWT、IVST、A峰等指标均呈明显正相关(P<0.01),与其E峰以及E/A比值等指标均呈明显负相关(P<0.01),与国内外文献报道一致[15]。
综上所述,中重度OSAS患者有明显的左心室结构功能异常改变,其舒缩功能严重下降,且与患者病情严重程度呈正相关性,值得临床重视。

