血小板参数诊断儿童过敏性紫癜的临床意义
张 慧,南虎松
(延边大学附属医院儿科,吉林 延吉 133000)
过敏性紫癜(Henoch-Schonlein purpura,HSP),因其以IgA1为免疫沉积物作用影响微静脉或微动脉,又名IgA性血管炎[1]。近些年来HSP患儿的数量明显增多,且在全世界范围内分布,有研究表明每百万儿童的年发病率为160~191例[2]。HSP可导致特征性的紫癜表现,并使多处器官受累,常累及皮肤、肾脏、胃肠道等,大多为预后良好的自限性疾病。本病胃肠道中的任何一段都有可能受到影响,其中小肠受累较为常见,严重胃肠道受累者可出现出血,梗阻甚至穿孔。儿童HSP胃肠道出血时临床表现的隐匿性,对该病病情严重程度的预判及早期诊断带来了困难。HSP本质为血管炎性反应性疾病,近年来有研究表明,血小板参数如PLR等与炎性疾病密切相关,且易方便快捷地获得,可被当做潜在的临床诊断指标应用。本文旨在探索血小板参数对HSP及其消化道出血的临床诊断和预测价值,为临床早期诊断HSP及鉴别其胃肠道出血提供新的实验室指标。
1 资料与方法
1.1研究对象:收集2011年12月~2017年12月于延边大学附属医院儿科住院诊断为HSP的201例患儿作为研究对象进行回顾性分析,其中消化道出血28例,无消化道出血173例,对照组为同期在延吉市妇幼保健所体检的健康儿童100例。各组在性别及年龄上差异无统计学意义(P>0.05)。所有入选患儿的标准参照《诸福棠实用儿科学》(第8版)即2010年EULAR/PRINTO/PRES制定的关于儿童IgAV的最终分类标准[3]。
1.2实验室检查:用Sysmex XN-1000血液分析仪行入院时血常规检查,得到PLT、LYM、MPV、PDW,并计算出PLR。
1.3统计学分析:应用统计学软件SPSS 22.0进行统计学分析。偏态的计量资料用中位数(四分位间距)即M(QR)表示,两组间比较用Mann-Whitney U检验。用Spearman相关分析比较参数间的相关性,相关系数绝对值(|rs|)>0.5时为强相关,0.3~0.5时为中度相关,0.1~0.3时为弱相关。通过ROC曲线筛选出有诊断和预测价值的指标,并得到cut-off值。P<0.05为差异有统计学意义。
2 结果
2.1HSP组与对照组血小板参数比较:比较两组血小板参数,结果表明HSP组的PLT、PLR、PDW较对照组明显升高,LYM较对照组明显降低,差异有统计学意义(P<0.05),但两组间MPV差异无统计学意义(P>0.05)。见表1。
表1HSP组与对照组血小板参数比较[M(QR)]
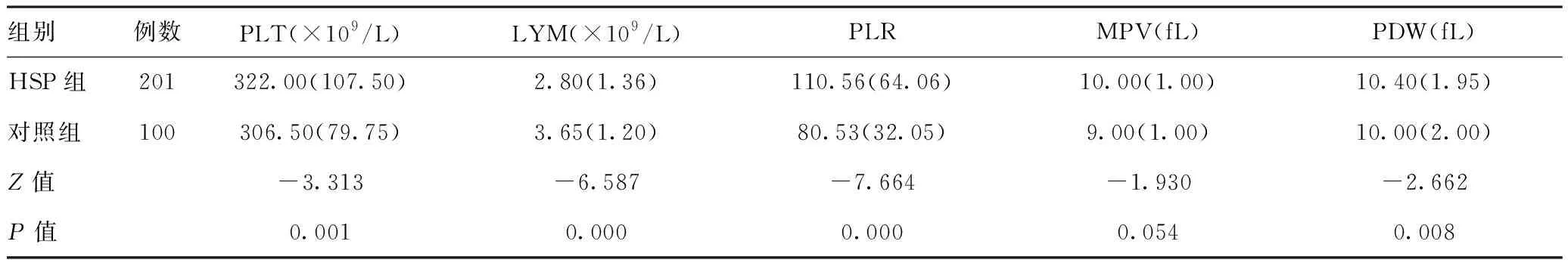
组别例数PLT(×109/L)LYM(×109/L)PLRMPV(fL)PDW(fL)HSP组201322.00(107.50)2.80(1.36)110.56(64.06)10.00(1.00)10.40(1.95)对照组100306.50(79.75)3.65(1.20)80.53(32.05)9.00(1.00)10.00(2.00)Z值-3.313-6.587-7.664-1.930-2.662P值0.0010.0000.0000.0540.008
注:PLT:血小板;LYM:淋巴细胞;PLR:血小板与淋巴细胞比值;MPV:平均血小板体积;PDW:血小板分布宽度
2.2血小板参数相关性分析:Spearman相关分析:MPV与PDW间存在正向的强相关关系(rs=0.876,P<0.01),LYM与PLR间存在负向的强相关关系(rs=-0.755,P<0.01);PLT与PLR间存在正向的中度相关关系(rs=0.394,P<0.01),PLT与MPV间存在负向的中度相关关系(rs=-0.303,P<0.01);PLT与PDW间存在负向的弱相关关系(rs=-0.258,P<0.01),PLT与LYM间存在正向的弱相关关系(rs=0.236,P<0.01),LYM与PDW间存在负向的弱相关关系(rs=-0.189,P<0.01),见表2。分别做PLT与PLR、LYM与PLR间的散点图,LYM与PLR间的相关性较PLT与PLR间的相关性要强,见图1和表2。
2.3血小板参数对HSP的诊断价值:将表1中两组间有显著性差异的血小板参数做ROC曲线,根据ROC曲线下面积评价各参数的诊断价值。HSP患儿PLR、LYM的AUC>0.7,且差异有统计学意义(P<0.05),表明具有一定诊断价值。PLT和PDW的AUC分别为0.617、0.592,差异有统计学意义(P<0.05),但诊断价值较PLR、LYM低。见表3、图3和图4。
表2HSP患儿血小板参数相关系数矩阵(n=201)
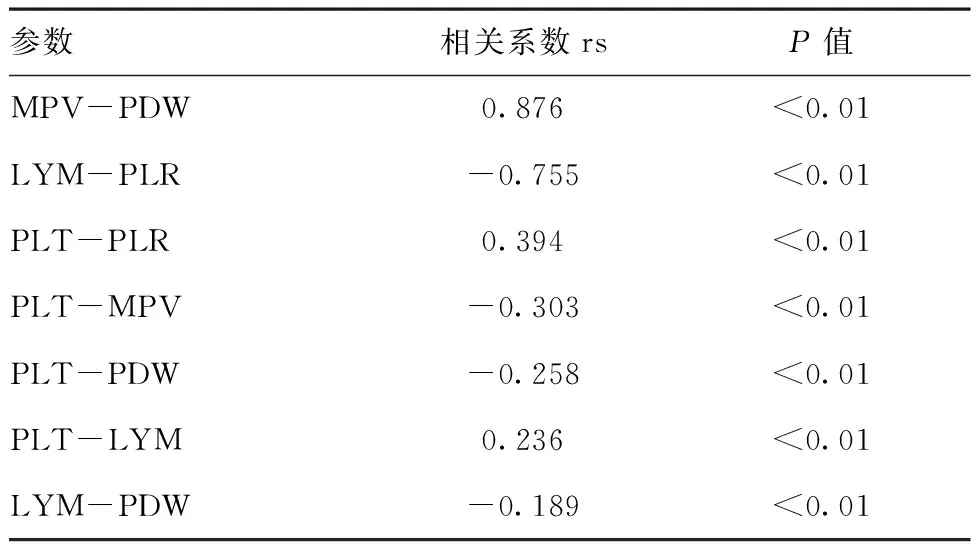
参数相关系数rsP值MPV-PDW0.876<0.01LYM-PLR-0.755<0.01PLT-PLR0.394<0.01PLT-MPV-0.303<0.01PLT-PDW-0.258<0.01PLT-LYM0.236<0.01LYM-PDW-0.189<0.01
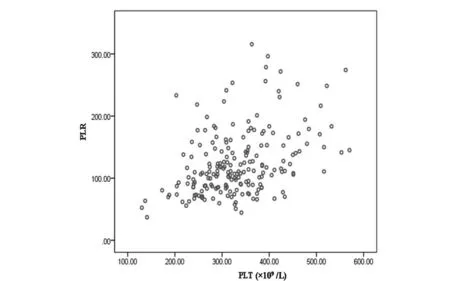
图1 PLT与PLR散点图
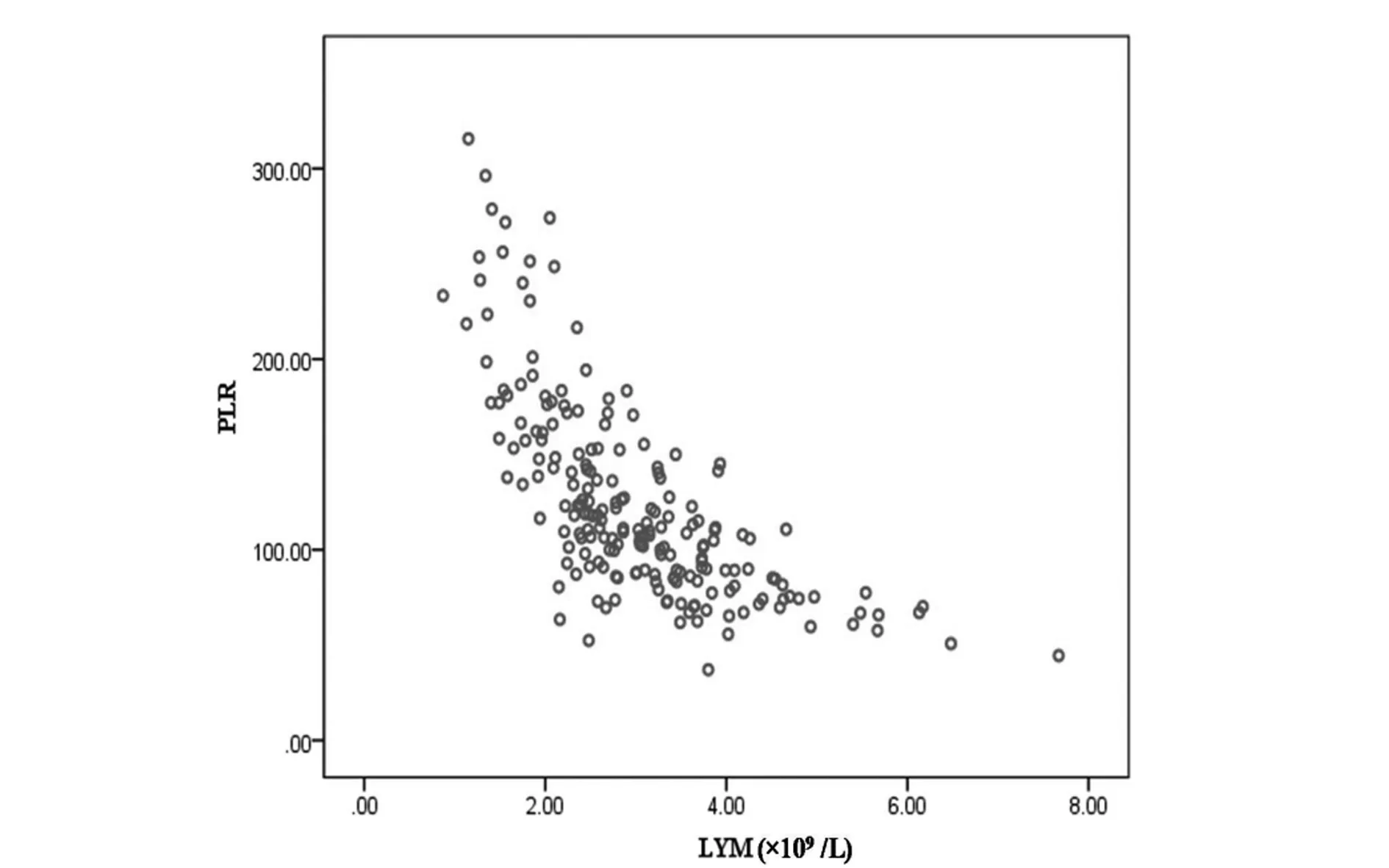
图2 LYM与PLR散点图
2.4血小板参数对HSP的诊断临界值:为了判断PLR和LYM对于HSP的诊断临界值,采用约登指数(Youden index,YI)作为判断标准。PLR最大YI=0.467,cut-off值为104.87,当PLR>104.87时,可以诊断HSP,敏感度58.7%,特异性88.0%,阳性预测值:90.8%,阴性预测值:51.5%。LYM最大YI= 0.393,cut-off值为2.79×109/L,当LYM<2.79×109/L时,可以诊断HSP,敏感度49.3%,特异性90.0%,阳性预测值90.8%,阴性预测值46.9%。见表4。
2.5消化道出血组与无消化道出血组血小板参数比较:比较两组血小板参数,结果表明消化道出血组PLR较无出血组明显升高(P<0.05),但两组的PLT、LYM、MPV、PDW均无明显差异(P>0.05),见表5。
表3血小板参数对HSP的诊断价值
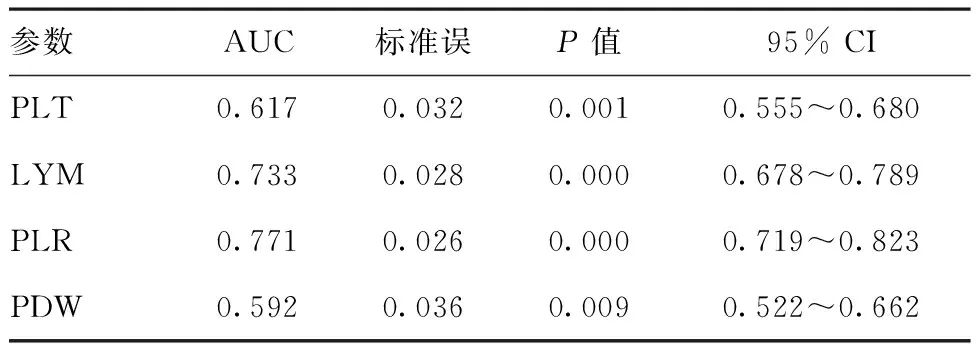
参数AUC标准误P值95% CIPLT0.6170.0320.0010.555~0.680LYM0.7330.0280.0000.678~0.789PLR0.7710.0260.0000.719~0.823PDW0.5920.0360.0090.522~0.662
注:PLT:血小板;LYM:淋巴细胞;PLR:血小板与淋巴细胞比值;PDW:血小板分布宽度
表4PLR和LYM对HSP的诊断临界值
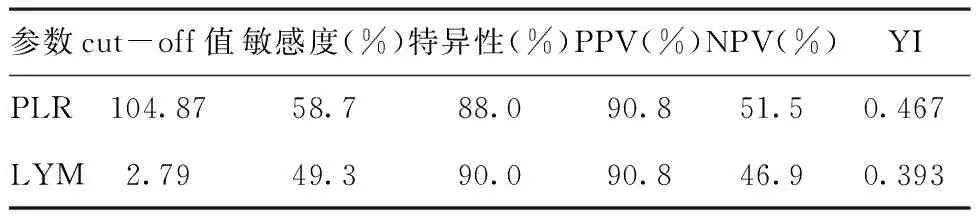
参数cut-off值敏感度(%)特异性(%)PPV(%)NPV(%)YIPLR104.8758.788.090.851.50.467LYM2.7949.390.090.846.90.393
注:PLR:血小板与淋巴细胞比值;LYM:淋巴细胞;PPV:阳性预测值;NPV:阴性预测值;YI:约登指数
2.6PLR对HSP消化道出血的预测价值:通过ROC曲线分析PLR对HSP消化道出血的预测价值。HSP患儿消化道出血组PLR的AUC为0.629,且差异有统计学意义(P<0.05),表明具有一定预测价值。标准误0.056,95% CI 0.518~0.739,详见图5。
2.7PLR对HSP消化道出血的预测临界值:为了判断PLR对HSP患儿消化道出血的预测临界值,采用YI作为判断标准。PLR最大YI= 0.285,cut-off值为122.30,当PLR>122.30时,HSP患儿可能出现消化道出血,敏感度:64.3%,特异性:64.2%,阳性预测值:22.5%,阴性预测值:91.7%,YI 0.285。
表5消化道出血组与无消化道出血组血小板参数比较[M(QR)]
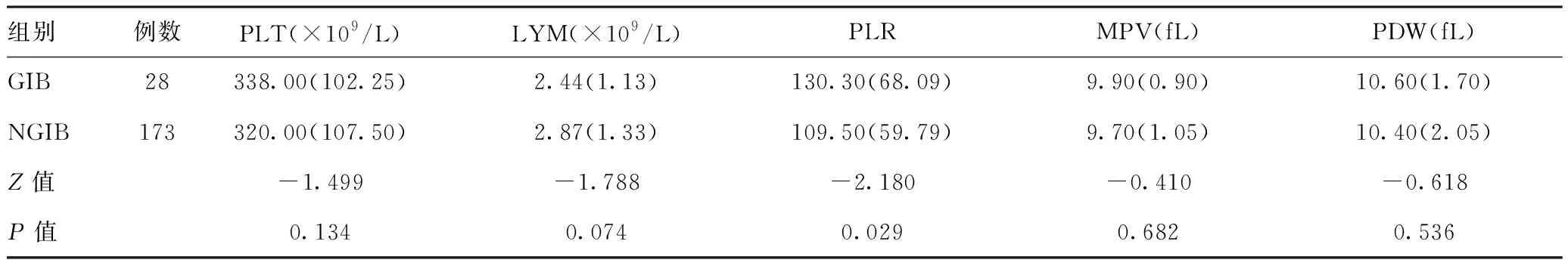
组别例数PLT(×109/L)LYM(×109/L)PLRMPV(fL)PDW(fL)GIB28338.00(102.25)2.44(1.13)130.30(68.09)9.90(0.90)10.60(1.70)NGIB173320.00(107.50)2.87(1.33)109.50(59.79)9.70(1.05)10.40(2.05)Z值-1.499-1.788-2.180-0.410-0.618P值0.1340.0740.0290.6820.536
注:GIB=消化道出血组,NGIB=无消化道出血组
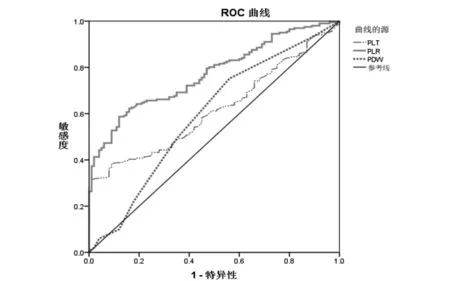
图3 ROC曲线分析PLT、PLR、PDW对HSP的诊断价值
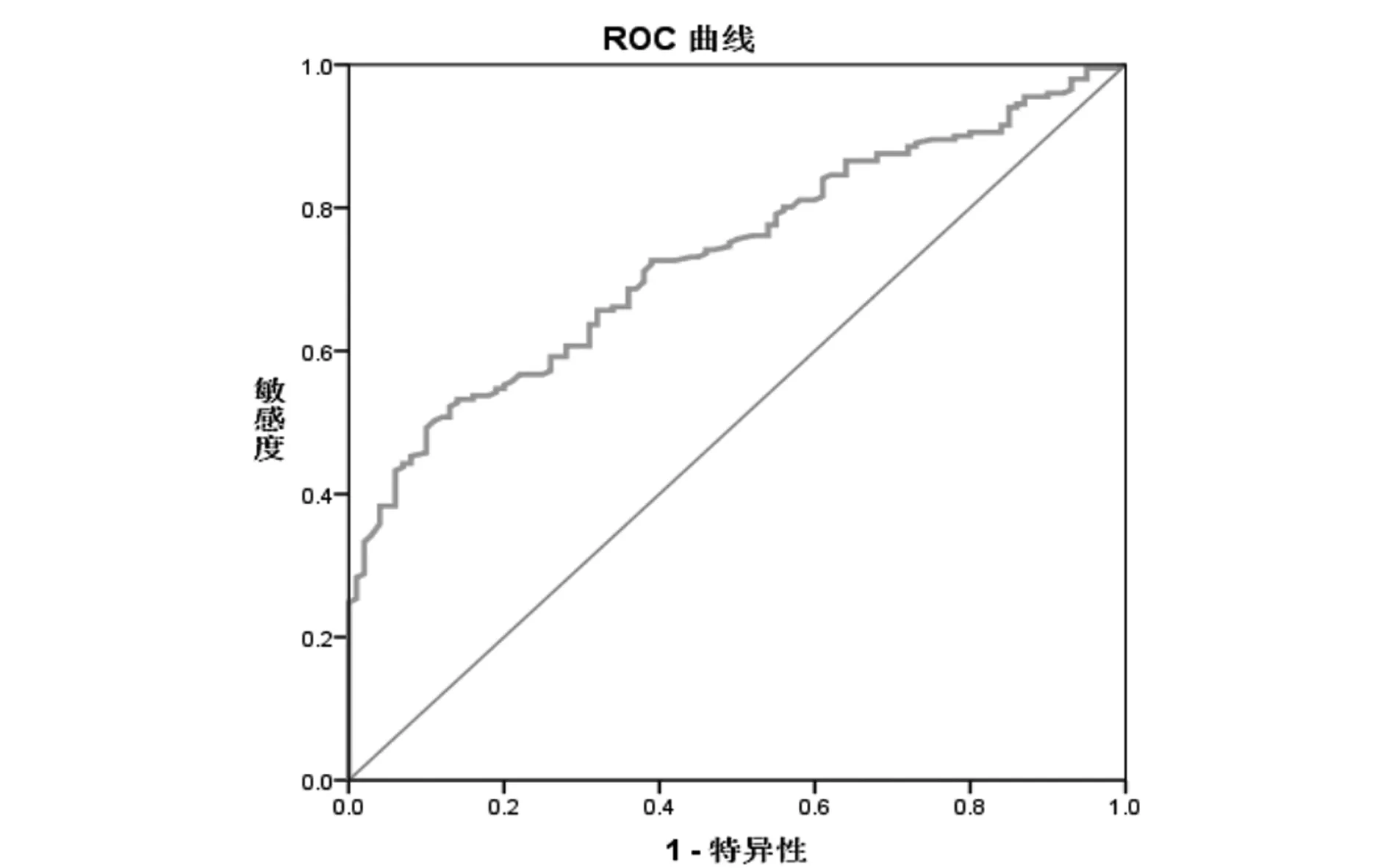
图4 ROC曲线分析LYM对HSP的诊断价值
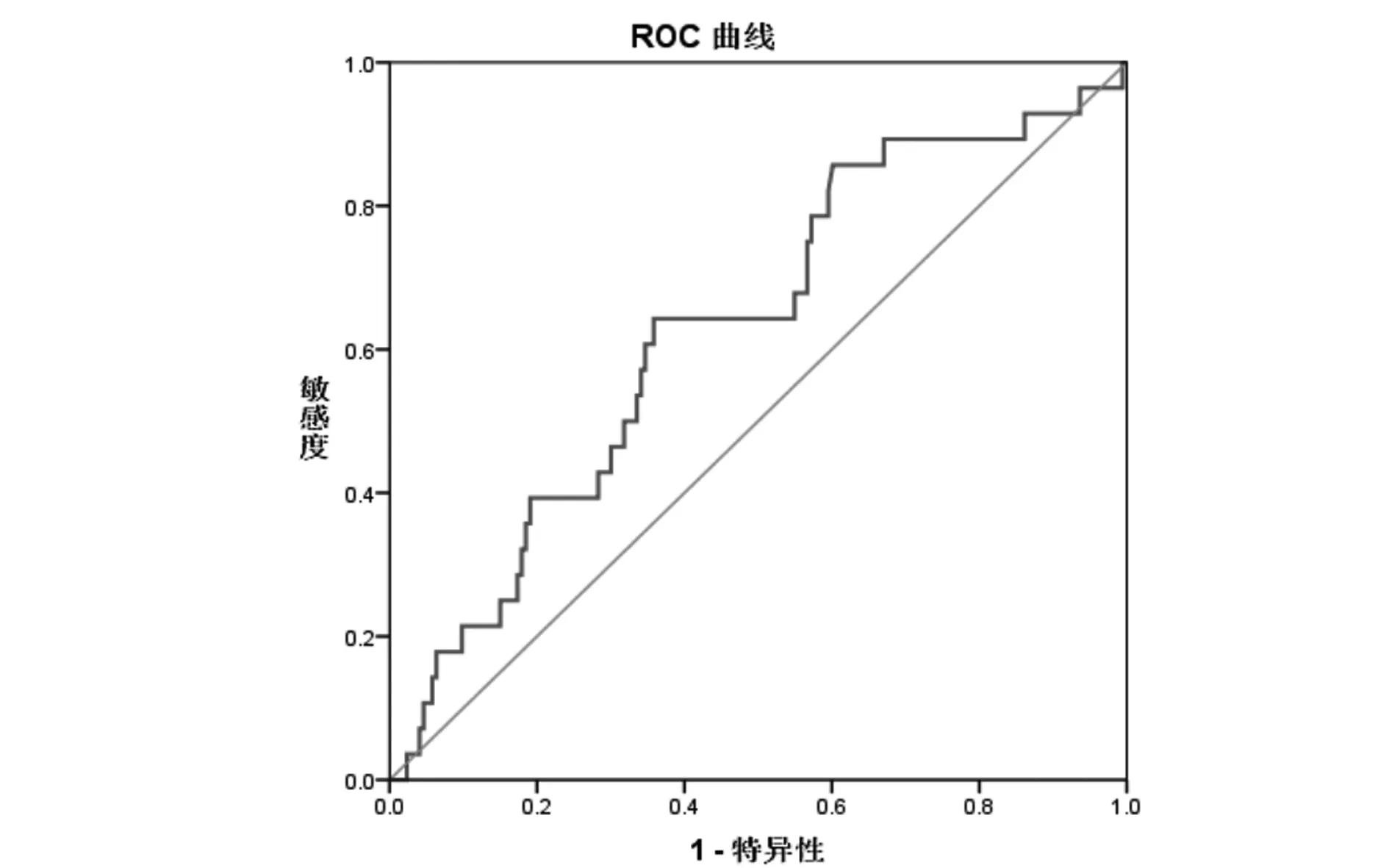
图5 ROC曲线分析PLR对HSP消化道出血的预测价值
3 讨论
近年来有研究表明血管内皮损伤和PLT的活化是HSP发病中的重要环节[4],更有研究提示PLT的活化可能与HSP患儿消化道出血相关[5]。本文在此基础之上进一步探讨血小板参数对HSP及其消化道出血的临床诊断和预测价值。PLT可用来观测其自身的产生和衰亡,PLT增多是影响儿童的各种血液性、感染性和炎性疾病的一个特征性指标。吴佳理等人从血液流变学角度出发,表明HSP患儿的PLT显著升高,与本次研究结果[6]一致。血小板增多原因考虑为:①变态反应引起的管壁通透性增加,外渗使得浓度升高,血流速度变缓,高黏滞状态时免疫复合物更易沉积,进一步损伤了血管内皮,使PLT黏附和自身聚集的机会增多;②炎性反应损伤血管内皮,损伤的血管内皮使促凝作用增强,刺激PLT活化因子的释放,并进一步促进了PLT的活化和黏附。
MPV用来观测PLT体积的大小,新生的PLT内活性物质较多,所以体积相对较大,可以根据体积的变化间接体现PLT的产生情况,因此PLT的大小与其功能、代谢及活力直接相关。国外有研究显示,HSP患儿MPV较健康儿童降低[7],更有报道表明低水平MPV可能与HSP的消化道出血有关[8]。原因考虑为:功能和活力良好的PLT参与了各种炎性反应过程,但同时炎性反应消耗了大体积的功能较好的PLT,从而使MPV降低。在本次研究中PLT与MPV间存在负向的中度相关关系,可支持上述考虑。但本次调查中MPV在消化道出血组中并未出现显著下降,可能是出血组样本量较少所致,后期可继续收集出血组病例再做进一步的研究。
PDW为PLT体积变异的离散程度,体现PLT大小的散布趋势。本次研究中MPV与PDW间存在正向的强相关关系。HSP患儿PLT升高,结合相关关系,PLT升高,MPV降低,PDW也应降低。本次调查中HSP患儿PDW却较正常组升高,考虑为PLT消耗导致MPV降低,但PLT消耗又刺激了骨髓产生新的体积较大的PLT,进一步使得PLT大小不均,从而使PDW升高。孙越英等人研究结果中,HSP组与健康对照组比较,PLT升高、MPV降低、PDW升高,与上述观点相符[9]。
LYM表明淋巴细胞的产生和凋亡,其数量进一步体现了免疫应答的过程。HSP患儿大多存在免疫功能失调和紊乱[10],国外研究表明免疫效应细胞凋亡的增加可能起到一定作用[11],凋亡的机制尚不清晰,可能与T淋巴细胞功能受抑制和机体免疫应答低下有关。本次研究结果中HSP组LYM较对照组降低,LYM的AUC>0.7,cut-off值为2.79×109/L,当LYM<2.79×109/L时,可以诊断HSP,敏感度49.3%,特异性:90.0%,阳性预测值90.8%,阴性预测值46.9%,表明LYM对HSP有一定的诊断价值。本文研究结果中LYM与PLR间存在强相关关系,而PLT与PLR存在中度的相关关系,结合LYM与PLR、PLT与PLR的散点图可看出LYM与PLR的相关性较PLT与PLR的相关性要强,同时LYM的AUC>PLT,表明LYM较PLT对HSP更有诊断意义,可以进一步支持相关性的结果。
HSP本质上是免疫介导的血管炎性疾病,PLT是炎性疾病的一个特征性指标,LYM可反映免疫应答过程,PLR作为可以同时反映机体免疫和炎性反应状态的一种容易获得的实验室指标,在HSP的诊断中有一定的价值。本次研究中HSP组、消化道出血组PLR均显著升高,PLR的AUC>LYM,表明PLR对HSP的诊断准确度较LYM要高,PLR是较LYM更好的诊断HSP的指标,其cut-off值为104.87,当PLR>104.87时,可以诊断HSP,敏感度58.7%,特异性88.0%,阳性预测值90.8%,阴性预测值51.5%。本次研究中PLR对HSP消化道出血也具有一定预测价值,与Gayret OB等人的研究相似[12],其cut-off值为122.30,当PLR>122.30时,HSP患儿可能出现消化道出血,敏感度64.3%,特异性64.2%,阳性预测值22.5%,阴性预测值91.7%。
综上所述,PLR作为综合PLT和LYM双重特点的指标,可以用于临床上诊断HSP,同时为临床上能够早期预测HSP消化道出血提供一定的参考作用。本文主要局限在于回顾性研究,患者数量有限,因此还需要后续收集更多的病例。

