64层多排螺旋CT三期增强扫描对术前胃癌淋巴结转移的诊断价值
王群拴,赵向乾
胃癌是临床常见消化道恶性肿瘤之一,且发病率逐年增高[1]。目前,手术治疗仍是治疗该病的唯一手段,而根治性手术是否能够彻底清除有转移淋巴结影响患者预后[2]。盲目行扩大淋巴结清扫术,会使无转移的淋巴结过度治疗,由此破坏了淋巴结系统屏障,引起机体对肿瘤免疫力下降,影响手术效果,甚至增加手术相关病死率及并发症[3-5]。因此,术前准确判断淋巴结转移、分布情况有重要意义。64层多排螺旋CT(MSCT)具有无创、分辨率高、扫描迅速等优势,对胃癌术前诊断有重要作用[6]。然而,目前报道多集中在胃癌术前分期,关于MSCT在诊断胃癌淋巴结转移的研究较少见。本研究回顾性分析75例胃癌患者临床资料,旨在探讨64层MSCT对术前胃癌淋巴结转移的诊断价值。
1 资料与方法
1.1临床资料 回顾性分析2014年6月—2017年12月铜川市人民医院收治的胃癌75例。①纳入标准:均经胃镜及病理组织学检查证实为胃癌,并拟行手术治疗;术前均接受MSCT平扫及增强扫描;检查前未接受过放化疗或手术治疗;影像学资料及病理资料完整。②排除标准:有青光眼、前列腺肥大等低张药物禁忌证;对碘造影剂过敏者;胃癌晚期无法进行手术治疗者。男59例,女16例,年龄34~81(58.94±9.17)岁。
1.2检查方法 检查前禁食、水12 h,CT扫描前15 min肌内注射山莨菪碱20 mg,口服温水800~1000 ml(充盈胃腔),小口慢饮,并轻拍后背、打嗝以排出胃内气体。采用德国SIEMENS Somatm Definition 64排双源多层面CT机,患者取仰卧位,先行CT平扫,然后采用高压注射器经肘静脉以3.0 ml/s速率注射碘海醇(270 mg /100 ml),注射剂量为1.5 ml/kg。分别于造影剂注射后25 s(动脉期)、60~70 s(静脉期)、3~4 min(平衡期)进行扫描,采集图像。扫描范围由膈顶到脐平面,必要时包括盆腔。扫描参数:层厚5 mm,螺距1.625 mm,电压120 kV,电流200~260 mAs。
1.3图像处理 将扫描图像上传至配套Syngo MultiModality Workplace工作站,进行多平面重建(MPR),测量目标淋巴结的短径、长径、平扫期CT值及增强扫描期CT值,并观察记录淋巴结形态。由放射科3位高年资医师在对胃镜、病理组织检查及手术结果不知情的情况下双盲法阅片,意见不一时经讨论达成一致。
1.4MSCT图像诊断淋巴结转移的标准 参照2010年国际抗癌联盟(UICC)/美国癌症联合委员会AJCC)发布胃癌TNM分期系统[7]标准:Nx:区域淋巴结无法评估;N0:无淋巴结转移;N1:1~2个区域淋巴结转移;N2:3~6个区域淋巴结转移;N3:≥7个区域淋巴结转移。淋巴结转移判断标准:胃周淋巴结短径≥5 mm,短径/长径≥0.7,且平扫CT值≥25 HU或增强扫描静脉期≥75 HU(呈轻中度强化);或虽不满足上述条件但存在多个淋巴结融合呈实质块。
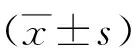
2 结果
2.1手术结果 75例中病变部位:贲门23例,胃体14例,胃窦38例;分化程度:高分化17例,中分化26例,低分化32例。
2.2淋巴结转移情况 本组共切除922枚淋巴结,与病理一一对应淋巴结143枚,其中转移淋巴结64枚,非转移淋巴结79枚。见表1。

表1 75例胃癌各组淋巴结转移情况(个)
2.3MSCT检查结果 CT表现为胃壁呈不均匀增厚;平扫期:63例呈低密度,12例呈等低密度,增厚胃壁明显强化。MSCT对胃癌N分期诊断总准确度为73.33%(55/75)。见表2。层MSCT对胃癌N0、N1、N3分期诊断与术后病理结果有较好一致性(Kappa值为0.671、0.453、0.592),但对N2分期诊断一致性较差(Kappa值为0.395)。见表3。
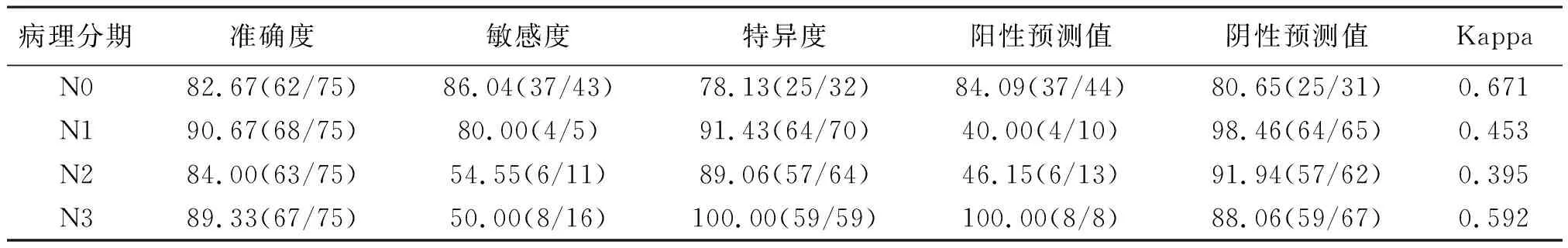
表3 75例术前64层多排螺旋CT对胃癌病理分期的诊断能力(%)
2.4胃癌转移淋巴结与非转移淋巴结MSCT参数比较 转移淋巴结短径、长径与非转移淋巴结比较差异无统计学意义(P>0.05);转移淋巴结强化程度高于非转移淋巴结(P<0.05)。见表4。
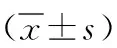
表4 胃癌转移淋巴结与非转移淋巴结64层多排螺旋CT对参数比较
注:强化程度为目标淋巴结门静脉期CT值与平扫期CT值之差
2.5ROC曲线分析 对MSCT各参数诊断胃癌淋巴结转移进行ROC曲线分析结果显示,强化程度的曲线下面积最大,以强化程度=36.25 HU为阈值,评估胃癌淋巴结是否存在转移的敏感度、特异度分别为76.13%、81.89%。见表5。

表5 采用64层多排螺旋CT参数诊断75例胃癌淋巴结转移情况的ROC曲线分析结果
注:强化程度为目标淋巴结门静脉期CT值与平扫期CT值之差
3 典型病例
【例1】 女,70岁,胃底贲门癌,N1期;MSCT平扫显示,癌灶邻近胃小弯侧类圆形增大淋巴结一枚,短径1.2 cm,平扫CT值为28.4 HU,呈明显强化;增强扫描显示,门脉期CT值为76.8 HU,强化程度为48.4 HU,经病理证实为转移淋巴结。见图1。
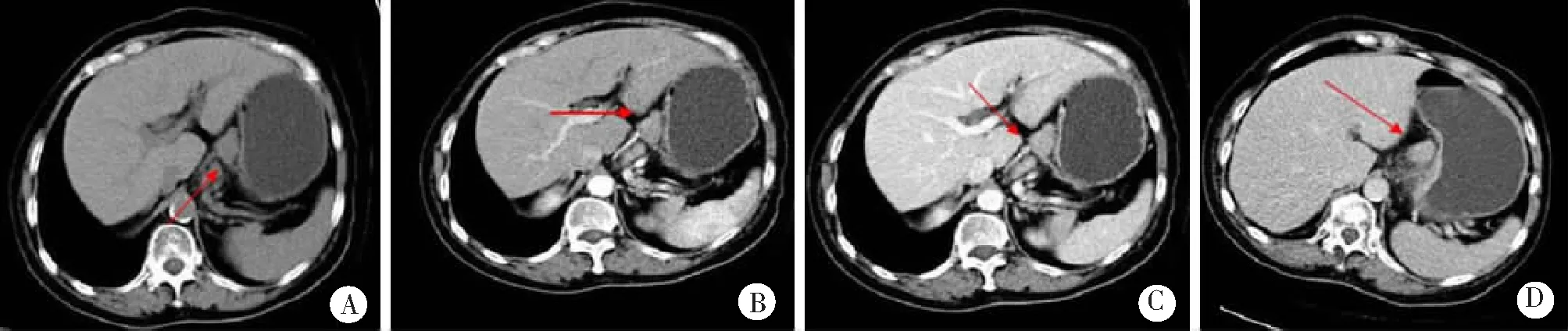
图1 胃底贲门癌64层多排螺旋CT影像学表现
【例2】 男,58岁,胃窦癌,累及胃小弯,N3期;MSCT平扫显示,胃窦部胃壁呈不规则增厚,胃窦腔狭窄,呈显著不规则强化,癌灶邻近及下腔静脉周围可见淋巴结影;平扫CT值为23.1 HU,呈明显强化;增强扫描,门静脉CT值为59.8 HU,强化程度为36.7 HU,经病理证实为转移淋巴结。见图2。
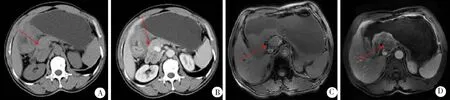
图2 胃窦癌64层多排螺旋CT影像学表现
4 讨论
随着影像技术发展,MSCT在胃癌淋巴结诊断及分期方面应用逐渐广泛,然而仍缺乏统一诊断标准[8-9]。多数研究采用D'Elia等[10]总结的MSCT对淋巴结转移的诊断标准,即以胃周淋巴结短径>6 mm和胃周外淋巴结短径>8 mm判断为转移淋巴结,准确率为71.1%~81.4%。但临床实践发现,部分短径较小的淋巴结也出现了转移,为此,有学者提出应按胃癌分期情况采用对应的诊断标准,早期胃癌以8 mm为诊断临界值,诊断准确率为93.3%~100.0%,进展期胃癌以5 mm为诊断临界值,其诊断准确率可达46.8%,高于以8 mm为诊断标准[11]。另有研究显示,分别以平扫CT值>25 HU、增强扫描静脉期CT值>75 HU、胃淋巴结短径/长径>0.7作为标准,对转移淋巴结诊断的敏感性依次为82.8%、81.4%、80.6%[12]。众多研究证实,当肿瘤出现淋巴结转移时,淋巴结大小、分布、形态、密度及与周围结构关系等特征均会发生变化[13-14]。
本研究结果显示,与术后病理对照,采用综合诊断标准评估胃癌淋巴结转移情况,诊断准确度较高,对N分期诊断总准确率为73.33%,高于既往报道结果[15],敏感度依次为86.04%、80.00%、54.55%、50.00%,且N0、N1、N3术前分期诊断与术后病理结果有较好一致性,而N2术前分期诊断与病理结果一致性较差,这可能是因为胃周炎性增生的淋巴结特征与转移淋巴结类似,难以被单纯CT鉴别[16]。本研究结果显示,转移淋巴结与非转移淋巴结短径、长径比较差异无统计学意义,提示单纯以大小为淋巴结转移诊断标准可能存在一定局限性。除大小外,淋巴结密度、强化程度亦是MSCT诊断淋巴结转移的重要指标。本研究中,转移淋巴结强化程度高于非转移淋巴结。提示淋巴结生长具有特定途径,当发生转移,其性质与肿瘤类似,呈显著强化,血供丰富;而未出现转移淋巴结强化程度相对较弱[15]。
综上所述,MSCT增强扫描对术前诊断胃癌N分期准确度较高,能够为手术方案制定提供重要指导,对评估淋巴结转移情况有较高应用价值。CT对各组淋巴结的诊断准确度与脏器解剖结构等多种因素有关,本研究未对各组淋巴结转移诊断情况进行分析,有待进一步探讨。

