急诊发热患者早期血流感染病原学特点及耐药性分析
何彩珍,柳楠楠,殷潇娴,王玉月
(苏州大学附属第三医院检验科,江苏常州 213003)
发热是急诊室最常见临床症状,也是许多疾病共同的临床表现。发热的首位病因是感染,血流感染患者的病情通常较为严重,病情急、病死率高。血培养是确定血流感染的金标准,对可疑败血症、菌血症患者及时进行血培养,能够为临床重度感染患者合理使用抗菌药物提供及时、有效的依据,从而避免经验用药,减少并发症和院内感染,对提高疾病的治愈率具有重要的意义。本文对本院2016年6月至2017年7月1 763例患者急诊血培养结果进行回顾性分析。现报道如下。
1 资料与方法
1.1标本来源 2016年6月至2017年7月采集本院急诊室就诊体温>38 ℃或低温3 d的患者血培养标本共1 763份。患者年龄15~100岁。
1.2仪器与试剂 Bactec FX-400血培养仪、PhoenixTM-100全自动细菌鉴定药敏系统、含树脂需氧瓶、含溶血素厌氧瓶均购自美国BD公司。其他仪器还包括Microflex LT基质辅助激光解吸电离飞行时间质谱仪、真菌API20CAUX鉴定板条、厌氧菌API20A鉴定板条。
1.3方法
1.3.1标本采集 采用双侧双瓶采集血液,从患者左右两侧静脉各采血约20 mL,分别注入含树脂需氧瓶和含溶血素厌氧瓶各1套,每瓶8~10 mL,立即送至检验科,放入血培养仪。采用Bactec FX-400全自动血培养仪连续监测培养,当有阳性报警(简称报阳)时,记录报阳时间,涂片革兰染色,立即把涂片染色结果危急值报给临床科室,同时转种血平板、麦康凯平板和巧克力平板,放入35 ℃、6%CO2培养箱培养18~24 h。如果仅为厌氧瓶报警,加做厌氧培养。未报警血培养5 d后仍显示为阴性,报告无细菌生长。
1.3.2病原菌鉴定 采用Microflex LT基质辅助激光解吸电离飞行时间质谱仪和PhoenixTM-100全自动微生物鉴定及药敏分析系统进行细菌培养鉴定和药敏分析。
1.4统计学处理 采用WHONET5.6统计软件进行耐药性分析,计数资料以率或例数表示,组间比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结 果
2.1血培养病原菌分布及构成 共采集了1 763份血培养标本,检出阳性369株,检出率为20.93%。剔除双侧双瓶重复株后阳性菌株为206株。排列前5位的细菌依次为大肠埃希菌、凝固酶阴性葡萄球菌、肺炎克雷伯菌、链球菌、金黄色葡萄球菌。革兰阳性球菌78株,占37.86%;革兰阴性杆菌123株,占59.71%;真菌2株,占0.98%;厌氧菌3株,占1.45%。见表1。
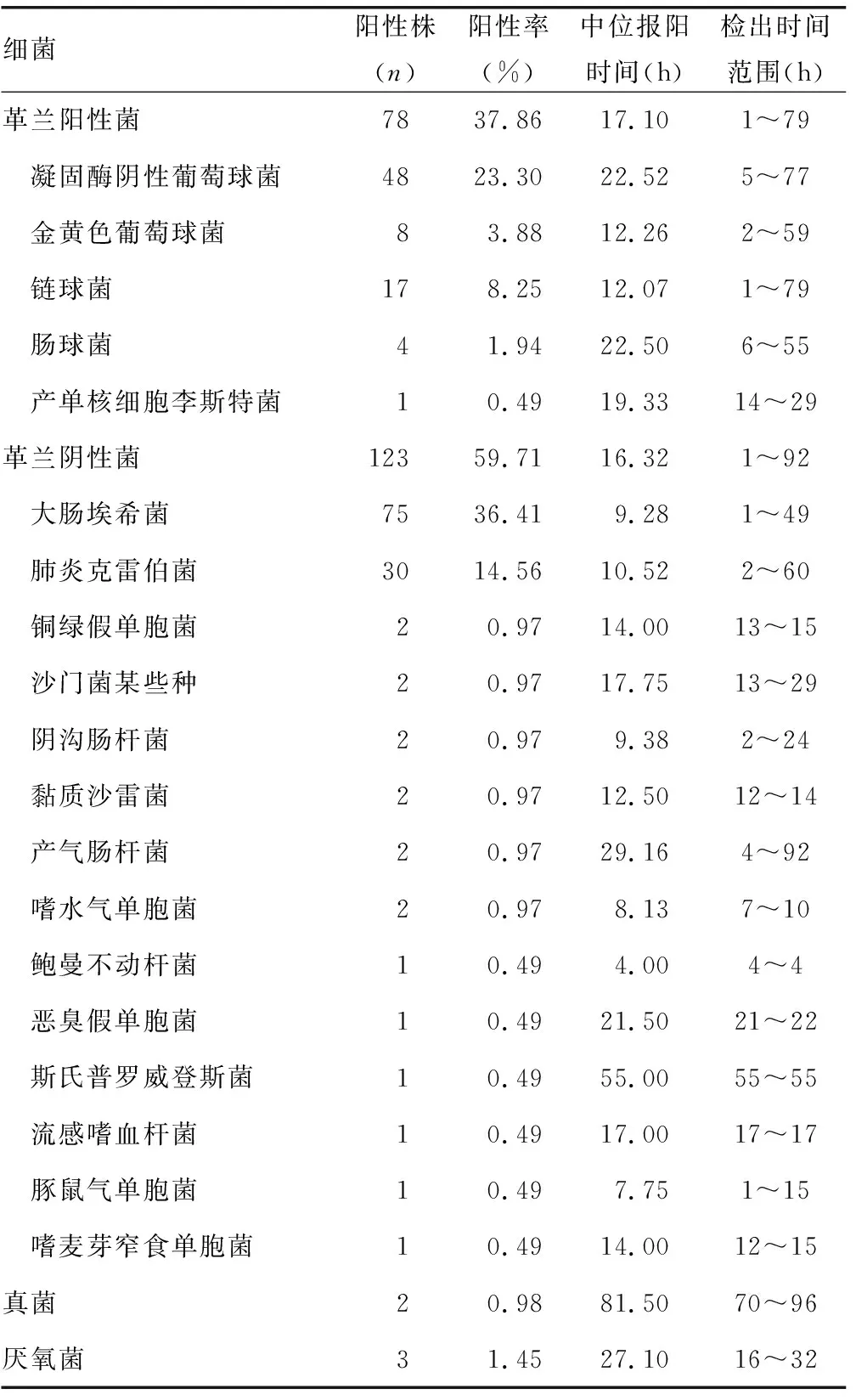
表1 血培养病原菌分布、构成和报阳时间
2.2血培养报阳时间 80%的血培养仪器报阳时间<24 h,其中革兰阳性菌中位报阳时间为17.10 h,革兰阴性菌为16.32 h,甚至有1例大肠埃希菌和1例阴沟肠杆菌仅1 h就报阳,1例金黄色葡萄球菌、3例肺炎克雷伯菌和6例大肠埃希菌2 h报阳,5例链球菌3 h报阳。涂片革兰染色,立即以危急值报告临床。见表1。
2.3革兰阴性菌和葡萄球菌耐药率及同期病房血培养耐药率比较 大肠埃希菌对氨苄西林、哌拉西林、头孢呋辛、头孢曲松等抗菌药物耐药率较高,部分可达100.0%,而对亚胺培南、阿莫西林/克拉维酸、哌拉西林/他唑巴坦等较敏感;未检出对万古霉素、利奈唑胺、替考拉宁、奎奴普丁/达福普汀耐药的葡萄球菌。急诊送检早期血培养阳性菌耐药率大部分低于同期病房。见表2、3。
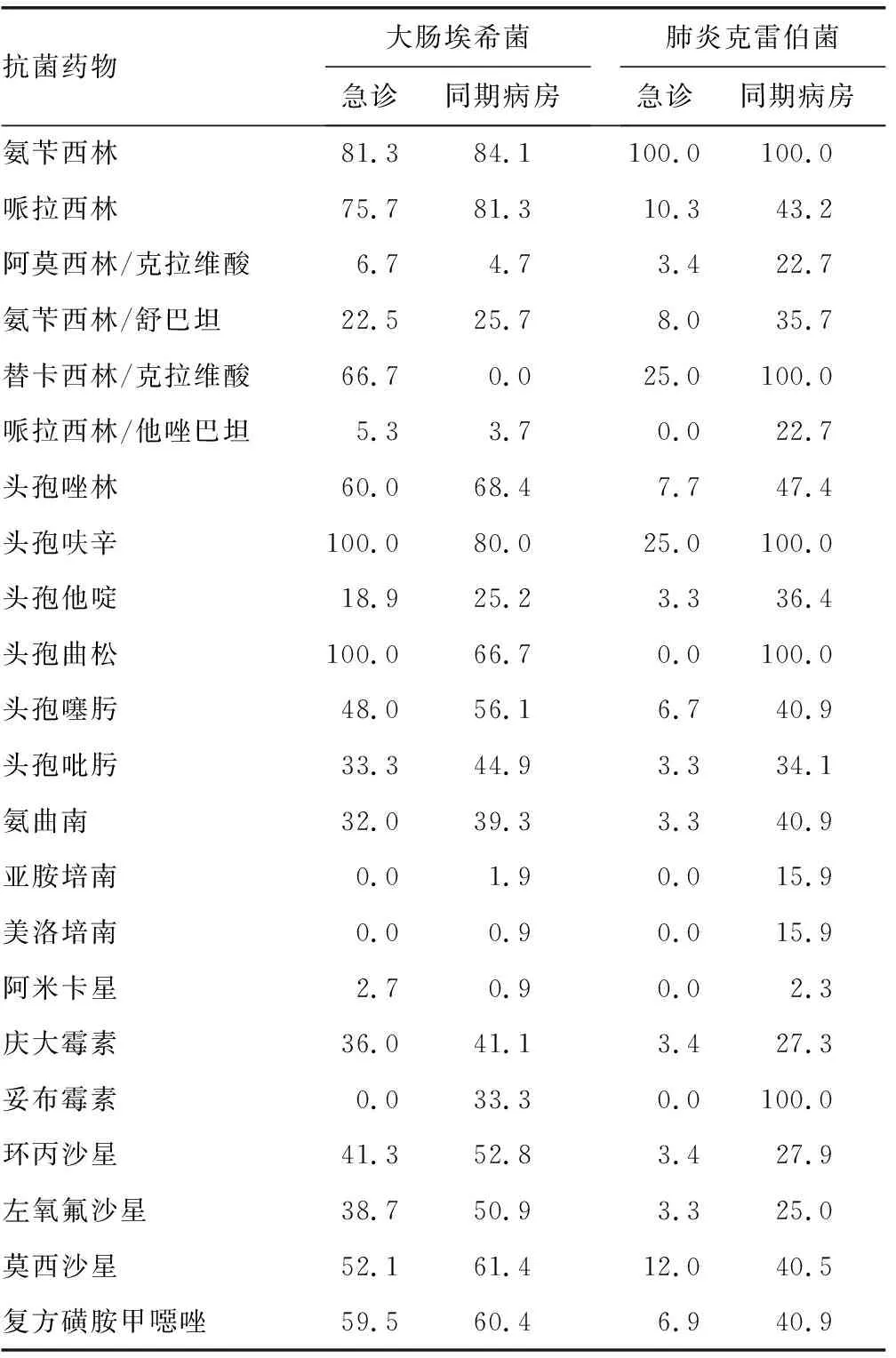
表2 革兰阴性菌急诊及同期病房血培养耐药率比较(%)
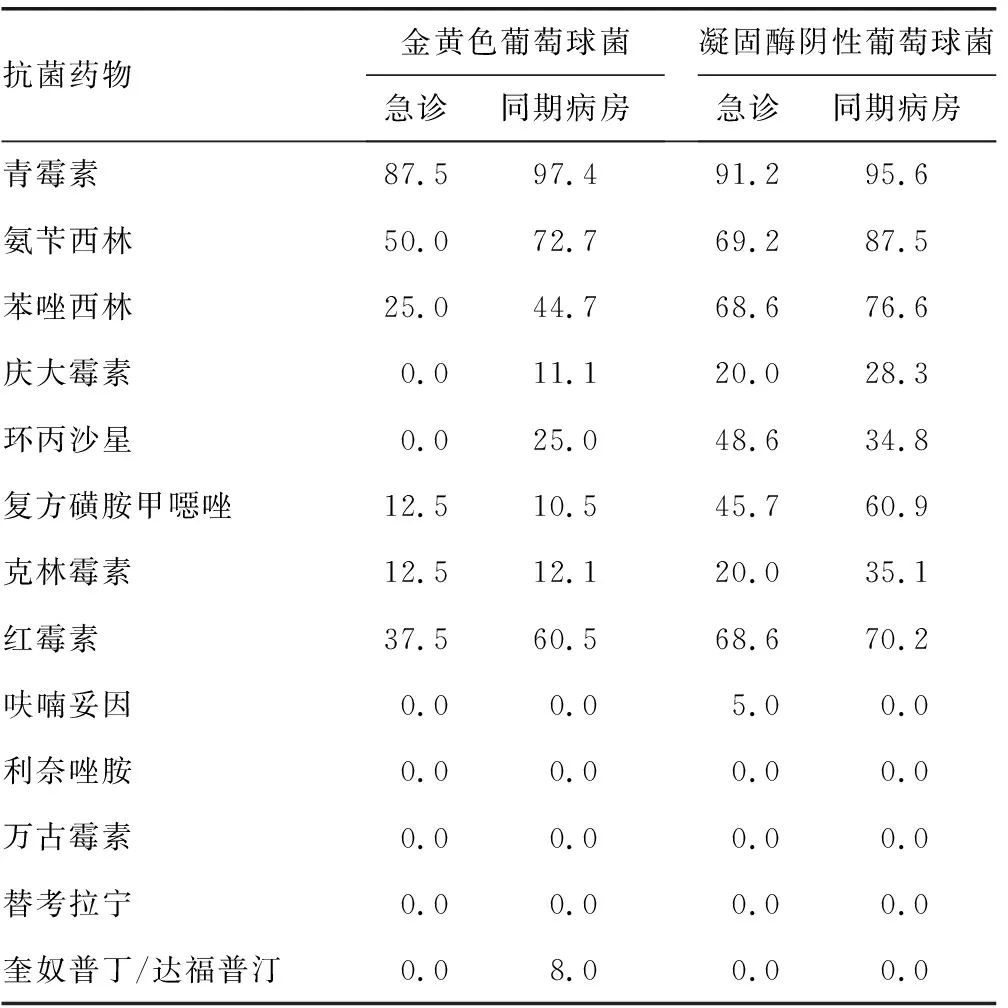
表3 葡萄球菌急诊及同期病房血培养耐药率比较(%)
3 讨 论
细菌侵入血液循环后,迅速繁殖,能引起机体出现全身中毒症状,如不及时治疗,病死率极高。本院急诊室就诊患者超过38 ℃就需要进行血培养,增加了血培养的阳性率。2016年6月到2017年7月共送出1 763份血培养标本,培养阳性369株,检出率为20.93%。国内相关报道显示,血培养阳性率大多在10%左右[1-4]。本研究中检出最多的细菌为革兰阴性杆菌(59.71%),以大肠埃希菌为最高,占36.41%,其次为肺炎克雷伯菌,占14.56%,铜绿假单胞菌只占0.97%,鲍曼不动杆菌仅为0.49%。革兰阳性球菌占37.86%,以凝固酶阴性葡萄球菌为多,占23.30%。凝固酶阴性葡萄球菌正常寄生于人体皮肤、黏膜表面,属于条件致病菌,长期以来,被认为是血培养的污染菌,双侧双瓶在排除污染菌上有着优势,通常双侧都长可判定为病原菌,如仅有一个瓶生长,需及时与临床医师联系,并结合患者的临床表现、症状和其他辅助检查,以排除污染菌的可能性。1 763份血培养标本,检出2株真菌,占0.98%,其中白色念珠菌报阳时间为70 h,新生隐球菌为90~96 h,培养时间较长,容易漏检,因此血液感染中真菌感染不可忽视。同时检出厌氧菌3例,如涂片发现细菌但仅厌氧瓶报警,需加做厌氧培养,以免漏检。
细菌往往在寒战或发热前1 h入血,超过发热峰值后,病原菌的检出率会随之降低,因此采血时间建议在发热初期或高峰时[5]。从表1可看出,引起血液感染的革兰阳性菌中位报阳时间为17.10 h,革兰阴性菌为16.32 h,其中1例大肠埃希菌、1例阴沟肠杆菌仅1 h就报阳,1例金黄色葡萄球菌、3例肺炎克雷伯菌、6例大肠埃希菌2 h报阳,5例链球菌3 h报阳。立即涂片革兰染色,将危急值报于临床。同时在下午4:00左右,将早上转种的血平板进行质谱检测,马上能鉴定出细菌,紧接着上BD鉴定板,第二天早上发出药敏报告,可比以往提前1 d报给临床细菌及药敏结果。所以对于血培养阳性标本,应强调早期涂片染色镜检的重要性,这对于及早指导临床用药,减轻患者痛苦甚至挽救患者生命具有重要的意义[6]。
在分离的56株葡萄球菌中,共检出耐甲氧西林葡萄球菌(MRSA)43株,占76.79%,比例较高。耐MRSA的易感人群为年老体弱及免疫力低下者,这些菌株携带meca基因,能编码青霉素结合蛋白PBP2,对其他抗菌药物均表现不同程度耐药。本研究发现,金黄色葡萄球菌对青霉素、氨苄西林耐药率较高,青霉素达87.5%,氨苄西林为50.0%。凝固酶阴性葡萄球菌对复方磺胺甲噁唑耐药率为45.7%、红霉素为68.6%。红霉素往往诱导克林霉素耐药,56株葡萄球菌D试验阳性株达16株,占检出葡萄球菌的28.57%。葡萄球菌对万古霉素、利奈唑胺、替考拉宁、奎奴普丁/达福普汀未见耐药株,而同期病房金黄色葡萄球菌对奎奴普丁/达福普汀耐药率为8.0%。革兰阴性菌耐药率较低,由低到高依次为亚胺培南、美洛培南、妥布霉素、阿米卡星、哌拉西林/他唑巴坦、阿莫西林/克拉维酸,对其余抗菌药则表现出较高的耐药性,对哌拉西林耐药率达75.7%,替卡西林/克拉维酸为66.7%。大肠埃希菌耐药率比肺炎克雷伯菌高,产超广谱β内酰胺酶(ESBLs)的大肠埃希菌38株,检出率为60.67%,肺炎克雷伯菌只检出2例产ESBLs株,对大多数抗菌药物表现出敏感,二者未发现亚胺培南耐药株,而同期病房血培养碳青霉烯类耐药在两种菌中均有检出,大肠埃希菌对亚胺培南耐药率为1.9%,肺炎克雷伯菌对亚胺培南耐药率达15.9%。因广谱抗菌药物在病房长期使用,导致耐药菌株逐渐增加。2例铜绿假单胞菌也表现出对多数药物敏感。这些菌耐药比例大部分低于同一时期病房血培养分离的菌株,分析其原因,可能是引起血液感染的菌株大多来源于患者自己体内的正常菌群,通常在免疫力低下时侵入血流引发的感染。
对于近期有呼吸道、消化道、尿路感染、烧伤、器械操作史,以及各种局灶性感染经抗菌治疗而未能获有效控制者,均应高度怀疑有败血症可能。血培养是败血症诊断和病情监测的重要手段,它能迅速提供感染病原菌及其抗菌药物耐药率,是临床了解病原菌变迁和耐药变化规律的重要手段,这有助于减少或延缓耐药菌株的产生,也是准确治疗败血症的关键步骤之一[7-10]。因此,对发热患者早期进行血液培养,合理、规范地使用抗菌药物,减少细菌耐药,减少菌血症和败血症的发生,降低病死率具有重要的意义[11-14]。
同时规范化的血培养标本采集能提高培养结果的准确性,降低污染率,在临床诊疗中也有着重要意义。美国临床和实验室标准化协会(CLSI)推荐对于不明原因发热、败血症、肺炎等患者24 h内不同部位采集2~3套血培养标本。2010年CLSI的血培养操作指南建议为了提高血流感染的检出率,需要送检多次血培养标本[15]。但是,由于血培养配套培养瓶价格昂贵,将为患者带来较大的经济负担,这一矛盾将无法避免。

