内镜黏膜下剥离术治疗82例早期胃癌患者的疗效及可行性研究
河南省许昌市立医院(467000)杨喜洋
EGC在临床上指的是病灶在黏膜或黏膜下层,且与病灶大小、淋巴结是否转移无关的胃癌。目前,临床上多采用淋巴结清扫术和胃癌根治术治疗EGC,但因手术创伤较大,术后恢复较慢,预后不佳,而逐渐被内镜手术替代。本研究以EGC患者为试验对象,通过比较EGC患者采用ESD与EMR治疗的疗效差异,探讨适合在临床上应用的有效治疗方案。
1 资料与方法
1.1 一般资料 研究选取2016年11月~2018年3月接收的82例EGC患者为观察对象,随机将其分为参照组与研究组,每组41例。参照组:男25例,女16例;年龄56~73(65.4±5.3)岁;研究组:男27例,女14例;年龄56~75(65.7±5.2)岁。两组患者的临床资料比较差异无统计学意义(P>0.05)。
1.2 方法 两组术前均进行血常规、心电图、肝肾功能、胸部X线片、腹部CT等检查,明确病变范围、浸润深度、是否存在淋巴结转移等情况,同时禁食8~10h。研究组采用ESD治疗,采取全身麻醉,使用ERBE氩气刀凝固氩离子,在病灶边缘5mm处行电凝标记,每个标记点间距为2mm,用0.9%的生理盐水和肾上腺素黏膜下注射,每个标记点处的注射液量为3ml左右,黏膜隆起后进行肌层分离,沿病灶边缘标记点用IT刀切开病变周围黏膜,再将全部黏膜下层切开,将病灶充分暴露后,使用IT刀剥离病灶下方的黏膜下层,切除病灶,将病灶标本送检,对切口创面进行常规止血和手术缝合。术后禁饮禁食1天,给予患者补液、质子泵抑制剂和黏膜保护剂等对症治疗。对于术中出血量较多,创面较大的患者,可进行肠胃减压、并延长禁饮禁食时间。参照组采用EMR治疗,手术麻醉后,利用内镜在病灶基底部注射适量的生理盐水,在病灶隆起后进行电凝切除,观察手术创面有无活动性出血,并将病灶标本进行病理送检,术后治疗内容同研究组。
1.3 观察指标 研究将两组患者的一次性完整切除率、治愈性切除率、可能治愈性切除率、非治愈性切除率、复发率及术后并发症发生率作为临床观察指标,以此评定患者的临床疗效。
1.4 统计学处理 采用统计学软件SPSS22.0分析所有研究数据,计数与计量资料用例数(%)及(±s)表示,组间差异用x2和t检验,P<0.05为比较差异有统计学意义。
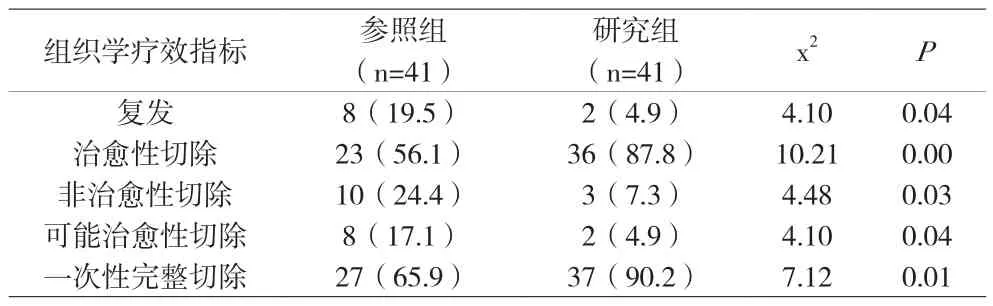
附表 两组患者的病理组织学疗效对比(n,%)
2 结果
2.1 两组患者的病理组织学疗效比较 研究组的一次性完整切除率、治愈性切除率明显高于参照组,但其复发率、非治愈性切除率与可能治愈性切除率都明显低于参照组,组间比较差异有统计学意义(P<0.05),如附表。
2.2 两组患者术后并发症发生率比较 研究组的并发症发生率2.4%(1/41)明显低于参照组17.1%(7/41),组间比较差异明显,有统计学意义(P<0.05)。
3 讨论
胃癌作为常见的肠胃系统恶性肿瘤疾病,近年来的发病率逐渐呈现出持续上升的趋势,由于不及时采取治疗控制病情发展,会导致患者的病情继续恶化,甚至导致患者死亡。因此,选择安全、合理的治疗手段,成了临床治疗的主要研究问题。
本研究通过给予EGC患者不同的手术治疗,结果显示,研究组一次性完整切除率、治愈性切除率明显高于参照组,但其可能性切除率、非治愈性切除率、复发率与并发症发生率明显少于参照组,表明EGC患者采用ESD治疗,可有效切除病灶,减少了肿瘤病灶残留,能降低患者术后肿瘤复发的几率[1]。此外,ESD治疗前均进行禁食,穿孔经金属夹夹闭后,腹膜炎较轻,术后经禁饮禁食、采用抗生素等药物治疗,能有效预防术后感染、出血等并发症[2]。因此,ESD治疗EGC的疗效明显优于采用EMR治疗的临床效果。
综上所述,EGC患者采用ESD治疗,手术创伤较小,能完整切除病灶,减少肿瘤复发和出血、穿孔等并发症发生率。

