经腹联合经会阴超声在凶险型前置胎盘合并胎盘植入诊断中的应用分析
王 欣 刘爱玲
(1 山东大学齐鲁医院(青岛)健康管理中心超声科,山东 青岛 266035;2 山东省青岛市即墨区南泉卫生院,山东 青岛 266231)
凶险型前置胎盘是指具有剖宫产史的产妇再次妊娠时胎盘附着于原子宫切口处,与普通型前置胎盘相比,危害性更大,易造成子宫切除困难、感染、凝血功能异常、早产等并发症,是一种常见的妊娠期并发症,可合并胎盘植入,若未进行有效处理,则会严重威胁到母婴生命安全[1-2]。目前临床上常采用超声检查对早期凶险型前置胎盘合并胎盘植入进行诊断,并给予对症处理来改善母婴结局[3]。本研究以我院2014年11月至2017年11月50例疑似凶险型前置胎盘合并胎盘植入患者为研究对象,探讨经腹联合经会阴超声在凶险型前置胎盘合并胎盘植入诊断中的应用价值,报道如下。
1 资料与方法
1.1 一般资料:以我院2014年11月至2017年11月50例疑似凶险型前置胎盘合并胎盘植入患者为研究对象,所有患者均有剖宫产史,影像学检查此次妊娠胎盘附着于原子宫切口处,单胎妊娠,患者知情同意,自愿参与本次研究,且排除凝血功能障碍、多胎妊娠、胎盘形态异常及其他妊娠合并症者。患者最小年龄23岁,最大年龄40岁,平均年龄(31.52±2.46)岁;孕周29~38周,平均孕周(34.36±2.28)周;剖宫产次数1~3次,平均(1.76±0.36)次;剖宫产距本次妊娠时间1~8年,平均(4.26±1.68)年,中央型前置胎盘26例,边缘型前置胎盘24例。
1.2 方法:所有患者均行经腹及经阴道超声检查,采用GEVoluson E6型及ALOKA-a-10型彩色多普勒超声诊断仪,选取腹部探头及阴道容积探头,探头频率3~5 MHz,患者行腹部超声时先充盈膀胱,患者取仰卧位,在耻骨联合位置采用探头进行横、纵和斜向多方位检查,确定宫颈内口位置后,详细探查胎儿、胎盘、胎盘下缘及宫颈内口间的关系,保存超声图像,对其诊断进行分型处理。患者行阴道超声检查时,先向患者讲解检查的具体方法及注意事项,使患者有充分的心理准备。指导患者取截石位,排空膀胱,充分暴露会阴,将避孕套套住探头并涂以耦合剂后于会阴两侧大阴唇间置入,根据阴道方向通过倾斜和旋转手法进行多切面扫查,观察胎盘下缘及宫颈内口的关系,测量宫颈管长度,掌握宫颈内口区羊水内及胎盘下方是否存在异常血管,保存超声图像,进行分析处理。比较不同方法在凶险型前置胎盘合并胎盘植入针对中的符合率、阳性检出率及诊断效能。
1.3 统计学方法:采用SPSS19.0,计数资料采用率(%)表示,行χ2检验,P<0.05表示差异具有统计学意义。
2 结 果
2.1 不同方法的诊断结果比较:在50例患者中,经手术确诊得出凶险型前置胎盘合并胎盘植入43例,经腹超声诊断符合率为81.40%,经阴道超声诊断符合率为79.07%,联合超声诊断符合率为95.35%,显著高于经腹及经阴道超声单独检测,差异有统计学意义(P<0.05),见表1。
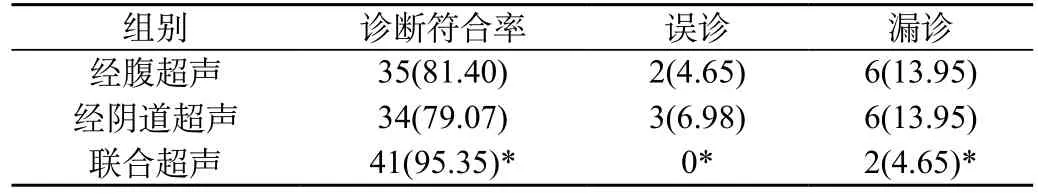
表1 50例患者的诊断结果比较[n(%)]
2.2 不同方法阳性检出率比较:联合超声阳性检出率显著高于经腹及经阴道超声单独检测,差异有统计学意义(P<0.05),见表2。

表2 不同方法阳性检出率比较(n)
2.3 不同方法诊断效能比较:联合超声诊断效能显著高于经腹及经阴道超声单独检测,差异有统计学意义(P<0.05),见表3。
3 讨 论
超声检查是临床上诊断凶险型前置胎盘合并胎盘植入的有效手段,腹部超声操作简单,患者易于接受,但在检查中的切面图像较为模糊,且患者还需充盈膀胱,而膀胱充盈时会压迫子宫下段,影响诊断结果,漏诊、误诊率高[4-6]。经阴道超声无需充盈膀胱,进入阴道后可清晰的显示患者阴道、宫颈及子宫体下段的具体情况,明确胎盘下缘与宫颈内口间的关系,提高诊断准确率[7-8]。与腹部超声比较,具有分辨率高、图像清晰的优点,可有效弥补腹部超声的不足,但却难以清晰地显示子宫体上部情况,具有一定的局限性[9]。而经腹联合经会阴超声可相互弥补彼此的不足,提高诊断准确率。本研究结果表明,在50例患者中,经手术确诊得出凶险型前置胎盘合并胎盘植入43例,联合超声诊断符合率、阳性检出率及诊断效能均显著高于经腹及经阴道超声单独检测,差异有统计学意义(P<0.05)。

表3 不同方法诊断效能比较(%)
综上所述,经腹联合经会阴超声可有效提高凶险型前置胎盘合并胎盘植入诊断效能,减少误诊、漏诊,值得在临床进行推广及应用。

