鞘内药物输注系统植入术适应证和药物选择的进展*
章沿锋 杨旖欣 冯智英
(浙江大学医学院附属第一医院疼痛科,杭州310003)
自1979年Wang等[1]首次将吗啡用于蛛网膜下腔控制疼痛以来,鞘内镇痛用于治疗慢性顽固性疼痛在全世界范围得到了广泛认可。同时有关其研究就没有停止过,但仍无法满足临床的需求。因此,国际神经调节学会组织了一批鞘内镇痛专家回顾了相关文献和调查了各地临床医生后,于2000年召开会议(the polyanalgesic consensus conference, PACC),制定了第一个关于鞘内镇痛管理的专家共识。随着鞘内镇痛药物和管理的进展,该小组分别于2003年、2007年和2012年三次修改和更新专家共识。
自2012年以来,鞘内药物输注系统(intrathecal drug delivery systems, IDDS)已经广泛应用于各种癌性、非癌性难治性疼痛的治疗,有关鞘内药物输注系统研究的重点也偏向于非癌痛的应用和输注参数。随着鞘内药物输注系统临床应用的越来越广泛,其研究更多地着眼于适应证的选择、终末期病人的管理策略、导管尖端水平与局部疼痛一致的重要性等方面。为了跟上临床应用的步伐,弥补2012年PACC专家共识的不足和革新旧的理念,故需要制定新的专家指南以指导和规范其临床应用。因此,2016年PACC专家组再次聚首,回顾分析了2015年11月22日到2017年1月15日相关文献391篇,修改并制定了2016版共识[2],其在提高安全性和有效性的基础上对诸多内容做了补充和修改,如USPSTF证据水平分级和推荐级别的引用,适应证的拓宽,神经病理性痛和伤害性疼痛鞘内药物治疗方案的改良,以及鞘内药物扩散影响因素的分析等。本文主要就其在适应证和药物选择方面的更新做一解读。
一、镇痛方案的改进和鞘内适应证的拓宽
1.镇痛理念的变化
镇痛方案明显优化,鞘内药物镇痛的地位已经发生演变[3,4](见图1、2,注:本文中图表均引自2016版PACC专家共识)。以往认为鞘内镇痛是其他保守治疗无效后的最后补救措施。越来越多的文献证实,相对于全身性使用阿片类药物,鞘内给药更为安全,并发症和死亡率更低,更改治疗方案的可能更小,更经济有效,因此此次专家共识推荐,不能再将其列为大剂量全身使用阿片类药物无效后的补救措施,应作为难治性疼痛的首选治疗方案之一。另外,目前难治性疼痛治疗方案规划上,鞘内镇痛与脊髓等神经电刺激植入术属于同一层次的选择方案,但在二者长期应用方面存在争议。此次专家共识提出,难治性疼痛是指无论什么原因引起的疼痛必须同时满足以下两个条件:①应用临床上恰当的可接受的多种循证医学支持的治疗方法均不能有效减轻疼痛和(或)改善日常功能的目标或其导致了无法忍受的副作用;②对影响疼痛的精神障碍和心理社会因素进行了评估,并进行了适当的优化。有研究表明,脊髓电刺激(spinal cord stimulation,SCS)在使用12个月以后,有8%的病人其疼痛范围超出原SCS覆盖范围,而北美神经调节学会(the North American Neuromodulation Society, NANS)提供的数据表明鞘内治疗的稳定性超过6年。与SCS调整需要重新放置电极、调整电极位置和调整刺激参数相比,鞘内药物输注系统的疗效很大程度取决于导管尖端的位置和所用药物,后者调整更加灵活、可操作性更好。PACC有关鞘内治疗和神经刺激治疗应用先后顺序的推荐见表1。
2.IDDS适应证的拓宽
美国食品药品监督管理局(the Food and Drug Administration, FDA)批准鞘内镇痛用于各种保守治疗均无效的中至重度的躯干和四肢的难治性疼痛[5,6]。与以往的PACC专家共识相比,该版本的IDDS适应证明显拓宽(见表2),侧重点也有所不同。该版本更多地推荐IDDS用于非癌性疼痛(局限性/弥散性/全身性的伤害性或神经病理性疼痛),包括无手术指征的颈部和背部疼痛、腰椎手术失败综合征、复杂性区域疼痛综合症和躯干肢端的难治性疼痛等。这些疾病中,有的病因较为明确、有的无明显器质性病因,但均伴随顽固性疼痛,有效控制慢性疼痛是这些病人就诊的主要目的。当然,IDDS并不能有效控制所有的非癌性难治性疼痛(见表3),其用于控制全身性疼痛的证据尚不够充分,因此此类病人需仔细全面评估,尤其对合并心肺功能不全的病人在鞘内应用阿片类药物需提高警惕。

图1 适用于非癌性或非终末期疼痛的镇痛方案

图2 适用于癌性疼痛的镇痛方案
癌性疼痛是IDDS主要适应证之一,包括直接侵入性抗肿瘤和化疗治疗相关的疼痛,无法耐受全身使用阿片类药物副作用的癌痛病人,后者单独列于适应证最后一行(见表2),就是为了避免鞘内镇痛成为全身性使用阿片类药物失败的补救治疗,这是该版本与以往版本最大的不同之处,也是该版本的一大亮点。2016版PACC指南指出癌痛病人需要特别关注,鞘内药物输注系统的植入、药物的选择和后续的治疗计划很大程度上取决于疾病的阶段和预期寿命。以往PACC专家共识认为IDDS尤其是全植入鞘内泵植入,病人预期寿命最好长于3个月。此次PACC建议,对于预期寿命短于三个月的病人,进一步评估有条件有需求的也可以行IDDS,因为IDDS或者复合其他治疗策略,病人有效控制疼痛后有望延长寿命。同时,本次PACC指南将癌痛病人分为三个类型(见表4),以进行风险分层和维度分析(见图3)。第一类为即将死亡或寿命相对较短的癌痛病人,其主要目的为姑息治疗。鞘内治疗的目的是姑息镇痛和改善生活质量,因此不需要做完整的心理评估与社会支持评估,但他们仍能从有关死亡、临终和慢性疾病的心理咨询中获益。而对于疾病稳定或减缓、复发或进展可能性较高的第二类病人,以及癌症部分缓解或已治愈仅残余慢性疼痛的第三类病人,则需要在全面仔细的评估后制定长期的治疗方案。
所有版本PACC指南均强调在测试阶段或植入之前,明确的诊断、正确的体格检查和完整的心理社会学评估(对于癌症病人可选择性进行)是至关重要的。即使符合表2中所列的疾病,是否可以接受IDDS植入术,还需要接受全面而仔细的评估,这是选择最佳适应证、疼痛治疗成功和可持续发展的基础。
二、鞘内药物选择的建议
FDA批准允许鞘内镇痛的药物仅为吗啡和齐考诺肽,镇痛无效或存在明确的禁忌证时候才考虑单独或者联合使用其他药物。2012版PACC专家共识第一次指出不同的疼痛原因(神经病理性疼痛或伤害性疼痛或混合性疼痛)应选用不同鞘内药物选择方案。2016版PACC指南其中一大亮点是采用了美国预防服务工作组(U.S.preventive services task forc,USPSTF)证据水平分级和推荐级别,鞘内药物选择方案更为细化(见表5~8),同时将伤害性和神经病理性疼痛与疼痛的部位(局限性/弥散性)以及病人的类型(癌症或其他终末期疼痛病人和非癌性疼痛病人)进行了整合,以利于进一步指导临床医生安全有效选择鞘内药物。
另外,选择药物尚需考虑以下因素:诊断和预期生存时间,年龄,鞘内维持治疗计划,既往阿片类药物使用情况,疼痛部位(局限性/弥散性/全身性),疼痛类型(伤害性、神经病理性或混合性),鞘内用药的脂溶性和生化特性,CSF动力学和药代动力学,导管尖端位置,泵以及导管材料特性,鞘内给药的动力系统,慢性疼痛病人的心理状态。在鞘内药物输注系统治疗前应充分了解既往系统性阿片类药物的使用情况,这不仅可以计算已经使用阿片类药物的总量,还可以为鞘内加量提供依据。研究表明全身和鞘内使用吗啡之间存在交叉耐受,即在鞘内治疗前已经大剂量使用阿片类药物的病人,单一鞘内治疗效果不佳的可能性很大,因此,鞘内镇痛早做早受益而且效果更佳,鞘内治疗不应是全身性使用阿片类药物失败的补救治疗。
基于对脑脊液循环与药代动力学关系研究的深入,本次专家共识第一次提出,鞘内导管的位置的重要性。脑脊液(cerebrospinal fluid, CSF)呈振荡式摆动[7],振荡速率平均为4.6 m/s,CSF的振荡幅度在不同部位各不相同,在颈段为9 mm/每循环、胸段为4 mm/每循环而在腰段更慢。研究也表明在不同的脊柱节段和神经根部位CSF的分布量是不同的(见表9),这些使得注入CSF内的药物分布存在浓度梯度,注射相同剂量、体积和浓度的药物在不同的部位产生的效果却不相同。总之,药物在蛛网膜下腔分布受多重因素影响且不是均质分布的,一般仅分布在导管尖端几厘米的范围内。另外,镇痛药(μ-阿片受体、α2-肾上腺素能受体、N型钙通道阻滞剂,除了局部麻醉药)需要作用于疼痛信息处理相关的脊髓节段的初级传入神经末梢和第一级脊髓突触水平上的靶受体/通道才能起效,同时尽量减少向其他部位扩散以减少不良反应。因此导管尖端位置与产生疼痛的相对应的神经节段一致就成为鞘内治疗的关键因素。
按2016版PACC专家指南推荐的药物配伍方案,在安全和有效的前提下进行药物滴定,对于癌性疼痛病人(第一类和第二类)非常重要,有助于临床医生根据推荐等级选择最佳的药物组合、剂量及浓度。非癌性局限性疼痛的药物选择,应仔细考虑年龄和疼痛类型。除非用药禁忌,齐考诺肽是非癌性疼痛病人的首选用药。2016版PACC指南还是沿用2012版PACC专家共识推荐的鞘内药物起始剂量范围和最大剂量(见表10)。其原则依然是从有效镇痛的最小剂量开始。
三、总结
PACC专家致力于提高IDDS病人的安全性和治疗的有效性,并不断提出问题以促进有关鞘内治疗的研究。秉承此宗旨,2016版PACC指南引入了USPSTF证据水平分级和推荐级别,更新了镇痛理念,扩大了IDDS的适应证,强调了病人评估的重要性,改良了神经病理性痛和伤害性疼痛鞘内药物治疗方案,分析了鞘内药物扩散的影响因素,同时强调鞘内镇痛不应该是系统性使用阿片类药物失败的补救治疗。PACC专家小组鼓励进一步研究和各方面改进和提高,如开发新的药物、设备和更加安全有效的治疗方案,也希望目前至下次更新这段时间内在鞘内药物治疗领域出现更多新的见解。

表1 PACC有关鞘内治疗和神经刺激治疗先后顺序的推荐

表2 鞘内药物输注系统的适应证

表3 2016年版PACC指南有关鞘内治疗病人选择标准的建议

表4 癌症病人分类
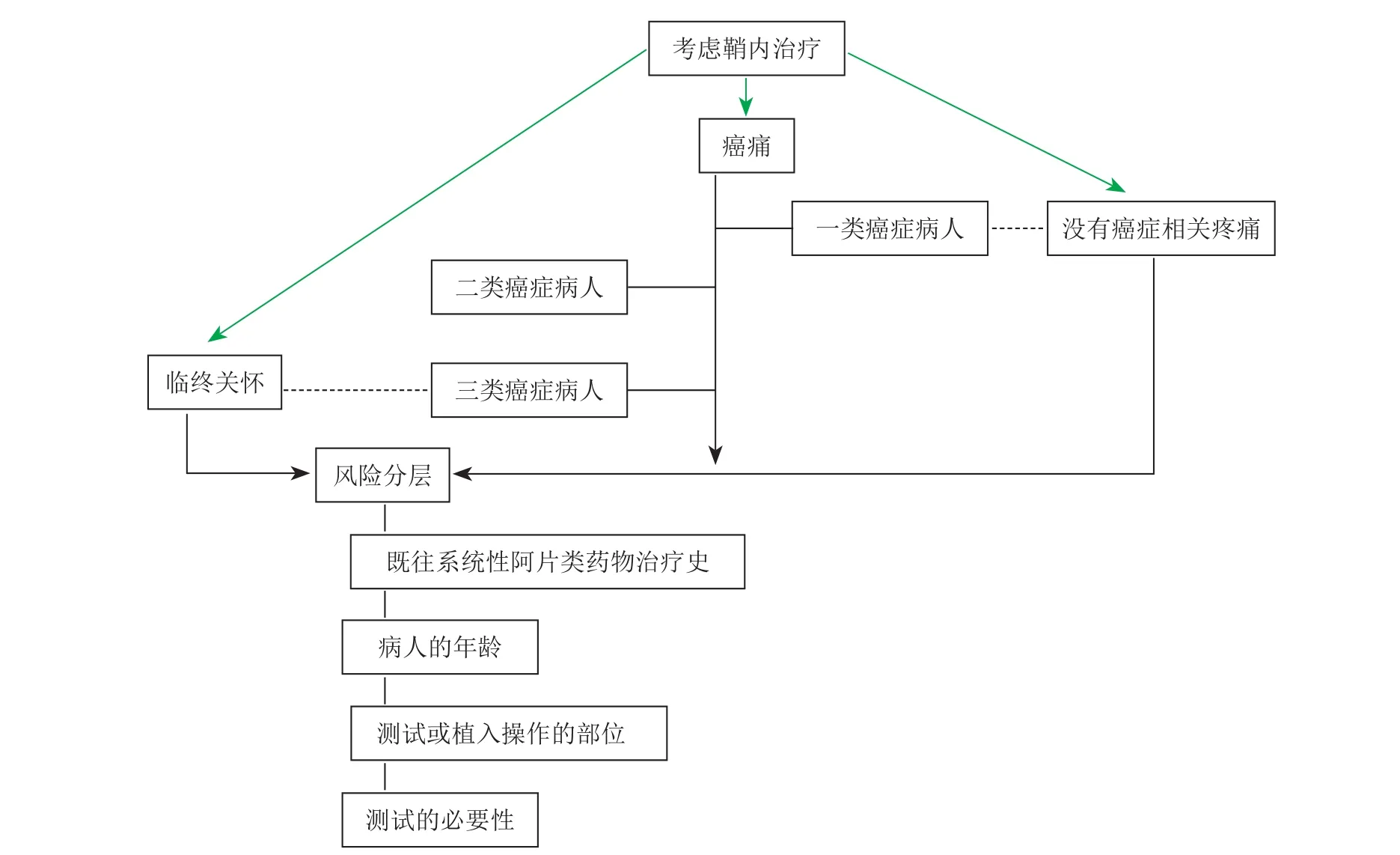
图3 按病人特征的选择法则

表5 癌症或其他终末期疼痛病人局限性伤害性或神经病理性疼痛鞘内用药推荐方案以及证据水平分级、推荐级别和共识强度

表6 癌症或其他终末期疼痛病人弥散性伤害性或神经病理性疼痛鞘内用药推荐方案以及证据水平分级、推荐级别和共识强度

表7 非癌性病人局限性伤害性或神经病理性疼痛鞘内用药推荐方案以及证据水平分级、推荐级别和共识强度

表8 非癌性病人弥漫性伤害性或神经病理性疼痛鞘内用药推荐方案以及证据水平分级、推荐级别和共识强度
表9 每个椎体节段和神经根部位的脑脊液容量(±SD)

表9 每个椎体节段和神经根部位的脑脊液容量(±SD)
*包含脊髓部分体积
部位 骶段 L5 L4 L3 L2 L1 T12脑脊液 2.2±0.6 4.8±1.3 5.1±1.1 4.9±0.8 5.7±0.9 5.8±1.6 4.7±1.3*神经根 0.1±0.1 0.6±0.3 1.3±0.3 1.8±0.5 2.0±0.8 2.4±0.5* 2.4±0.6*

表10 2016版PACC指南建议用于鞘内治疗的药物剂量和浓度以及测试剂量

