良恶性阑尾黏液囊肿CT特征多因素对比分析
米玉成,李欠云,朱妮娜,应旭燕,尹莉灵,潘卫星,王冬女
(1.台州医院 放射科,浙江 台州 317000;2.仙居县中医院 放射科,浙江 台州 317300;3.仙居县人民医院 放射科,浙江 台州 317300)
阑尾黏液囊肿是一组由不同原因导致的阑尾腔黏液聚集扩张的疾病总称,包括单纯黏液囊肿、黏膜增生、黏液囊腺瘤和黏液囊腺癌。单纯黏液囊肿、黏膜增生属于非肿瘤良性病变,黏液囊腺瘤属于良性肿瘤,阑尾黏液囊腺癌是恶性肿瘤。良恶性阑尾黏液囊肿的治疗方式、预后均不相同[1-2],术前明确诊断对手术方式的选择具有重要指导意义,截至目前在良恶性阑尾黏液囊肿CT鉴别方面鲜有文献报道。本研究收集了2005年1月至2017年9月浙江省台州医院、仙居县中医院、仙居县人民医院经手术病理证实的阑尾黏液囊肿,旨在分析良恶性阑尾黏液囊肿的临床特征及CT影像学表现,探讨鉴别良恶性阑尾黏液囊肿的CT特征,为术前诊断提供依据。
1 对象和方法
1.1 对象 收集2005年1月至2017年9月期间浙江省台州医院、仙居县中医院、仙居县人民医院经手术病理证实为单纯阑尾黏液囊肿、阑尾黏膜增生、黏液囊腺瘤和黏液囊腺癌患者共30例,纳入其中有CT影像资料的27例患者,排除3例无CT影像资料的患者。单纯阑尾黏液囊肿、阑尾黏膜增生、黏液囊腺瘤患者为良性阑尾黏液囊肿组;阑尾黏液囊腺癌患者为恶性阑尾黏液囊肿组。本研究通过台州医院伦理委员会批准,所有患者均签订知情同意书。
1.2 CT检查方法 2例采用Siemens Somatom Balance CT、17例采用GE螺旋Light Speed螺旋CT、8例采用GE Discovery 750 HDCT进行平扫或增强检查,增强采用非离子型对比剂300碘帕醇,经肘静脉由高压注射器注射对比剂,注射速率为3.0 mL/s,剂量为1.5 mL/kg,对比剂注射完成后,立即经高压注射器注射0.9%氯化钠溶液20 mL。CT增强采用双期扫描,动脉期于注射完成后25~30 s开始扫描,门静脉期于注射完成后60~75 s开始扫描。CT扫描参数:管电压120 kV,管电流280~320 mA,层厚/层间隔5 mm、7.5 mm或10 mm,部分患者内插薄层1.25 mm。扫描范围:膈顶至耻骨联合。27例患者中有4例患者仅进行了CT平扫,包括1例单纯性阑尾黏液囊肿、3例阑尾黏液囊腺瘤,其余患者均做了CT平扫及增强。
1.3 图像分析 由2名从事腹部影像诊断10年以上的副主任医师在不知道阑尾黏液囊肿良恶性的情况下在GE AW 4.3工作站进行图像分析,并协商一致,如无法达成一致意见则再由1名主任医师分析图像,多数一致的意见为最终分析结果。图像分析CT特征包括:病灶横断面短径、阑尾囊壁厚度、钙化、囊壁轮廓、内部分隔、周围脂肪间隙、周围淋巴结。病灶的测量选择病灶横断面最大的层面测量短径。囊壁厚度大于4 mm或出现结节状增厚定义为增厚;囊壁轮廓根据囊壁光滑与否判断光滑或不规则;钙化情况根据囊壁有无钙化灶进行判断;内部分隔根据囊腔内有无条状分隔影判断有无分隔;周围脂肪间隙根据脂肪密度有无增高判断是否清晰;周围淋巴结根据周围是否出现淋巴结定义有或无淋巴结。
1.4 统计学处理方法 采用SPSS19.0统计软件进行统计分析。计量资料均符合正态分布以表示,2组间比较用独立样本t检验,2组间计数资料比较用χ2检验;危险因素分析用单因素和多因素二分类logistic回归分析。P<0.05为差异有统计学意义。
2 结果
2.1 2组临床特征比较 良性阑尾黏液囊肿组(良性组)共19例,包括单纯阑尾黏液囊肿4例,阑尾黏膜增生2例,阑尾黏液囊腺瘤13例;恶性阑尾黏液囊肿组(恶性组)为阑尾黏液囊腺癌8例。2组间临床表现和性别差异无统计学意义(P>0.05);2组间发病年龄差异有统计学意义(P<0.05)。见表1。
2.2 恶性阑尾黏液囊肿危险因素分析 良恶性阑尾黏液囊肿横断面最短径分别为(3.34±1.56)cm和(3.59±1.89)cm。发病年龄迟、囊壁增厚、囊壁轮廓不规则是恶性阑尾黏液囊肿的危险因素,差异有统计学意义(P<0.05)。见表2。
2.3 CT特征诊断评价 囊壁厚度诊断恶性阑尾黏液囊肿的灵敏度为62.5%,特异度为100%;囊壁轮廓诊断恶性阑尾黏液囊肿的灵敏度为75%,特异度为84%。见表3。
2.4 影像学和病理学表现 2组患者影像学表现和病理学表现见图1-2。
3 讨论
阑尾属于腹腔内位器官,是附着在盲肠顶端内后壁的一条蚯蚓状盲管,常开口于回盲瓣下方2.5 cm处,但粗细长短变异大,最长者可达20 cm,多数长5~10 cm,直径多<6 mm。根据阑尾尖端指向不同,可分为回肠后位、盲肠后位、盆位、盲肠下位、回肠前位和腹膜外位等。正常阑尾CT横断位表现圆形、中间密度稍低的环状、细线状软组织影,壁厚3~4 mm,成人阑尾管径<6 mm,周边肠系膜脂肪表现为均质脂质密度。阑尾黏液囊肿是起源于阑尾的病变,CT表现为囊状或囊实性肿块,需与邻近阑尾的局限性积液扩张的回肠肠管、卵巢囊性肿瘤鉴别,掌握了阑尾的断面解剖有利于明确阑尾与病变的关系,从而减少误诊。
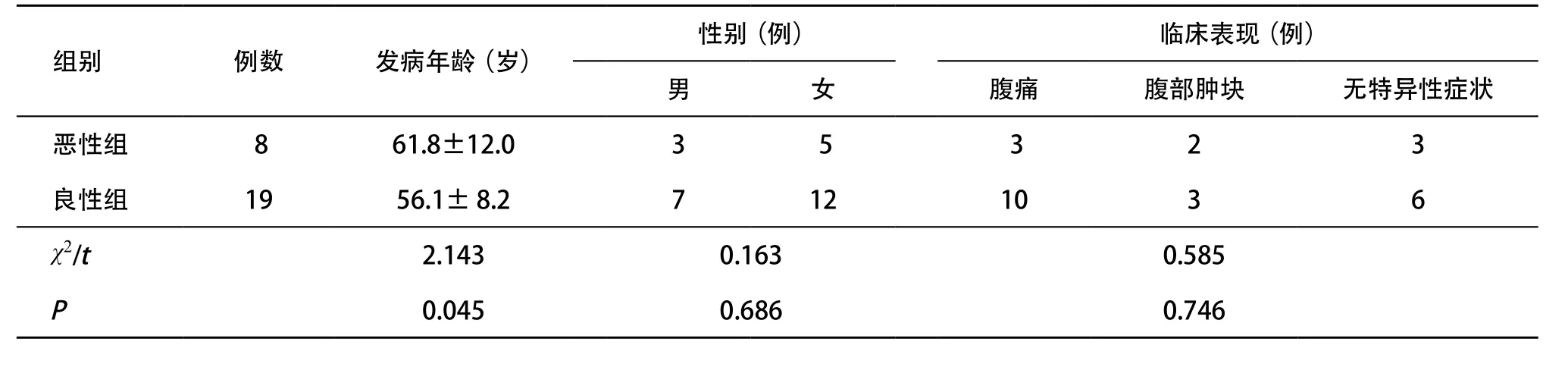
表1 2组患者临床特征分析
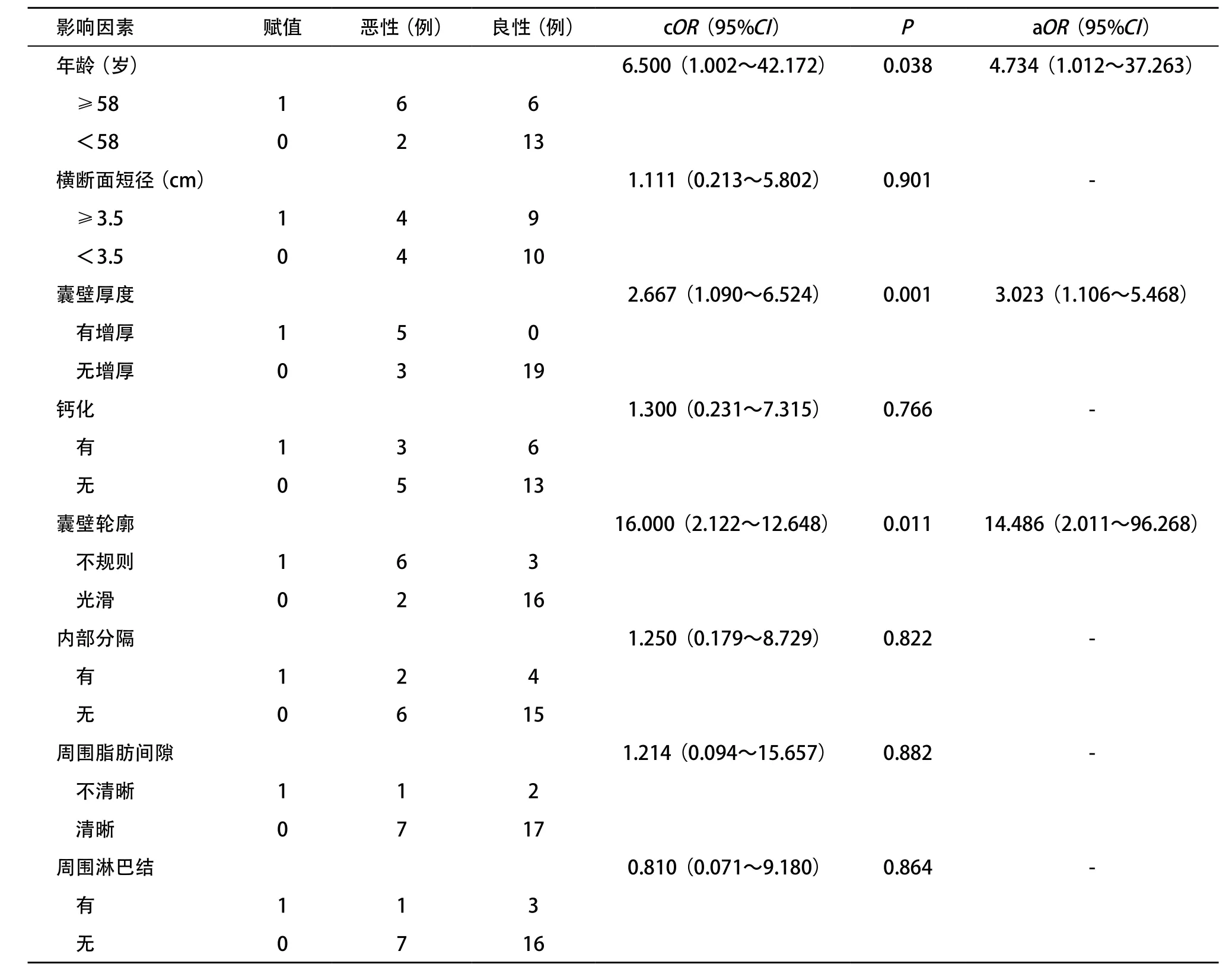
表2 恶性阑尾黏液囊肿危险因素logistic回归分析
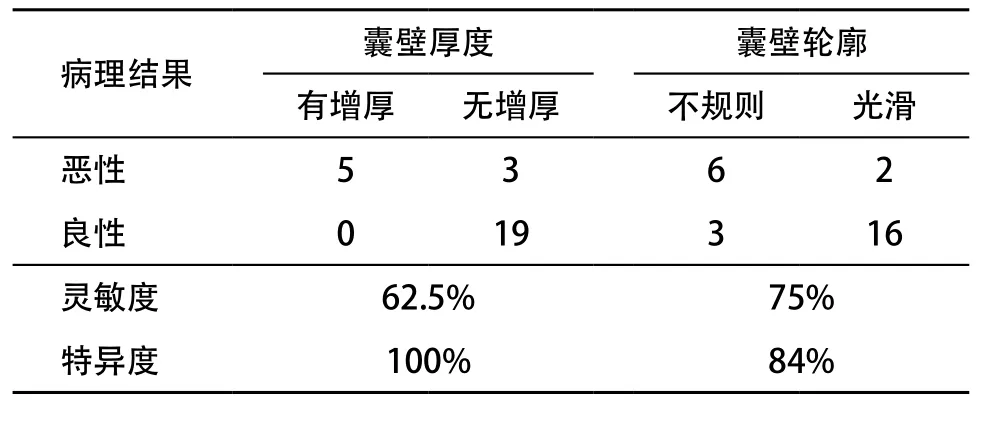
表3 囊壁厚度、囊壁轮廓诊断恶性阑尾黏液囊肿的评价(例)
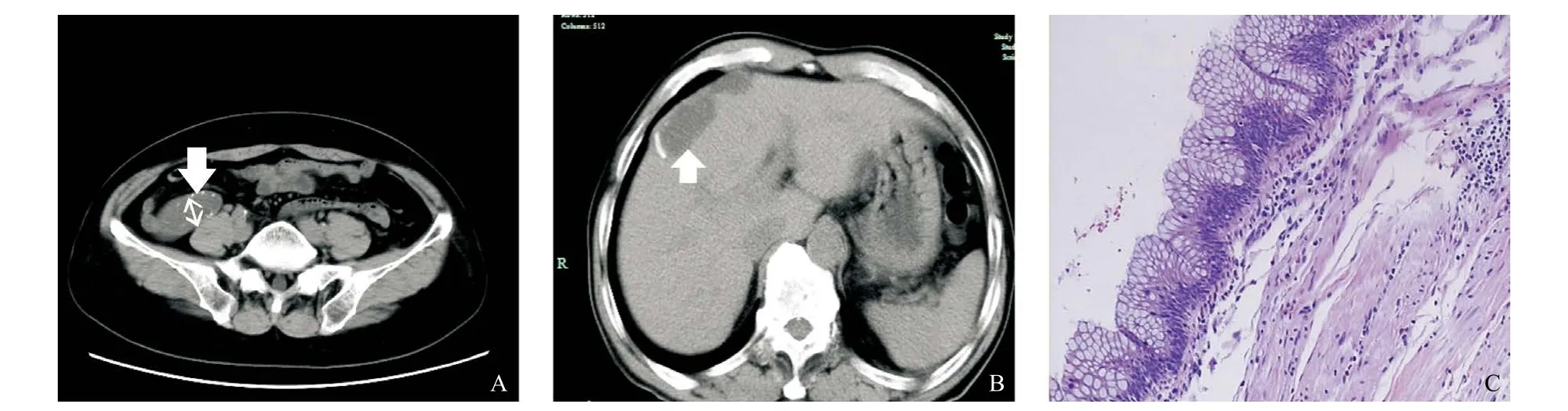
图1 56岁女性阑尾黏液腺瘤患者CT图像和病理结果
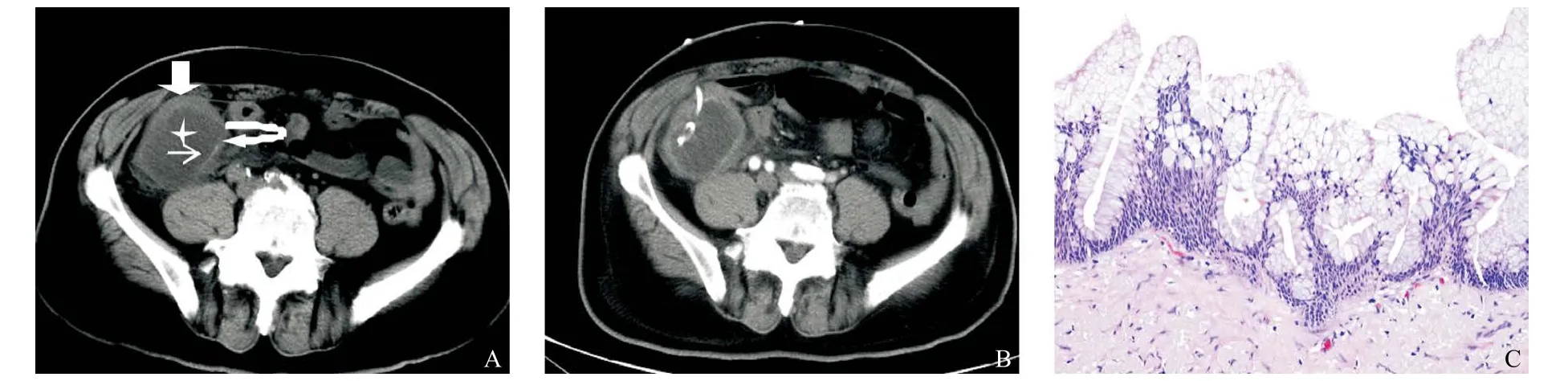
图2 64岁男性黏液囊腺癌患者CT图像和病理结果
1842年阑尾黏液囊肿首先由Rokitansky报道,1876年由Feren正式确立这个命名[3]。近年来对这组疾病命名存在较大的争议,有作者提出用确切的病理命名来代替阑尾黏液囊肿[4]。阑尾黏液囊肿作为一组疾病的命名有其存在的价值,首先这个名称历史悠久并在文献中大量使用,其次这组疾病临床与影像表现相似,在手术中都应警惕,避免黏液漏出造成腹腔假性黏液瘤。但是有文献报道[5]良性阑尾黏液囊肿通常采用阑尾局部切除术即可,术后5年生存率可达91%~100%;而恶性阑尾黏液囊肿通常采用右半结肠切除术,术后5年生存率仅为20%~25%,因此CT如果可以区分阑尾黏液囊肿良恶性有利于手术方式的提前规划。通过本研究可以发现恶性阑尾黏液囊肿的CT影像危险因素主要为囊壁增厚、囊壁轮廓不规则,虽然囊壁厚度和囊壁轮廓诊断恶性阑尾黏液囊肿的灵敏度不高,但是有很高的特异度,尤其是囊壁厚度特异度达100%,因此阑尾黏液囊肿出现囊壁增厚时应高度提示恶性。有文献报道[3]阑尾黏液囊肿好发于女性,男女比例约为1∶4,本研究中虽然女性患者比例较高,但男女比例仅约为1∶1.7,良恶性阑尾黏液囊肿性别差异不显著。阑尾黏液囊肿的临床表现主要为腹痛、腹部肿块和无特异性表现,本研究患者临床表现腹痛约占48%,与文献报道[6]相符,但是根据临床表现无法区分阑尾黏液囊肿的良恶性。阑尾黏液囊肿好发于50~60岁,恶性阑尾黏液囊肿的发病年龄较迟,58岁以后更容易发生恶性阑尾黏液囊肿。良恶性阑尾黏液囊肿与CT横断面短径、钙化、内部分隔、周围脂肪间隙、周围淋巴结等因素并没有关联。腹腔假性黏液瘤是阑尾黏液囊肿重要的并发症,有文献报道[2,7]它的出现会明显降低患者的5年生存率,但是本研究中的患者在术前并没有发现有腹腔假性黏液瘤,因此并没有将其列为影响因素进行分析,但有1例良性黏液囊肿患者在术后出现了腹腔假性黏液瘤。
阑尾黏液囊肿发病率低,CT鉴别良恶性阑尾黏液囊肿有很大的难度,但是发病年龄、囊壁厚度与囊壁轮廓仍然可以作为有效的鉴别点区别阑尾黏液囊肿的良恶性。

