自发性脑出血早期血肿扩大CT征象分析
范元军,郝建成,胡国权,彭 荣
(芜湖市第一人民医院 影像科,安徽 芜湖 241000)
自发性脑出血(intracerebral hemorrhage,ICH)是一种非外伤性原发脑实质血管破裂颅脑疾病,若诊治不及时,会导致患者短期内死亡或严重预后不良,早期诊断及治疗对改善预后有重要的临床意义[1];ICH病情突然、变化快、预后差,是一种致死率和致残率极高的疾病,而早期血肿扩大是其重要危险因素,是造成预后功能不良或增加患者病死率的主要因素之一。
1 资料与方法
1.1 一般资料 本文收集40例ICH患者首次检查(发病12 h内)、第2次检查(1例为仅脑室引流仍见颅内血肿扩大,16例未手术仅保守治疗)CT影像资料,其中男 26例,女 14例,年龄39~89岁,平均(65.9±0.5)岁,两次检查结果表现为血肿扩大组17例,其中16例为24 h内复查血肿扩大(7例第3次查颅内血肿无扩大;5例未再复查,可能转院治疗;3例复查后即手术治疗,1例为首次检查后即脑室引流术后病例),1例为72 h后复查血肿扩大;血肿未扩大组23例(对照组)。
1.2 检查方法 扫描设备为飞利浦Brilliance 128排256层CT机,后处理应用Extended Brilliance Workspace工作站;扫描参数:管电压120 kV,管电流200~300 mA,螺距1.0,旋转速度0.5 r/s,准直器128×0.625,层厚0.625 mm,层间距0.625 mm。重建参数:层厚0.7 mm,层间距0.5 mm,算法为迭代算法;检查完毕,将原始数据及重建薄层图像输入工作站EBW进行横轴位及多平面重建(MPR)等图像后处理,处理层厚5 mm,层间距5 mm,对所获得图像分析出血灶的边缘、形态及密度。根据CT图像将出血灶形态及周边分为血肿不规则形(图1a、b)和血肿规则形,大的出血灶周边有卫星出血灶(图1c、d)和无小卫星样出血灶,混杂密度形(图1e~g)和密度均匀形。血肿不规则形为血肿形态不规则,边缘凹凸不平明显;血肿规则形为血肿形态规则呈类圆形,边缘圆钝光整;血肿混杂密度形为出血灶内密度不均匀,将血肿内部面积>5 mm2的两个区域的CT值之差>20HU认为血肿密度不均匀。
1.3 统计学处理 CT图像由4名高年资主治医师以上影像科医师确定出血灶的边缘、形态及密度等情况。所得数据采用SPSS 19.0软件进行χ2检验,P<0.05为差异有统计学意义。
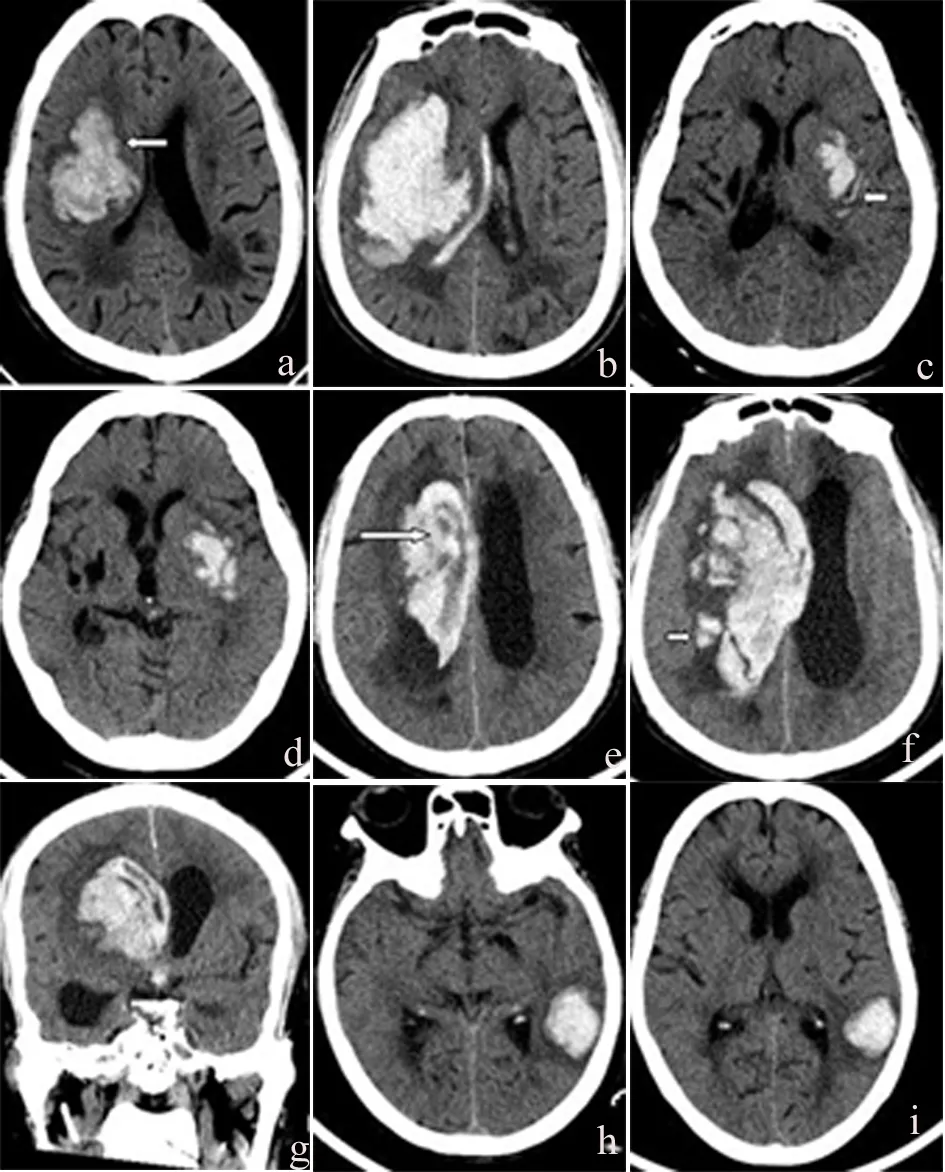
a、b.患者男,79岁,a.血肿形态不规则,b.3 h后复查血肿明显扩大;c、d.患者女,69岁,c.主血肿周边条状卫星出血灶及形态不规则,d.1 d后复查血肿扩大;e~g.患者男,67岁,血肿内密度混杂并见周边卫星出血灶;h、i.患者女,70岁,h.血肿形态规则,无混杂密度,无卫星灶,i.复查血肿无扩大。
图1 ICH患者CT影像资料
2 结果
两组CT影像资料比较发现,血肿扩大组ICH的CT图像出现血肿不规则(图1a、b)的病例、周边散在卫星小血肿(图1c、d)的病例及血肿混杂密度(图1e~g)的病例例数多于对照组,差异有统计学意义(P<0.05),见表1。提示ICH出现血肿边缘不规则、周边存在散在小血肿、血肿呈混杂密度等CT征象对血肿扩大判断具有重要价值,而边缘光整圆钝,密度均匀(图1h、i)的血肿CT征象,则提示血肿较为稳定。
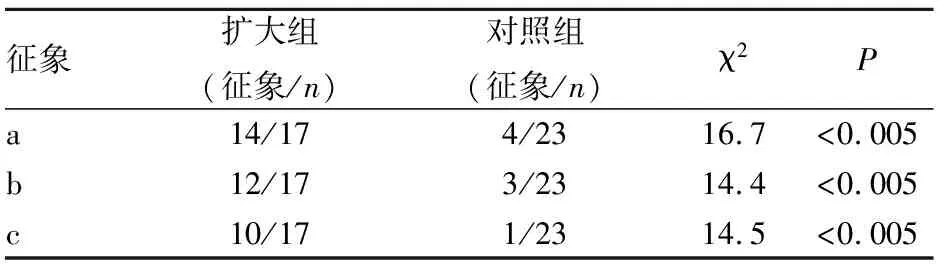
表1 两组患者CT资料比较
注:a.血肿边缘不规则;b.周边散在小血肿;c.血肿混杂密度。
由表2可见,单项CT征象中,血肿形态不规则的灵敏度、准确度最高,而血肿内混杂密度影特异度较高,不同征象联合应用后,其诊断灵敏度逐渐降低而特异度逐渐增高,3个征象联合应用时,其诊断的特异度达100%。

表2 不同CT征象及联合应用对ICH早期血肿扩大诊断价值的比较
注:a.血肿边缘不规则;b.周边散在小血肿;c.血肿混杂密度。
3 讨论
ICH是指脑实质出血,又称脑溢血或出血性脑卒中,占全部脑卒中20%~30%,发病率在脑血管疾病中仅次于脑梗死,病死率居脑血管病的首位,多见于50岁以上成人,绝大多数由高血压和脑动脉硬化所致。在豆纹动脉与大脑中动脉近端呈直角的解剖结构和长期高压血流冲击的共同影响下,脑出血多发生在豆纹动脉、丘脑膝状体动脉供血区域,该区域脑出血常侵及内囊、丘脑并破裂进入脑室系统;脑出血还可发生在大脑半球、小脑和脑干。脑出血一般临床上表现为:患者多有高血压病史,起病急骤,常有剧烈头痛、频繁呕吐、血压升高、语言不清等,病情发展迅速,很快出现偏瘫、失语及不同程度的意识障碍,甚至昏迷。
CT检查在ICH的诊断中发挥了重要作用,具有检查速度快,图像对比清晰,密度分辨率高及定位准确的特点。128排256层螺旋CT采用无摩擦气垫轴承,8 cm探测器螺旋扫描和高速机架,最高转速达0.27 s,缩短了患者检查时间,减少运动伪影,使得头部CT的图像密度分辨率更高,脑出血的血肿显示更加清晰,为脑出血细节显示提供帮助,并为ICH后复查脑出血血肿变化、观察及预后随访提供便利。
颅内血肿并非恒定不变,血肿可再次出血扩大,24 h内尤为多见,患者预后往往较差,病死率高,所以防治脑出血患者血肿再扩大成为提高患者生存率及预后重要因素。
3.1 血肿形态不规则形及周边卫星出血灶 战岚等[2]认为ICH急性期患者有频繁呕吐及CT图像出现血肿不规则形,颅内血肿扩大比率较高;廖品君等[3]研究发现颅内血肿越大越不稳定,血肿的形态边缘不规则时,ICH血肿扩大发生率较高;周俊山等[4]研究也发现ICH早期血肿形态不规则,血肿后期增大发生率较边缘规则的脑出血患者高;本组早期ICH复查血肿扩大组中出现边缘不规则形态者14例,比例达82.4%,而对照组中出现形态不规则仅4例,比例为17.4%;早期ICH复查血肿扩大组中出现边缘周边散在小血肿形态者12例,比例达70.6%,而对照组中出现形态不规则3例,比例为13.0%;血肿扩大组(血肿形态不规则形及周边卫星出血灶征象)比例高于对照组,血肿形态不规则形及周边卫星出血灶征象形成原因可能是:大血肿是由破裂的血管出血引起,当该血肿在不断扩大时,可能导致邻近的小血管损害,从而引起血肿周围不规则或出现不规则小血肿。
3.2 血肿混杂密度 早期ICH患者CT图像上见颅内血肿的密度不均,预示入院后,血肿扩大增加可能性大,提示了早期ICH患者颅内血肿密度不均往往代表着有活动性出血存在[5]。研究发现[6]出血区域出现高、低密度混杂区与活动性出血有关,即所谓的漩涡征。ICH早期血肿变化过程为:ICH后最初血肿内仍为新鲜血液和少量破坏、出血的脑组织,接着出血激活凝血系统,导致血凝块形成。早期的实验证明了在CT图像上出现高密度区域代表了血块凝集,当血液凝结时排出低密度血清而留下高浓度的红细胞,这导致了CT图像上呈现密度增高[7]。因此在CT图像上出现不均匀密度出血灶,高密度区域代表血肿含有凝固成分,低密度区代表未凝集的成分。本组早期脑出血复查血肿扩大17例患者中出现密度不均匀形态者10例,比例达58.8%,而对照组出现密度不均匀仅1例,比例为4.3%,血肿扩大组(出血灶中密度不均匀征象)比例高于对照组。
3.3 血肿扩大时间关系 文献报道发病时间与脑出血继续扩大有直接关系,即发病时间越短则继续出血的比例越高[8];本文17例ICH血肿扩大患者中16例为24 h内脑CT复查,表现为血肿扩大,仅1例为72 h后复查,见血肿扩大,在所有再次复查7例病例中,血肿趋于稳定或缩小,因此当首次检查出现颅内血肿边缘不规则、周边存在有散在小血肿及血肿密度不均匀CT征象时应24 h内复查CT,对及时发现ICH血肿扩大判断有重要意义。
综上所述,ICH是一种严重的致命性疾病,具有发病突然,病情变化快,预后不良及发病率高等特点,尤其是老年患者,若不能进行早期发现及诊治,会导致严重的神经功能障碍,致残甚至死亡;而早期血肿扩大会加重患者病情进一步恶化,当脑出血患者首次CT检查出现血肿形态不规则、周边散在卫星小血肿及血肿呈混杂密度等征象时,提示血肿再扩大的可能性较大,结合多种征象联合应用后,特异性显著提高,对尽早评估患者病情发展趋势并提示临床医师采取积极的防治措施,防止病情加重恶化,增加患者生存率并提高脑出血患者康复后生活质量具有重要意义。

