胃肠外科围手术期手术部位感染的预防与治疗方法
刘 少 华
(河南省范县人民医院 濮阳 457500)
普通外科手术感染比较常见,发生率为10%~20%[1],包括器官、手术部位及切口感染;胃肠外科亦为感染高发科室,严重困扰外科医生。手术部位感染(SSI)为常见感染现象,还包括术后血管内导管、肺部、皮肤软组织及泌尿系统等感染,无肠内营养或长期禁食者还可出现肠源性感染。研究称胃部手术后感染发生率为2.84%,结直肠手术发生率为1.19%,小肠手术为2.75%,感染后死亡率分别为33.12%、24.50%及23.96%[2]。胃肠外科患者一旦发生术后感染会明显延长ICU及总住院时间,增加医疗花费,因此临床高度关注胃肠道术后感染的早期诊断与防治。现选取我院收治的120例手术患者,分析高危因素,并制定预防与治疗策略。
1 资料与方法
1.1 一般资料
选取我院胃肠外科2016年1月~12月收治的手术患者120例,其中男性69例,女性51例,年龄为18~84岁,平均年龄为(43.8±9.4)岁;8例为I类切口,109例为II类切口,3例为III类切口。
1.2 一般方法
回顾性分析所有患者临床资料,统计感染率,并探讨感染高危因素。
1.3 统计学方法
用软件SPSS20.0统计学处理上述数据,计数资料表示方法为n(%),χ2检验行组间对比,比较有统计学差异用P<0.05表示。
2 结果
2.1 手术感染率
调查120名患者后发现7例感染,发生率为5.8%,术后3d体温上升至38℃,5例切口感染,2例手术部位深部间隙感染。
2.2 感染高危因素分析,见表1。
表1 感染高危因素分析[n(%)]
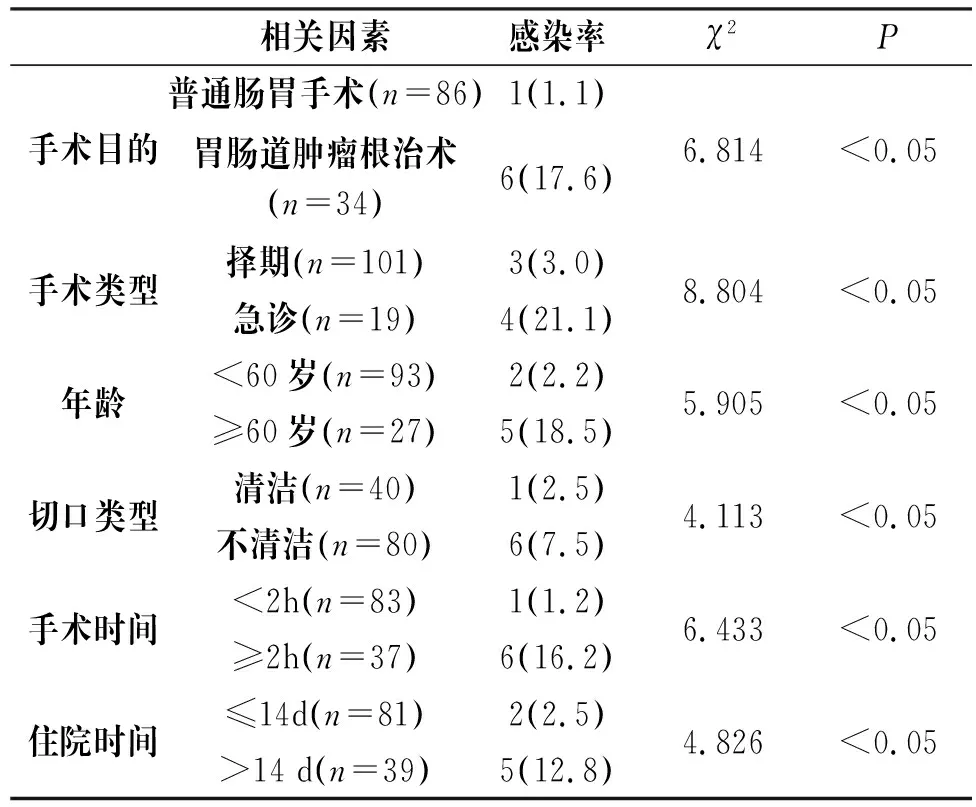
相关因素感染率χ2P手术目的普通肠胃手术(n=86)1(1.1)胃肠道肿瘤根治术(n=34)6(17.6)6.814<0.05手术类型择期(n=101)3(3.0)急诊(n=19)4(21.1)8.804<0.05年龄<60岁(n=93)2(2.2)≥60岁(n=27)5(18.5)5.905<0.05切口类型清洁(n=40)1(2.5)不清洁(n=80)6(7.5)4.113<0.05手术时间<2h(n=83)1(1.2)≥2h(n=37)6(16.2)6.433<0.05住院时间≤14d(n=81)2(2.5)>14 d(n=39)5(12.8)4.826<0.05
3 讨论
胃肠外科手术感染有复杂病因,不仅关联于外界因素如手术环境、医院环境等,亦关联于术后护理质量及患者自身免疫系统。此外,术后感染病原菌类型多样,大量应用抗菌药物增加耐药性,诱发全身性多器官、手术切口及手术部位间隙感染,伤害患者身心健康,增加医疗成本。研究称手术部位感染是多因素多环节协同作用导致,不仅关联于医师操作熟练度与无菌控制,也关联于手术时间、类型及切口类型等[3]。本组结果表明120名患者感染发生率为5.8%,高危因素为胃肠道肿瘤根治术、急诊手术、老年人、切口不清洁、手术时间≥2h及住院时间>14d。与普通胃肠手术相比,胃肠肿瘤根治术耗时长,大量出血,且有较广的病灶范围,故而易延长手术切口,增加创伤,病原菌感染风险更高;急诊手术与择期手术患者相比术前准备不够充分,在无菌控制与消毒环节存在缺陷,易滋生细菌,导致感染;切口不清洁者多为内源性感染,来源于开放胃肠渗液及消化道渗液;老年人生理器官功能逐渐减退,抵抗力降低,再加之术后护理不规范,故而感染风险较高;手术与住院时间与术后感染发生风险正相关,即时间越长则感染风险越高,因此术者一定要致力于提升自身操作水平,以缩短手术耗时,促进康复。
除此之外,临床还需做好围术期准备工作,对手术环境、条件予以严格控制,全面培训医护人员,同时采取以下预防措施:(1)术前充分准备,严格清洁消毒手术部位及皮肤,备皮区若要将毛发去除可于手术当天去除,推荐使用电动发剪;若合并慢性疾病需对原发病予以积极处理,术前开展全面检查;改善机体营养状况,将病变脏器功能增强;(2)清洁切口时仅于切皮前0.5~2h内应用抗感染药物1次或者不使用;(3)冲洗腹腔时尽量使用与体温相接近的无菌生理盐水,且尽量应用可吸收缝合线,若为感染或污染切口尽量应用抗菌可吸收缝线;手术全程严格遵循无菌原则,术中避免胃肠污染物渗漏导致腹腔被污染,减少引流管放置数量,并尽早拔除;(4)尽量将手术操作时间缩短,将手术部位暴露时间缩短,有利于缩短细菌接触手术部位时间;(5)术后对住院环境予以严密控制,保持清洁,积极给予药物,同时将医院感染知识宣传力度加大,结合使用宣传栏、知识讲座、板报、知识橱窗及专家会议等方式提升患者科学认知水平,增强其伤口护理与个人卫生意识,争取尽早出院[4~6]。
外源性或内源性细菌为SSI感染直接原因,细菌污染后感染发生直接由细菌毒力与定植量决定。若为内源性细菌,且与拟行手术部位距离较远但发生细菌感染,应择期手术,直至感染消除后方可开展手术;对于皮肤尤其是手术部位皮肤细菌也需严格消毒,减少定植细菌数量。传统术前1d备皮方法可能损伤皮肤增加细菌感染风险,因此若不影响手术区域无需去除毛发,若必须去除术前剪除即可。预防性应用抗生素,但要掌握好用药频次与时机。当前临床已经认识到丝线对SSI的影响,蛋白质为其本质,对细菌有较强的化学亲和力,有利于细菌繁殖,因此尽量使用可吸收抗菌缝线,亦可预防SSI。在修补口与吻合口距离较近处放置引流管可能对组织愈合产生影响,因外源性细菌主要通过引流管进入腹腔,导致SSI,因此主张将引流管放置数量减少,若必须放置需结合实际尽早拔除。此外,医护人员还要严格执行无菌操作原则,营造清洁环境,避免手术于低温情况下,并结合实际开展营养支持、血糖控制及补液治疗。
SSI发生后可能诱发脓毒症或休克,因此一定要尽早诊治。术后密切监测体温,亦可开展B超或腹部CT检查,外科医生也要精确判断,并制定相应治疗方法。无论是深部还是浅部SSI均要顺着切口逐层寻找,明确感染类型,敞开切口,但要避免肠管外露导致肠瘘。明确切口全层感染或出现坏死性筋膜炎合并症后,需将切口充分敞开并将坏死组织清创,防止感染向全身扩展诱发脓毒症。炎性渗出期要选择抗菌性能与引流良好的纱布,将敷料频繁更换,若有必要可将双套管放置好,渗出减少且伤口增生时可将换药次数适当减少,可使用表皮生长因子等加快切口愈合。若为深部感染需对原有引流方式及部位的合理性予以评价,并用双套管持续冲洗引流管。但无论是哪种类型的SSI,均应取感染部位标本行细菌培养与药敏试验,以目标性使用抗菌药物,开展降阶梯治疗[7~8]。
综上所述,胃肠外科围手术期手术部位易感染,不利于术后康复,因此围术期一定要做好预防工作,并尽早诊治。

