腹腔镜下根治性膀胱全切联合原位回肠新膀胱术治疗膀胱癌临床疗效观察
姚大强,孟德轩
(1.漯河市中心医院泌尿外科,河南 漯河 462000;2.郑州大学基础医学院,河南 郑州 450001)
膀胱癌为泌尿系统常见恶性肿瘤之一,发病率较高,居泌尿系统恶性肿瘤首位,约占恶性肿瘤总发病率的3%,且近年来有升高趋势[1]。有学者指出多数膀胱癌患者确诊时仍为中等分化或分化良好的非肌层浸润性膀胱癌,及早进行手术治疗可有效切除病变组织,改善患者血尿、排尿困难等症状[2]。开放性手术为目前临床治疗膀胱癌常用手术术式,并取得了较好疗效,但该术式切口大、创伤重,不利于患者术后康复及早期功能训练,预后效果较差。随着医疗设备的快速发展及临床医生手术操作技能的不断提高,腹腔镜下根治性膀胱全切联合原位回肠新膀胱术的出现为膀胱癌患者提供了新的选择,其相比于开放性手术,其具有创伤轻、失血量少、术后恢复快等优势。本研究将腹腔镜下根治性膀胱全切联合原位回肠新膀胱术应用于膀胱癌患者,探讨其对患者术中出血量及术后并发症等疗效方面的影响。现报道如下。
1 资料与方法
1.1一般资料选取我院2015年3月至2017年3月收治的81例经病理学确诊的膀胱癌患者,依据术式不同分组。对照组40例患者中,男23例,女17例;年龄35~58(44.50±5.11)岁;病程2~9(6.45±1.07)。观察组41例患者中,男25例,女16例;年龄37~58(45.61±5.00)岁;病程1~10(6.70±1.14) a。2组患者基本资料比较差异无统计学意义(P>0.05),具有可比性。
1.2纳入及排除标准1)纳入标准:符合人民卫生出版社第8版《外科学》中膀胱癌诊断标准[3];知情同意本研究且本研究经医院伦理协会审核通过;2)排除标准:凝血功能异常者;哺乳期或妊娠期女性患者;存在精神障碍或视听、书写障碍无法完成本研究者。
1.3方法对照组(开放手术):仰卧位,全麻,于下腹部行15~20 cm切口,清扫双侧淋巴结,将髂血管鞘打开,对髂血管及闭孔神经邻近淋巴组织进行分离,远端至骨盆表面,近端至髂血管分叉处。男性完整分离精囊、膀胱全部及前列腺;女性完整切除膀胱全部、双侧附件及子宫,保留阴道。进入腹腔后截取回肠(45~50 cm),沿肠系膜对侧缘纵行剖开并折叠成“M”形储尿囊,储尿囊处插入输尿管行吻合再植,导尿管经尿道插入,储尿囊经吻合口完全置于腹膜外,留置盆腔引流管,缝合切口。观察组(腹腔镜下根治性膀胱全切联合原位回肠新膀胱术):仰卧位(垫高臀部10 cm),全麻、气管插管,以五点穿刺法进针置套管,于脐下行1~1.5 cm半环形切口,气腹针经切口穿刺至腹腔,建立人工气腹,将10 mm穿刺套管置入,经腹腔镜对膀胱周围组织进行分离,将膀胱侧韧带、输尿管离断,游离前列腺及双侧输精管、输尿管、精囊,对膀胱前壁进行分离直至耻骨,将盆筋膜打开,充分显露耻骨后间隙,切断尿道,切除精囊、膀胱、前列腺,若有盆腔淋巴结转移则行淋巴清扫术(女性患者则完整切除膀胱全部、双侧附件及子宫,方法相似)。于下腹正中行5 cm左右切口,将远端回肠及下段输尿管自切口拉出,于距盲肠交界约15 cm处,近端切取40 cm左右回肠袢,纵行剖开并折叠为“W”形新膀胱,输尿管插入新膀胱形成储尿囊,吻合(直接种植)储尿囊与双侧输尿管,新膀胱放入腹腔,缝合下腹壁切口,腹腔镜下实施尿道与新膀胱吻合术,留置导尿管,放置盆腔引流管,关闭腹腔。
1.4观察指标1)比较观察2组术中出血量、术后肠道功能恢复时间及下床活动时间;2)比较观察2组膀胱内压、膀胱容量及最大尿流率等新膀胱功能各项指标;3)比较观察2组尿路感染、切口感染、尿瘘及肠梗阻等并发症发生情况。
2 结果
2.12组手术情况比较观察组术中出血量及肠道功能恢复时间、下床活动时间均较对照组少,差异均有统计学意义(P均<0.05)。见表1。

表1 2组手术情况比较
2.22组新膀胱功能比较2组膀胱内压、膀胱容量及最大尿流率比较差异均无统计学意义(P均>0.05)。见表2。
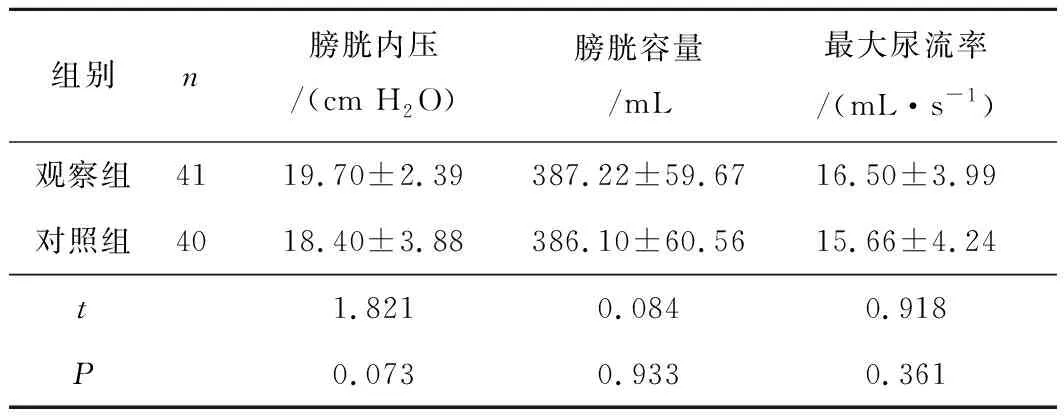
表2 2组新膀胱功能比较
2.32组并发症发生情况比较观察组并发症总发生率低于对照组,差异有统计学意义(P<0.05)。见表3。

表3 2组并发症发生率比较 n(%)
3 讨论
膀胱癌是由于长期接触化工物品、吸烟等多种因素引起的泌尿外科恶性肿瘤,多伴有无痛性间歇性血尿症状,且其病情进展迅速,若未及时干预极有可能导致病情恶化进展为晚期膀胱癌,有资料显示10%左右的膀胱癌患者可进展为转移性膀胱癌或肌层浸润性膀胱癌,引发腰腹痛、肾功能不全等症状,危及患者生命安全[4-5]。根治性全膀胱切除术为目前临床治疗膀胱癌首选方案,但膀胱位于盆腔深部,开放性膀胱根治性全切存在操作空间小、腹腔脏器干扰大、出血量多等缺陷,而术中出血直接影响膀胱癌根治术手术效果及预后康复[6]。故寻找一种疗效确切、出血量少的术式已成为泌尿外科临床研究重点。
梁天才等[7]研究指出腹腔镜下根治性膀胱全切联合原位回肠新膀胱术治疗浸润性膀胱癌疗效确切,术中出血量少,预后恢复快。腹腔镜下根治性膀胱全切联合原位回肠新膀胱术为泌尿外科微创手术术式,其于腔镜下通过超声刀及双极电凝对病变组织进行解剖分离、止血,止血效果确切、术中出血少,且气腹压的建立可减少创面渗血,保持围术期清晰的手术视野,避免对周围正常组织造成不必要损伤,进一步减少术中出血量;此外腹腔镜的放大作用可更加清晰暴露组织解剖结构,有利于医生更精细处理盆底深部病变,准确清晰辨认其血管走行及位置,减少组织损伤,保护尿道括约肌,尿控效果佳,且清晰术野有助于切口的缝扎;同时其原位回肠新膀胱与正常的膀胱生理功能相接近,储尿囊压力低、容量大、顺应性高、自主收缩少,对机体内环境影响小,且储尿功能良好,无需佩戴尿袋,术后并发症少,可有效避免腹壁造口,使患者机体外观的完整性得以保留。本研究结果显示,2组膀胱内压、膀胱容量及最大尿流率并无明显差异,但观察组术中出血量及肠道功能恢复时间、下床活动时间均少于对照组,提示腹腔镜下根治性膀胱全切联合原位回肠新膀胱术治疗膀胱癌术中出血量少,有助于患者肠道功能恢复,促使其早日下床活动。本研究还发现,观察组并发症发生率较对照组低,原因在于腹腔镜下根治性膀胱全切联合原位回肠新膀胱术手术切口小,肠管暴露少、干扰小,明显降低感染风险,且肠道功能的快速恢复可减少或避免粘连性肠梗阻的发生,进而降低并发症发生率。但腹腔镜下根治性膀胱全切联合原位回肠新膀胱术难度较大,需临床医生掌握熟练的操作技能及丰富的临床经验方可实施该手术。
综上所述,腹腔镜下根治性膀胱全切联合原位回肠新膀胱术应用于膀胱癌患者,效果显著,可减少术中出血量,缩短肠道功能恢复及下床活动时间,且术后并发症发生率低,具有较高临床推广应用价值。

