心房颤动合并冠心病患者的抗栓治疗现状和血栓栓塞事件分析
董敏,邹彤,李雨薇,张雁飞,林高峰,杨杰孚
方法:回顾性收集2013-01至2014-12期间于北京医院住院且资料齐全的房颤合并冠心病患者的临床资料共284例,电话随访出院后4年来的血栓栓塞事件,分析患者临床特征和抗栓方案的差异对其远期预后的影响。
结果:284例患者中,≥75岁患者有199例(70.1%)。CHA2DS2-VASc评分≥2分患者258例(90.1%),但实际抗凝患者仅68例(23.9%)。随访期间,142例患者(50%)发生了血栓栓塞事件,其中脑卒中123例(43.3%),系统性栓塞36例(12.7%)。与未抗凝的患者相比,抗凝患者的血栓栓塞事件(44.1% vs 51.9%)和脑卒中(33.8% vs 46.3%)发生率略低,出血发生率相似(16.2% vs 19.0%,P=0.60)。多因素Logistic回归分析显示,抗凝治疗与房颤合并冠心病患者较低的血栓栓塞事件发生率独立相关(OR=0.32,95%CI:0.23~0.43,P<0.001)。
结论:根据CHA2DS2-VASc评分,本研究中九成房颤合并冠心病患者为血栓栓塞高危人群,但接受抗凝治疗的患者不足四分之一。随访4年期间,半数患者发生血栓栓塞事件,可能与未接受规范的抗凝治疗有关。
心房颤动(房颤)是冠心病患者死亡和脑卒中等不良事件的独立预测因素[1]。这部分特殊人群的抗栓治疗是临床难点和热点:既要考虑抗血小板,也要考虑抗凝,同时还要避免出血,但针对我国冠心病合并房颤患者的抗栓现状和预后的相关研究较为匮乏。本研究通过回顾性病史采集和随访,分析单中心真实世界中冠心病合并房颤患者的血栓栓塞危险分层、抗栓治疗现状以及远期的血栓栓塞事件发生情况。
1 资料与方法
研究对象:调取北京医院住院病案库2013-01-01至2014-12-31期间全院住院患者71 064人次,通过电子病历系统编程检索各病房单元的房颤合并冠心病患者,得到可查阅临床病历资料患者432例。通过逐步筛查、剔除不符合纳入标准、资料不完善及失访的患者148例,最后共收录符合纳入标准且临床及随访资料完善的患者共284例。其中男性患者157例(55.3%),女性患者127例(44.7%),平均年龄(76.9±8.2)岁。
冠心病的诊断标准为符合以下其中一项:(1)冠状动脉(冠脉)造影证实冠脉主支有一支以上或分支存在≥50%狭窄,或左主干狭窄≥25%;(2)冠脉计算机断层摄影术(CT)检查提示冠脉一支以上主要血管或分支存在中重度狭窄;(3)临床资料高度提示冠心病但由于其他原因未行冠脉造影或冠脉CT检查确诊:如心肌核素显像提示有可逆性放射分布缺损,或超声心动图提示节段性室壁运动异常,或临床心绞痛症状较典型且发作时心电图呈典型的缺血性ST-T动态改变。房颤主要依靠心电图或动态心电图诊断,或既往有明确房颤病史。阵发性房颤指房颤发作7天内可自行或在干预下转复;持续性房颤指房颤持续7天以上且小于1年;长程持续性房颤指房颤持续时间超过12个月;永久性房颤指患者和医生共同决定放弃转复或维持窦性心律的房颤。
研究方法和相关定义:通过epidata 3.02软件建立患者临床资料调查表,记录患者的基本资料、相关实验室检查和辅助检查参数、用药情况。电话随访这些患者的临床终点事件,随访时间至少4年。终点事件为血栓栓塞事件(包括脑卒中和系统性栓塞)。脑卒中定义为根据临床表现和影像学检查证实的缺血性脑卒中,包括短暂性脑缺血发作(TIA)。系统性栓塞定义为心房血栓脱落致颅外器官供血动脉的栓塞,包括肝、脾、肾、肠系膜等内脏动脉、肺动脉及下肢动脉栓塞等。出血事件包括大出血和临床相关的非主要出血,其中大出血事件根据2005年国际血栓形成与止血学会(ISTH)参考标准[2],包括:致命性大出血;和(或)关键部位有症状的出血(颅内、椎管内、眼底、腹膜后、关节内或心包、肌内出血导致的筋膜间隔综合征);和(或)出血导致血红蛋白下降至少20 g/L或者因出血至少输注2个单位红细胞。临床相关的非主要出血事件包括:因出血而需要住院、用药或外科手术干预,或者需要中断或停止目前所用抗凝或抗血小板药物。
统计学方法:统计学分析采用 SPSS 22.0软件进行。符合正态分布的计量资料用均数±标准差表示,采用t检验。计数资料用频数(百分比)表示,采用χ2检验或精确概率检验。采用Logistic 回归分析评估血栓栓塞事件的独立危险因素。所有检验均采用双侧检验,P<0.05 为差异有统计学意义。
2 结果
2.1 患者的基线资料和血栓栓塞危险分层
所有患者随访时间至少4年;男性157例(55.3%),女性127例(44.7%);平均年龄(76.9±8.2)岁(50~95岁),年龄≥75岁者199例(70.1%),65~74岁者54例(19.0%)。
284例患者中,瓣膜性房颤9例(3.2%),非瓣膜性房颤275例(96.8%);新发房颤18例(6.3%),阵发性房颤140例(49.3%),持续性房颤38例(13.4%),长程持续性房颤68例(23.9%),永久性房颤20例(7.0%)。男、女性患者均以阵发性房颤(分别占43.9%和55.9%)和长程持续性房颤(分别占26.1%和21.3%)为主。
CHADS2评分为0分、1分、≥2分的患者分别有11例(3.9%)、31例(10.9%)、242例(85.2%);CHA2DS2-VASc评分为0分、1分、≥2分患者分别有7例(2.5%)、21例(7.4%)、256例(90.1%),两种评分模型中≥2分患者的比例差异无统计学意义(P=0.20)。4例(1.4%)CHADS2评分为0分的患者在CHA2DS2-VASc评分中为1分,14例(4.9%)CHADS2为1分的患者在CHA2DS2-VASc评分中≥2分。
2.2 不同抗栓方案治疗下的临床事件发生情况比较
本研究中抗凝患者68例(23.9%),未抗凝患者216例(76.1%)。抗凝患者中,61例服用华法林抗凝,7例服用新型口服抗凝药(利伐沙班3例,达比加群酯4例)。随访期间共142例(50%)患者出现血栓栓塞事件,其中脑卒中123例(43.3%),系统性栓塞36例(12.7%)。抗凝患者中的血栓栓塞事件(44.1% vs 51.9%)和脑卒中发生率(33.8% vs 46.3%)均略低于未抗凝患者,但差异均无统计学意义(P均>0.05);两类患者的出血发生率相当(16.2% vs 19.0%,P=0.60),见表 1。
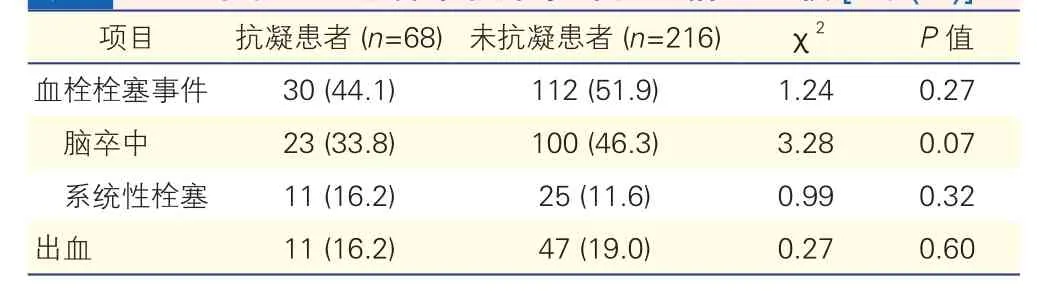
表1 抗凝与未抗凝患者中临床事件发生情况比较[例(%)]
216例未抗凝患者中,117例(41.2%)接受单药抗血小板治疗(阿司匹林或氯吡格雷),71例(25.0%)接受双联抗血小板治疗,28例(9.9%)未接受任何抗栓治疗;这三类患者中血栓栓塞事件发生率分别为51.3%、50.7%和57.1%,脑卒中发生率分别为45.3%、49.3%和42.9%,系统性栓塞发生率分别为11.1%、12.7%和10.7%,差异均无统计学意义(P均>0.05),见表2。
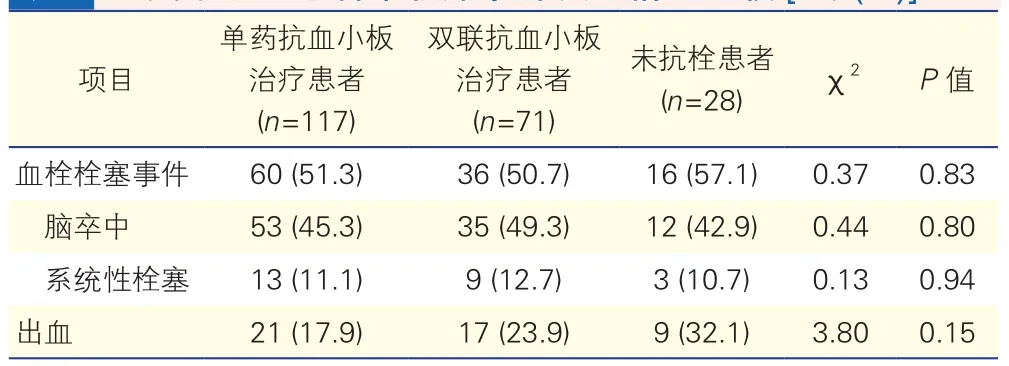
表2 三类未抗凝患者中临床事件发生情况比较[例(%)]
2.3 不同CHA2DS2-VASc评分患者中血栓栓塞事件发生率比较(图1)
随着CHA2DS2-VASc评分增加,男性和女性患者中血栓栓塞事件发生率均明显增加。当CHA2DS2-VASc评分为3分和4分时,女性患者中血栓栓塞事件发生率均明显低于相同分值的男性患者(P均<0.05)。而当CHA2DS2-VASc评分≤2分或≥5分时,相同分值的女性患者中血栓栓塞事件发生率与男性患者间的差异均无统计学意义(P均>0.05)。
2.4 发生与未发生血栓栓塞事件患者的临床特征比较(表 3)
将发生和未发生血栓栓塞事件患者的临床资料、冠脉病变、心功能指标、心肌标志物及用药情况进行比较分析后得出,发生血栓栓塞事件的患者年龄更大,合并陈旧性心肌梗死、脑卒中或血栓栓塞史的比例更高,合并高血压、高尿酸血症者较多,心功能指标较差(左心房增大、左心室射血分数降低、N末端B型利钠肽原水平升高、纽约心脏协会心功能Ⅲ~Ⅳ级),差异均有统计学意义(P均<0.05)。此外,发生血栓栓塞事件的患者中高脂血症的比例较低(P=0.02),抗凝比例略低于未发生血栓栓塞事件患者,但差异无统计学意义(P=0.27)。
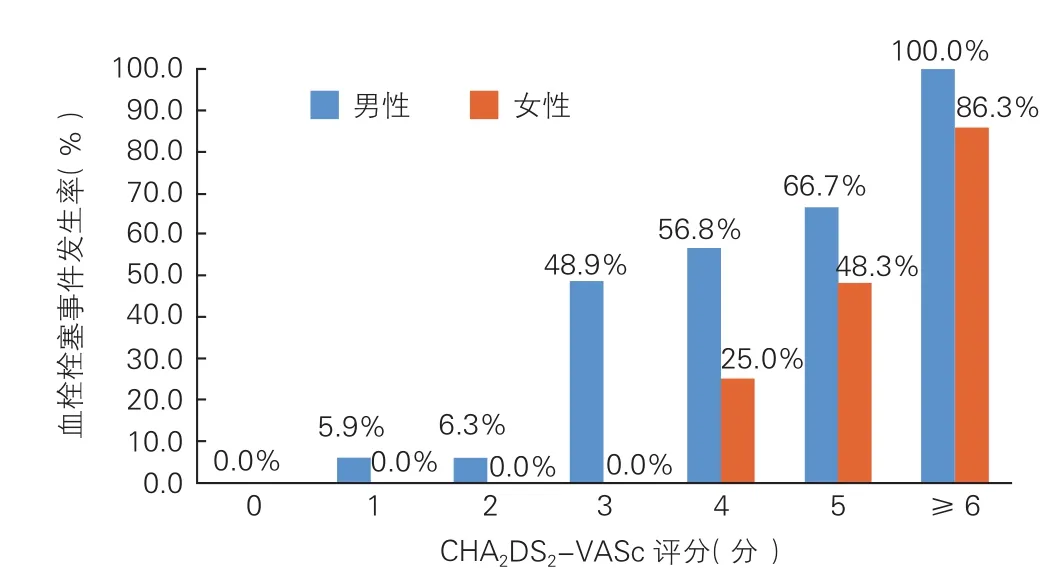
图1 不同CHA2DS2-VASc评分患者中血栓栓塞事件的发生率
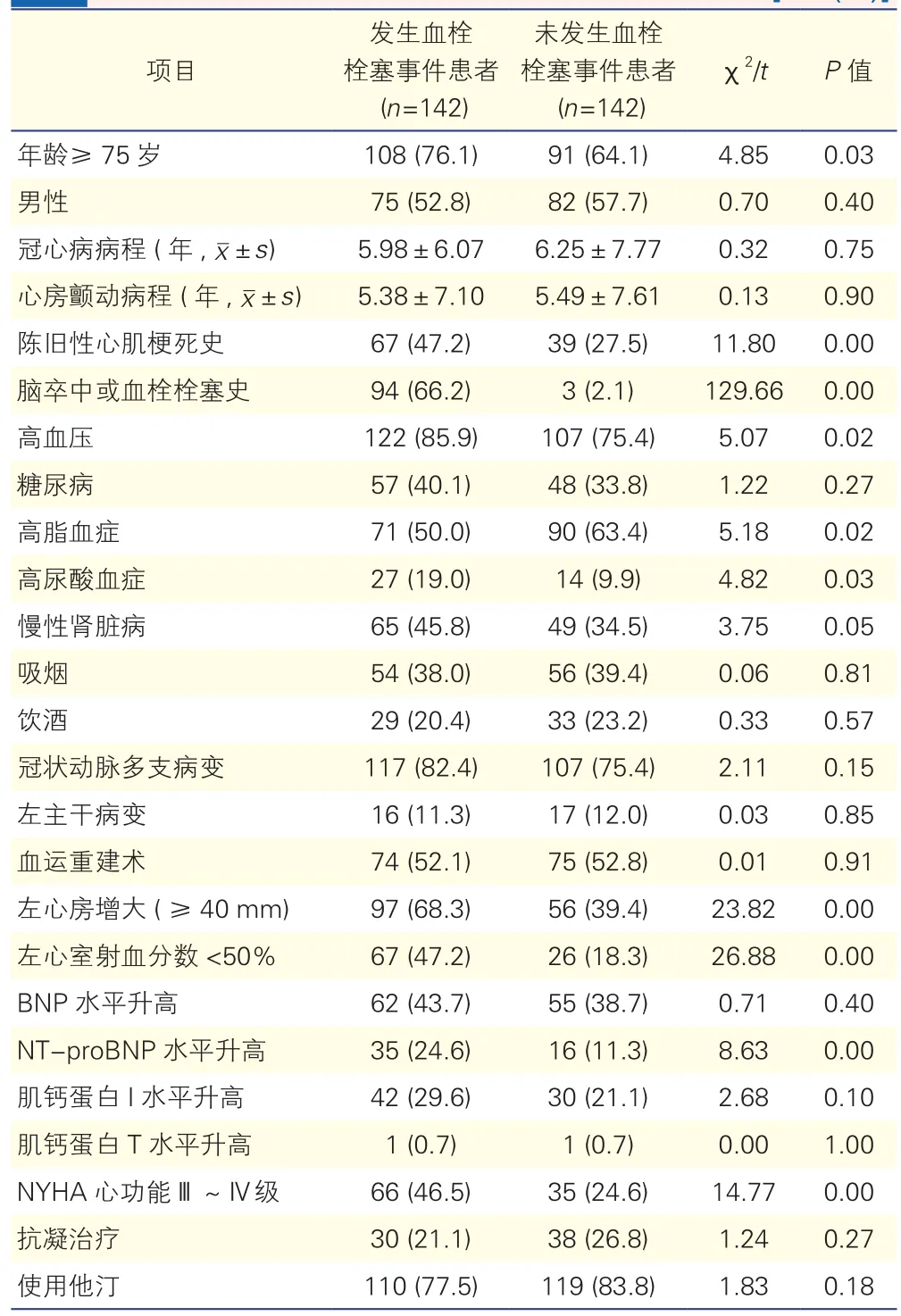
表3 发生与未发生血栓栓塞事件患者临床特征比较 [例(%)]
2.5 血栓栓塞事件的独立影响因素分析(表4)
二元Logistic回归分析显示,年龄≥75岁(OR=1.29)、 高 血 压(OR=1.45)、 慢 性 肾 脏 病(OR=1.33)、左心房增大(OR=3.11)、左心室射血分数<50%(OR=6.81)、纽约心脏协会心功能Ⅲ~Ⅳ级(OR=1.44)与血栓栓塞事件风险增加独立相关(P均<0.05),而抗凝治疗是血栓栓塞事件的独立保护因素(OR=0.32,P<0.05)。
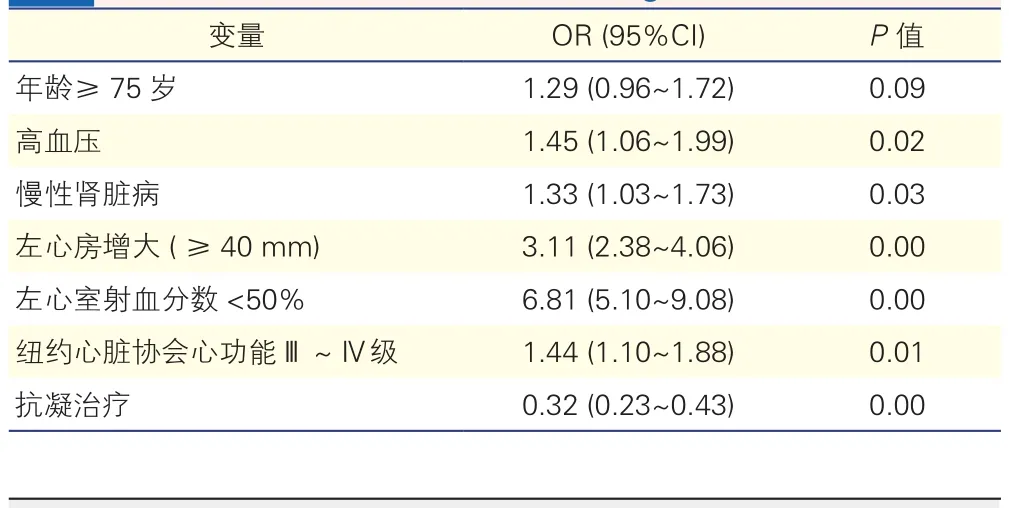
表4 血栓栓塞事件影响因素的二元Logistic回归分析结果
3 讨论
本组房颤合并冠心病患者中≥75岁者占70.1%,合并高血压和糖尿病患者比例较高,分别为80.6%和36.9%,而上述因素均是CHA2DS2-VASc评分中评估血栓栓塞风险的危险因素。因此,本研究中CHA2DS2-VASc评分≥2分者占90.1%,提示这部分人群为血栓栓塞高危人群,这与国内其他研究报道基本相近[1,3]。
本研究随访4年期间出现血栓栓塞事件的患者比例高达50%,其中主要是脑卒中,发生率为43.3%。既往文献报道,房颤患者中脑卒中的年发生率约为5%~15%[4],而国外房颤合并冠心病人群在规范抗凝后随访时的脑卒中发生率仍有1%~3%[5]。本研究与其他报道存在差异的原因可能与下列因素有关:(1)本研究中血栓栓塞高危人群比例高达90%,因此,远期血栓栓塞风险高于普通房颤患者;(2)研究观察的终点为脑卒中和系统性栓塞的复合事件,而非脑卒中,且随访时间较长(至少4年),因此算得的事件发生率为累计复合事件发生率;(3)研究对象均合并冠心病,冠脉介入治疗的比例较高,说明冠脉病变严重,而动脉硬化是一种全身性疾病,不少患者在诊断房颤时已有脑血管病史,无法判断房颤与脑血管病的发生孰先孰后,所以在采集临床资料时,这些患者也被归为血栓栓塞人群,有可能高估事件发生率;(4)本研究人群抗凝率较低,且基本都用华法林抗凝,而电话随访中发现不少患者服用华法林后国际标准化比值(INR)波动大或长期未达标,维持治疗窗内时间短,影响抗凝疗效,因此远期血栓栓塞事件发生率较高;(5)多项研究提示,亚洲房颤患者中缺血性脑卒中发生率高于非亚洲患者,可能与人种差异及遗传学背景不同有关[6-9]。
本研究中虽然血栓栓塞高危患者比例高达90.1%,但实际抗凝患者比例仅23.9%,存在着事件风险和预防治疗的严重不匹配,这种抗凝严重不足的情况在其他研究中也有体现[3],反映了我国目前房颤治疗领域中的一个现实问题。大多数患者在冠脉介入治疗术后选择长期单药抗血小板或双联抗血小板治疗而忽略了抗凝治疗,或担心出血风险而以抗血小板治疗代替抗凝治疗。在本研究单因素分析中,抗凝患者的脑卒中和血栓栓塞事件的发生率虽略低于未抗凝患者,差异无统计学意义,但经多因素回归分析后我们却发现,抗凝治疗可明显降低血栓栓塞事件(OR=0.32,95%CI:0.23~0.43,P=0.00),而抗血小板治疗患者与未抗栓患者的血栓栓塞事件发生率无差异。这印证了抗血小板治疗不能有效预防血栓栓塞事件,这类人群的抗栓治疗仍须以抗凝为基础。文献也曾报道,调整剂量的华法林可使脑卒中的相对发生风险降低64%,疗效优于单药抗血小板或双联抗血小板治疗。2016年欧洲心脏病学会房颤指南也建议,房颤合并冠心病患者的抗栓策略应视冠心病类型、冠脉介入治疗术后不同阶段及出血风险而定,总体原则是在抗凝的基础上联合抗血小板治疗(冠脉介入术后1年内或ACS发病1年内)或单纯抗凝治疗(冠脉介入治疗1年后)[10]。
由于本研究为单中心回顾性病例研究,未设立房颤或冠心病对照组,样本量有限,可能存在随机误差风险,导致一些组间差异难以显现。此外,研究的随访过程为非干预性研究,对患者INR监测及华法林剂量调整把控不够全面,导致有效抗凝的患者比例较低。我们会在后续研究中增加样本量,进一步扩大研究人群,发现更多可干预的危险因素,并通过主动监测INR提高抗凝疗效,从而改善人群的总体预后。
综上,房颤合并冠心病患者为房颤人群中的一类特殊群体,多为高龄患者,合并基础疾病多,血栓栓塞高危患者比例高,远期血栓栓塞事件发生率极高。为了改善远期预后,我们应控制好这类人群的血压和血脂水平,积极处理冠脉病变,维护和改善心功能,根据卒中危险评分给予有效的抗凝治疗。

