血清γ-谷氨酰转移酶水平与老年冠心病患者经皮冠状动脉介入治疗后远期死亡率的关系
王乐,周玉杰,丛洪良,胡越成,张敬霞,张迎怡
方法:选取2012-01至2013-01在北京安贞医院接受PCI的老年冠心病患者1 674例。根据血清GGT水平按三分位法将患者分为三组:GGT <20 U/L组(n=570),20~36 U/L组(n=549),>36 U/L组(n=555)。比较三组患者3年随访期内死亡率。
结果:随访期内共有146例患者死亡。GGT <20 U/L组、20~36 U/L组和>36 U/L组的全因死亡率分别为5.3%、8.6%和12.4%(P=0.000);心原性死亡率分别为2.5%、4.2%和4.5%(P=0.146);非心原性死亡率分别为:2.8%、4.4%和7.9%(P=0.000)。校正混淆因素后,GGT 20~36 U/L组和>36 U/L组全因死亡风险分别是<20 U/L组的1.719倍(95%CI:1.086~2.721,P=0.021)和 2.508倍(95%CI:1.627~3.865,P=0.000)。GGT 20~36 U/L组和>36 U/L组非心原性死亡风险分别是 <20 U/L 组的 1.587 倍(95%CI:0.842~2.991,P=0.153)和 2.828倍(95%CI:1.588~5.035,P=0.000)。多因素Cox回归分析显示:LogGGT是老年冠心病患者PCI术后3年全因死亡(HR=4.707,95%CI:2.427~9.126,P=0.000)和非心原性死亡(HR=18.901,95%CI:7.730~46.214,P=0.000)的独立预测因素。
结论: PCI术前血清GGT水平升高的老年冠心病患者,PCI术后远期全因死亡和非心原性死亡风险增高。
随着人口老年化和冠心病发病率不断升高,接受经皮冠状动脉介入治疗(PCI)的老年冠心病患者逐年增加。相关研究已经证实,老年冠心病患者接受PCI的有效性和安全性[1-2]。然而,与中青年PCI患者相比,老年PCI患者发生并发症和死亡的风险更高[3]。因此,如何正确识别老年PCI患者的预后不良,并及早给予强化治疗和密切临床随访,对改善患者预后具有重要意义。γ-谷氨酰转移酶(GGT)是反映体内氧化应激水平的指标,主要作为肝胆疾病和酗酒的标志。近年研究表明,GGT是心血管疾病发生的独立预测因素,血清GGT水平能够预测冠心病患者的远期死亡风险[4]。然而,评估血清GGT水平对老年患者预后影响的相关研究较少,结论也不一致[5-8]。血清GGT水平与老年PCI患者远期死亡风险是否存在相关性,目前尚缺乏针对中国人群的临床研究数据。因此,本研究的目的是通过观察老年PCI患者术前血清GGT水平与远期死亡关系,揭示GGT对老年PCI患者预后的评估价值。
1 资料与方法
研究对象:连续入选2012-01至2013-01在北京安贞医院成功接受PCI的老年(≥65岁)冠心病患者1 674例,男性948例,女性726例,年龄65~88(70.9±4.2)岁。根据GGT水平按三分位法将患者分为三组:GGT <20 U/L 组(n=570),20~36 U/L组(n=549),>36 U/L组(n=555)。比较三组3年随访期内死亡率。
入选标准:(1)患者年龄≥65岁;(2)患者在介入术前接受GGT测定。排除标准:(1)各种急慢性感染、恶性疾病、肝脏疾病、长期酗酒和心原性休克患者;(2)临床资料或冠状动脉造影资料不全者;(3)随访过程中失访的患者。
资料收集:记录患者性别、年龄、体重指数和吸烟情况;是否合并高血压、高脂血症和糖尿病;是否有陈旧性心肌梗死史、PCI史和冠状动脉旁路移植术(CABG)史;记录患者的临床诊断,血清GGT、空腹血糖、血肌酐和C反应蛋白水平;记录冠状动脉造影情况。
随访及研究终点:随访包括心内科住院、心内科门诊随访和电话随访。随访最后截止到2016-01,平均随访36个月。随访内容包括研究终点及其发生的时间。研究终点包括:全因死亡、心原性死亡、非心原性死亡、非致死性心肌梗死、卒中和再次血运重建以及主要不良心脑血管事件(MACCE,包括:心原性死亡、非致死性心肌梗死、脑卒中及再次血运重建的联合终点)。
统计学方法:采用SPSS 20.0统计学软件进行统计学分析。计量资料先进行正态性(Kolmogorov-Smirnov)检验,正态分布的计量资料以 ±s表示,三组间的比较采用单因素方差分析。非正态分布的计量资料采用M(Q1,Q3)表示,组间比较采用Mann-Whitney U检验。本研究中血清GGT水平不符合正态分布,以10为底数正态转换后进入计算。计数资料以率或构成比表示,组间比较采用χ2检验,若任意频数<5,则采用Fisher精确检验。采用多因素Cox分析评估死亡的预测因素。采用双侧检验,P<0.05为差异有统计学意义。
2 结果
2.1 不同血清GGT水平三组患者临床特点比较(表1)
GGT <20 U/L组、20~36 U/L 组和>36 U/L组患者比较,年龄、女性患者所占比例、体重指数、吸烟及合并高脂血症和糖尿病患者所占比例、陈旧性心肌梗死的发生率、冠状动脉病变血管数及合并多支血管病变比例、血清C反应蛋白、血肌酐和空腹血糖水平,差异均有统计学意义(P均<0.05)。患者PCI史、CABG史、左心室射血分数及临床表现,三组间差异均无统计学意义(P均>0.05)。
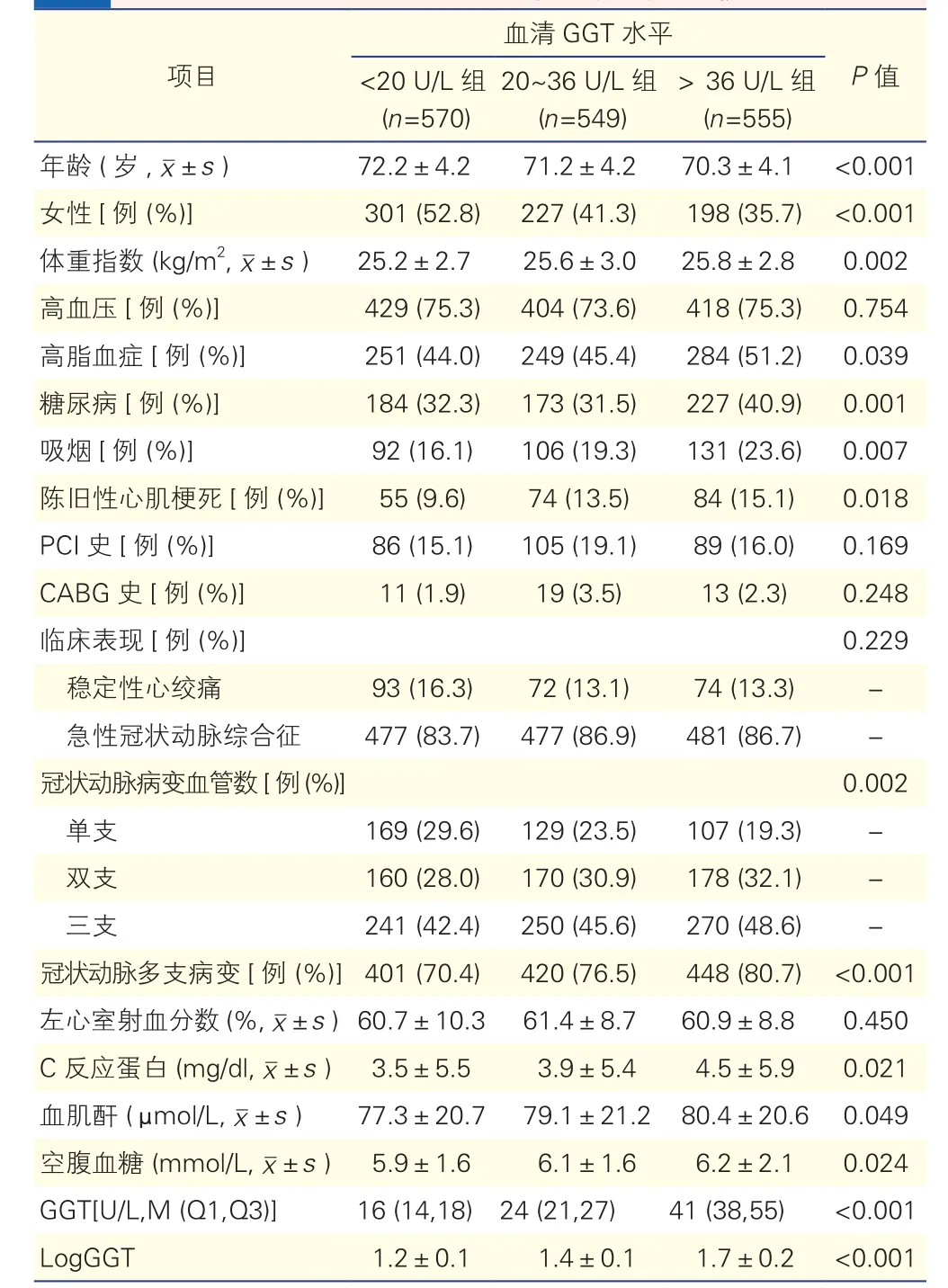
表1 不同血清GGT水平三组患者临床特点比较
2.2 不同血清GGT水平三组患者介入术后3年主要不良事件的比较(表2)
GGT <20 U/L 组、20~36 U/L 组和>36 U/L组患者比较,老年冠心病患者PCI术后3年的全因死亡率和非心原性死亡率,差异均有统计学意义(P均=0.000)。3组心原性死亡、非致死性心肌梗死、脑卒中、再次血运重建和MACCE的发生率差异均无统计学意义(P均>0.05)。
2.3 老年冠心病患者介入术后3年死亡的Cox回归分析(表3)
未调整的Cox回归分析显示,GGT 20~36 U/L组和>36 U/L组 全因死亡风险分别是<20 U/L组的1.651倍(95%CI:1.044~2.610,P=0.032) 和 2.486 倍(95%CI:1.620~3.817,P=0.000)。GGT 20~36 U/L 组 和 >36 U/L组非心原性死亡风险分别是<20 U/L组的1.581倍(95%CI: 0.840~2.977,P=0.156)和2.976倍(95%CI:1.680~5.275,P=0.000)。随着血清 GGT水平升高,全因死亡率和非心原性死亡率均呈线性升高趋势(Ptrend均 =0.000)。
校正年龄、性别、高血压、糖尿病、高脂血症、吸烟、陈旧性心肌梗死、CABG史、PCI史、急性冠状动脉综合征、左心室射血分数、体重指数、血肌酐、空腹血糖、C反应蛋白等因素后,Cox回归分析显示,GGT 20~36 U/L组和>36 U/L组全因死亡风险分别是<20 U/L组的1.719倍(95%CI: 1.086~2.721,P=0.021)和2.508倍(95%CI:1.627~3.865,P=0.000)。GGT 20~36 U/L 组 和 >36 U/L组非心原性死亡风险分别是<20 U/L组的1.587倍(95%CI: 0.842~2.991,P=0.153)和2.828倍(95%CI:1.588~5.035,P=0.000)。随着血清 GGT 水平的升高,全因死亡率(Ptrend=0.000)和非心原性死亡率(Ptrend=0.001)均呈线性升高趋势。
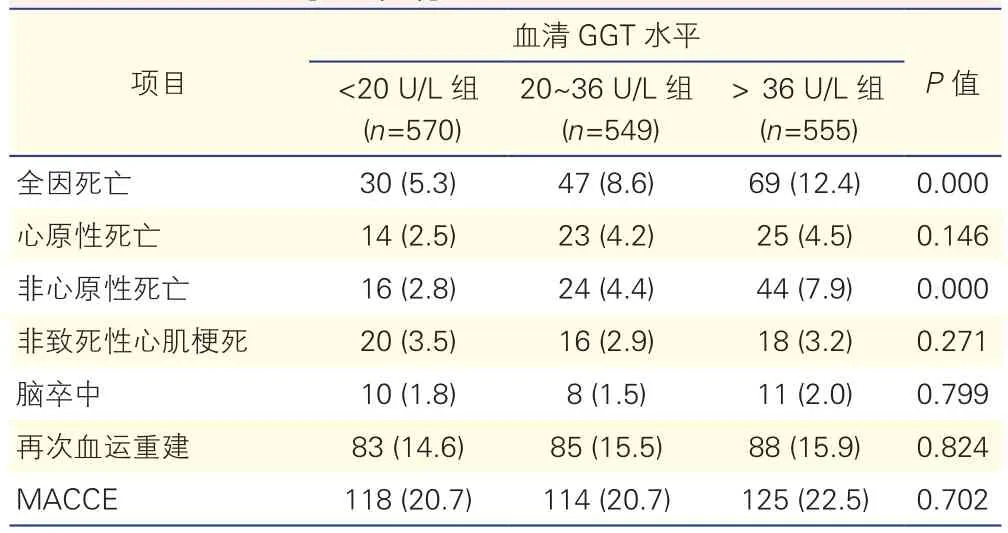
表2 不同血清GGT水平三组患者介入术后3年主要不良事件的比较[例(%)]

表3 老年冠心病患者介入术后3年死亡的Cox回归分析
2.4 老年冠心病患者介入术后3年死亡的多因素Cox回归分析(表4)
多因素Cox回归分析显示:LogGGT、年龄、高血压和左心室射血分数是全因死亡的独立预测因素(P均<0.01),LogGGT、年龄、高血压和吸烟是非心原性死亡的独立预测因素(P均<0.05)。

表4 老年冠心病患者介入术后3年死亡的多因素Cox回归分析
3 讨论
流行病学研究表明,血清GGT水平能预测普通人群和冠心病患者的全因死亡和心血管死亡风险。但是,血清GGT对老年人群的远期死亡风险的预测作用存在争议。Lee等[5]对163 944 例成人进行长达17年的随访后发现,GGT是年轻人群心血管死亡的独立预测因素,而对年龄≥70岁人群的心血管死亡风险没有预测作用。Ghouri等[6]进行系统综述后发现血清GGT与老年人群的心血管死亡风险无关。而Koehler等[7]研究发现血清GGT水平与老年人群的远期全因死亡风险呈正相关。Loomba等[8]进一步研究发现,血清GGT是老年人群全因死亡、心血管死亡和肝脏疾病相关的死亡的独立预测因素。尽管冠状动脉血运重建治疗可能会降低GGT对冠心病患者预后的预测价值[9],本研究结果显示,血清GGT水平仍能够独立预测老年冠心病患者介入术后3年全因死亡和非心原性死亡风险。
本研究发现,随着血清GGT水平升高,老年冠心病患者PCI术后死亡风险升高。本研究中,随着血清GGT水平增高,患者合并糖尿病、高血压、肥胖、吸烟等心血管危险因素比例增高,合并陈旧性心肌梗死和肾功能损害比例增高,血清C反应蛋白浓度也逐渐升高。这些危险因素、并存疾病和系统炎症增加了患者术后的死亡风险。同时,本研究提示,血清GGT水平升高,患者合并多支病变的比例增高。既往研究发现,GGT水平升高,非酒精性脂肪肝的发病风险增高[10],GGT能够预测心力衰竭和心房颤动的发生[11-13],GGT能够增加室性心律失常和猝死的发生风险[11,14]。此外,血清GGT水平是介入术后支架内再狭窄的标志物[15];GGT与直接PCI后的无复流以及急性心肌梗死患者介入术后对比剂肾病的发生密切相关[16,17],从而进一步增加患者术后心血管不良后果。研究表明,动脉粥样硬化斑块中存在活性的GGT,GGT可以通过氧化应激和炎症反应增加斑块的不稳定性,从而增加心血管事件[18]。然而,本研究发现,血清GGT水平与老年冠心病PCI患者心原性死亡风险无关。本研究中,发生心原性死亡患者数量少,会造成统计学效能不足,但是,其他因素可能会削弱GGT与心原性死亡的关系。首先,尽管目前已有研究证实血清GGT能够预测老年人群的心原性死亡风险,但既往大量研究表明,年轻人群血清GGT水平与心原性死亡相关性强于老年人群[4]。GGT与不同年龄人群心原性死亡风险相关性可能不同。其次,现有证据表明,与年轻患者相比,老年患者能够更多地从PCI中获益。本研究中,所有患者均接受了PCI,血运重建治疗可以通过抵消GGT对动脉粥样硬化斑块不稳定性的影响而削弱GGT对心原性死亡的预测价值[9]。最后,与一般冠心病患者相比,PCI患者在介入术后通常会接受更加有效的他汀和抗血小板治疗。这些药物能够通过稳定斑块、降低斑块破裂造成血管急性闭塞的风险,从而减少急性冠状动脉事件和心原性死亡风险。而且动物实验表明,他汀类药物能够抑制E基因敲除大鼠主动脉粥样斑块内GGT的表达[19]。
当今的介入治疗时代,患者介入术后发生的死亡近2/3是由非心原性原因所致,非心原性死亡已经超过心原性死亡成为冠心病患者死亡的最主要的原因[20],这与本研究结果相似,这也充分证明了冠心病二级预防的有效性。来自美国人群的调查研究表明,血清GGT升高与人群的全因死亡以及由肝脏疾病、癌症、糖尿病造成的死亡相关,而与心原性死亡无关[21]。来自韩国的人群研究表明,调整肝脏疾病后,GGT仍能预测全因死亡和癌症死亡风险的增加[22]。近年的三项研究表明,GGT能够独立预测冠状动脉造影证实的冠心病患者3年非心原性死亡风险,并且这种关系独立于传统的心血管危险因素[23-25]。本研究发现,即使患者接受PCI,GGT仍能够预测老年冠心病患者介入术后的非心原性死亡风险。这充分反映了冠心病患者介入术后心原性死亡和非心原性死亡的当今流行病学趋势。
总之,对于老年冠心病患者,PCI术前血清GGT水平升高可以增加PCI术后长期的全因死亡和非心原性死亡风险,GGT能够为老年冠心病患者介入术后的预后判断提供信息。

