HPV感染高危女性宫颈癌认知程度影响因素及预防性HPV疫苗接种效果调查分析
曾江忠,蔡小核,朱非白,许张晔
(1.温州市中心医院,浙江温州325000;2.温州医科大学附属第二医院,浙江 温州325000)
研究显示通过接种预防性人乳头瘤病毒(HPV)疫苗有望成功预防宫颈癌的发生[1-2]。但对于宫颈癌的认知程度较低、担忧疫苗安全性以及疫苗接种费用较高等因素导致诸多发展中国家的疫苗接种普及率较低[3]。在此研究中,笔者分析了本院HPV感染高危女性对宫颈癌的认知情况,总结影响因素及预防性HPV疫苗的效果,现将研究结果及经验报道如下。
1 资料与方法
1.1 临床资料 选取2015年2月—2018年2月于我院门诊行宫颈癌筛查的1 244例妇女为观察对象,其中445例经2代杂交捕获法检测出高危HPV感染,将其作为调查分析对象,研究中脱落45例,纳入此次研究中共400例,年龄21~60岁,平均(35.27±2.83)岁。纳入标准:①经检查确诊为HPV感染高危者;②均有性生活史但无子宫切除史;③无精神障碍,有认知能力且能够顺利完成此次调查问卷者;④研究资料及随访调查资料均完整;⑤对此次研究知情且获得医院伦理委员会批准通过,签署了知情同意书。排除标准:①哺乳期、妊娠期女性;②化疗禁忌以及盆腔放射史;③资料不全。脱落标准:①不符合以上标准;②拒绝参与此次研究;③调查问卷填写不全。
1.2 方法 在患者知情后向其发放相关调查问卷,主要内容由专业医师讨论研究并通过实验后确定,主要包括年龄、接受教育程度、对宫颈癌的认知度以及家庭收入情况,其中宫颈癌认知度包括:知晓:>7 分;了解:5~7 分;不知晓:<5 分。调查问卷的总分计100分,认知良好:≥60分;认知不良:<60分。1 244例接受宫颈癌筛查的女性中,无性生活史者799例,HPV均呈聚合酶链反应阴性以及血清阴性。在1 244例患者中,自愿接受预防性HPV疫苗女性共306例,以其为研究组,均接受预防性HPV疫苗治疗,疫苗中含有HPV16/18型病毒样颗粒,通过酵母培养基予以制备,以ASO4为佐剂,在半年内分3次注射完成,具体注射时间分别为0、2以及6个月,余493例均拒绝接受HPV疫苗注射,以其为对照组,在同期给予安慰剂,所有患者均随访50个月,除去脱落病例后,研究组共纳入140例,对照组319例。
1.3 统计学方法 回收文中所有调查问卷,将数据录入Epidata3.0软件并采用SPSS20.0对计量或计数数据予以统计学分析,主要采用%、均数±标准差(±s)等进行表示,对计量资料予以t检验分析,计数数据给予χ2检验,对于宫颈癌认知相关影响因素予以多因素Logistic回归分析,P<0.05表示差异有统计学意义。
2 结果
2.1 400例HPV高危女性患者对宫颈癌相关知识的认知程度分析 宫颈癌相关知识主要包括:HPV病毒传播路径、HPV感染高危类型、宫颈癌与HPV之间的关系、HPV阳性结果、宫颈癌筛查的意义、宫颈癌能否痊愈等,其中宫颈癌筛查的意义以及宫颈癌能否痊愈两项知晓率较高,分别为53.50%(214/400)、65.00%(260/400),其余知识知晓率较低,见表1。
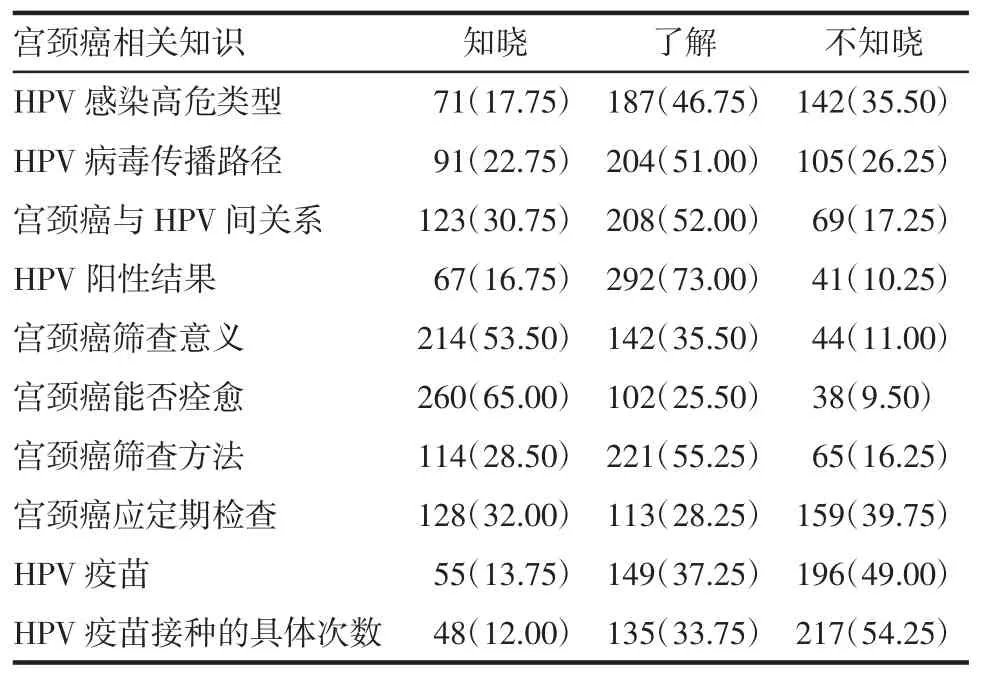
表1 400例HPV高危女性患者对宫颈癌相关知识的认知程度 例(%)
2.2 宫颈癌认知程度不同者的一般资料情况比较此次研究中,患者的一般情况包括:年龄(χ2=48.492,P<0.05)、受教育年限(χ2=40.947,P<0.05)、婚姻情况(χ2=43.174,P<0.05)、居住地(χ2=23.901,P<0.05)、家庭收入(χ2=67.902,P<0.05)、职业分布(χ2=40.947,P<0.05)、怀孕次数(χ2=1.803,P>0.05)。400例患者中,认知良好者174例,占43.50%,认知不良者226例,占56.50%,见表2。
2.3 宫颈癌认知程度不同者的Logistic回归分析将上述结果中,差异有统计学意义的各项因素纳入至Logistic回归分析,应变量:宫颈癌认知度,自变量:职业、居住地、婚姻情况、年龄、家庭月收入,通过多因素Logistic回归分析得出,患者年龄、居住地、婚姻情况、家庭月收入以及受教育年限宫颈癌认知度的高危影响因素,见表3。
2.4 预防性HPV疫苗接种效果情况分析 研究组持续性HPV感染、HPV16/18型机会感染以及宫颈CINⅠ~Ⅱ级发生率明显低于对照组且差异有统计学意义(P<0.05),见表 4。
3 讨论
研究结果发现仅有30.75%的观察对象对宫颈癌与HPV间的关系有一定认知度,而对HPV病毒传播路径、HPV感染高危类型、HPV阳性结果、HPV疫苗及宫颈癌检查方法的了解均较低,由此说明,对于本地区的宫颈癌知识宣教工作仍需加强,扩充宫颈癌知识宣传途径,提高宣传力度等,通过多种渠道提高女性对宫颈癌及HPV感染的了解,据报道揭示,HPV以及宫颈癌有关知识的缺乏是影响宫颈癌顺利进行筛查的主要因素之一,也因此应该加强宫颈癌的早期筛查、宫颈癌病变因素以及宫颈癌预防等有关知识的宣传力度从而提高本地区女性对宫颈癌疾病的认知程度[4-5]。
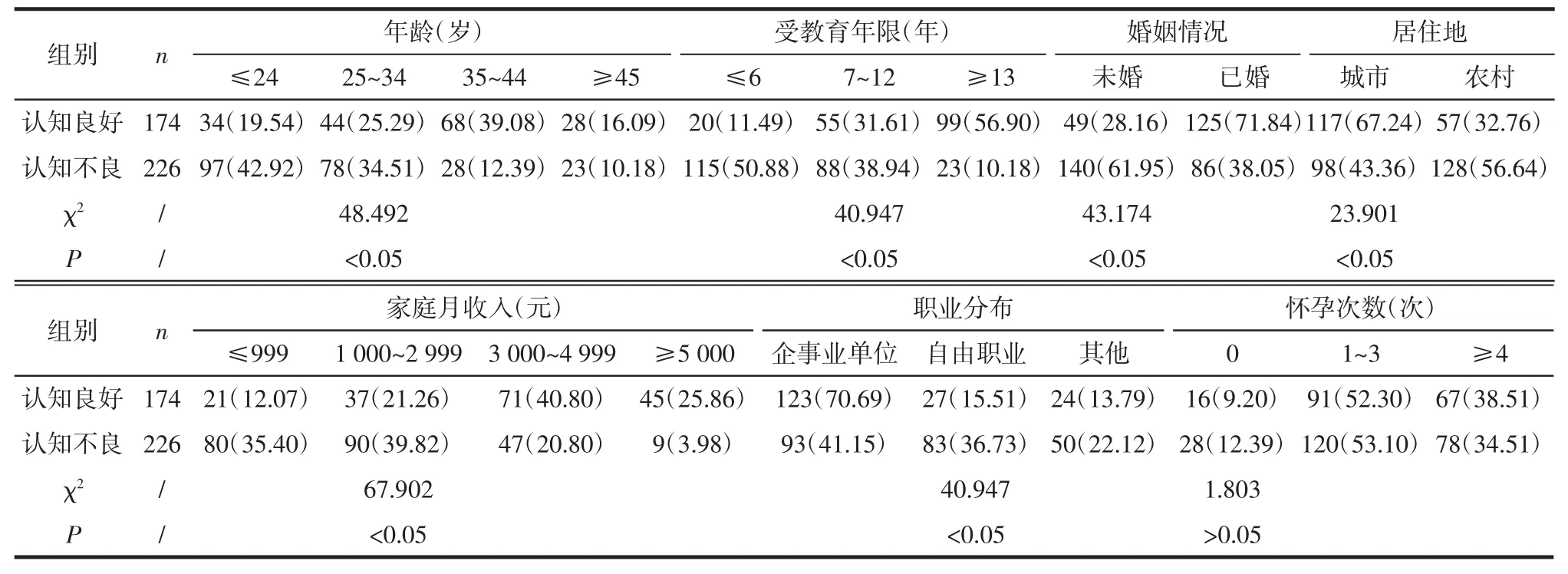
表2 宫颈癌认知程度不同者的一般资料情况比较 例(%)
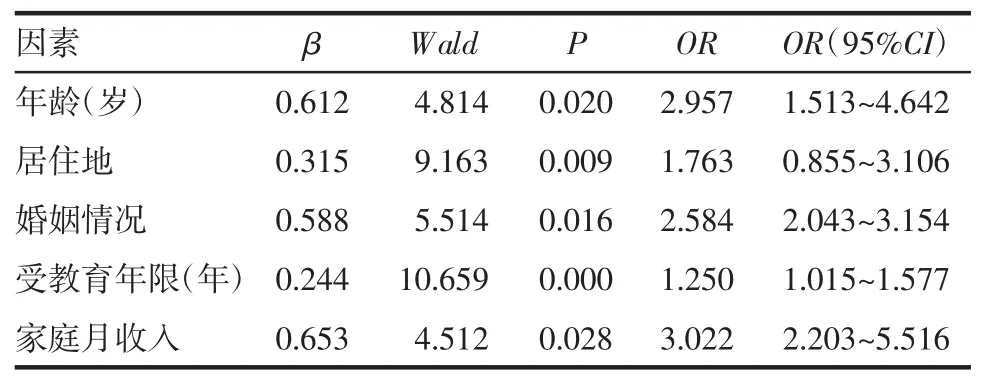
表3 宫颈癌认知程度不同者的Logistic回归分析
本研究结果揭示,影响HPV感染高危女性患者对宫颈癌认知程度的主要影响因素包括年龄、居住地、婚姻情况、家庭月收入以及受教育年限,这一结论也与国内大量权威性研究结果相符[6-7]。因此,要加强对低学历人群、农村女性、低收入女性等进行宫颈癌有关知识的宣教工作,加强基层各医疗中心及相关单位对该病的宣传,并积极引导媒体及有关组织参与进来,扩充女性群体获取宫颈癌有关知识的渠道,从而实现提高对宫颈癌病变认知程度的目的[8-9]。目前,笔者了解HPV16/18型为高危HPV感染亚型,这也是造成全球范围宫颈癌高发生率的主要类型,而持续性的HPV感染会导致机体细胞生物分子学发生明显改变进而影响正常周期,并与促癌因子达成了协同效果,极易引发宫颈癌[10-11]。在以往的文献中,笔者发现持续性HPV感染会增加CINⅡ~Ⅲ的发生几率,且增加了持续时间,也因此导致癌前病变以及宫颈癌变的风险明显升高[12]。研究证实HPV发展为宫颈癌的时间超过10年,因此将宫颈癌作为观察的最终点需要较长时间的随访调查,增加了观察分析的难度[13]。在临床研究及实践中CINⅡ已经隶属于癌前病变,而研究也表明宫颈癌的诱发因素中,HPV持续感染是主要因素之一。而HPV疫苗也主要通过对HPV感染进行预防尤其是对HPV16/18型感染的预防,从而降低宫颈癌的发生率,因此在此次分析中,选取HPV持续感染以及CINⅠ~Ⅱ级来予以评估HPV疫苗的预防效果,结果揭示,研究组中持续性HPV感染、HPV16/18机会性感染以及CINⅠ~Ⅱ级发生率显著低于对照组(P<0.05),由此说明预防HPV疫苗能够明显降低HPV感染的发生风险,而相关报道也揭示[14],通过预防性HPV疫苗对于宫颈上皮病变的保护效果达到100%,这也从侧面证实了此次分析的结论,此外有关研究也揭示,预防性HPV疫苗能够明显降低宫颈癌的发生率,在研究中,HPV疫苗对于CINⅡ以及上皮病变的保护机制显示,HPV机会性感染的保护效果高达95%以上,而对持续性感染的保护作用更高达100%[15]。
综上所述,对于HPV感染高危女性,尤其是农村女性、低学历以及收入较低的女性群体,相关部门一定要加强宫颈癌有关知识的宣教力度,充分了解预防性HPV疫苗接种的价值和意义,预防性HPV疫苗接种能够从源头降低宫颈癌的风险率,但对于疫苗接种方案还需要进一步强化完善。

