肥厚型心肌病伴心房颤动的相关因素分析*
邹思聪 赵玫
肥厚型心肌病(HCM)是一种遗传为主的原发性心肌病,主要表现为左心室室壁增厚[1]。肌节基因突变、代谢异常、线粒体心肌病、神经肌肉疾病、畸形综合征、浸润性疾病/炎症、内分泌疾病及药物等病因均可能导致HCM[2]。心房颤动(AF)是HCM患者预测不良后果的重要因子之一,其发病率为10%~28%[3-5]。HCM患者伴发AF与血栓栓塞事件高度相关,心力衰竭及总死亡率显显著增加,因而此类患者的长期预后相对较差[6]。笔者通过回顾性分析收集130例HCM患者的临床资料,总结HCM伴发AF患者与超声心动图指标的特点,对此类患者的临床诊断及治疗提供参考。
1 资料与方法
1.1研究对象 本研究选自本院2012年1月1日至2017年4月30日住院并经心脏彩超诊断HCM患者130例,其中HCM伴AF 24例。记录患者姓名、性别、住院时的年龄、家族史、过敏史、晕厥史、症状、NYHA心功能分级、治疗情况等一般资料,记录患者的左房内径、右室内径、主动脉内径、室间隔厚度、肺动脉内径、左室舒张末内径、左室后壁厚度及左室舒张功能等超声心动图指标。
1.2诊断及排除标准 根据2007年中国心肌病诊断与治疗指南,超声心动图显示左室室壁或(和)室间隔厚度大于或等于15 mm并排除系统疾病、高血压、冠心病、心脏瓣膜病、先天性心脏病、代谢病伴发心肌肥厚、运动员心脏肥厚及其他可能引起心肌肥厚的情况即可诊断HCM[1]。根据2010年欧洲心脏学会(ESC)AF管理指南:心电图显示“绝对”不规则的R-R间期、存在不明显的P波和(或)可变的两心房激活时间间隔即为AF[7]。左室舒张功能减低,依据2016年ASE/SCAI指南,超声心动图示二尖瓣E/A比值和e′速度的减低。

2 结果
2.1四组患者一般情况比较 收集的130例HCM心肌病患者中,发生AF患者24例(18.46%),其中阵发性AF患者9例,持续性AF患者15例。NAF+NOHCM组80例、NAF+HOCM组26例、AF+NOHCM组17例、AF+HOCM组7例。住院患者中,4组心悸、胸痛、年龄、病史/年差别有统计学意义(P<0.05),使用β受体阻滞剂、钙通道阻滞剂(Calcium channel blockers, CCB)、抗凝药物组间比较差异显著(P<0.05)。4组患者的性别、家族史、晕厥史、气短、过敏史等一般情况方面无明显差异,使用血管紧张素转化酶抑制剂(ACEI)/血管紧张素受体阻断剂(ARB)、胺碘酮等药物及起搏器、射频消融术、埋藏式心脏转复除颤器(ICD)治疗方式方面无差异(表1,2)。4组NYHA心功能分级差异有统计学意义(P=0.000),见表3。
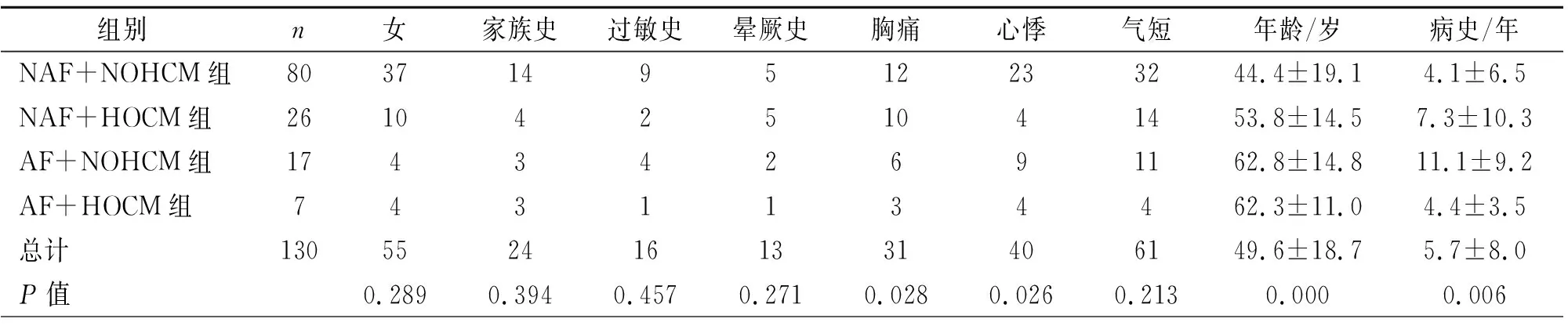
表1 四组一般情况比较
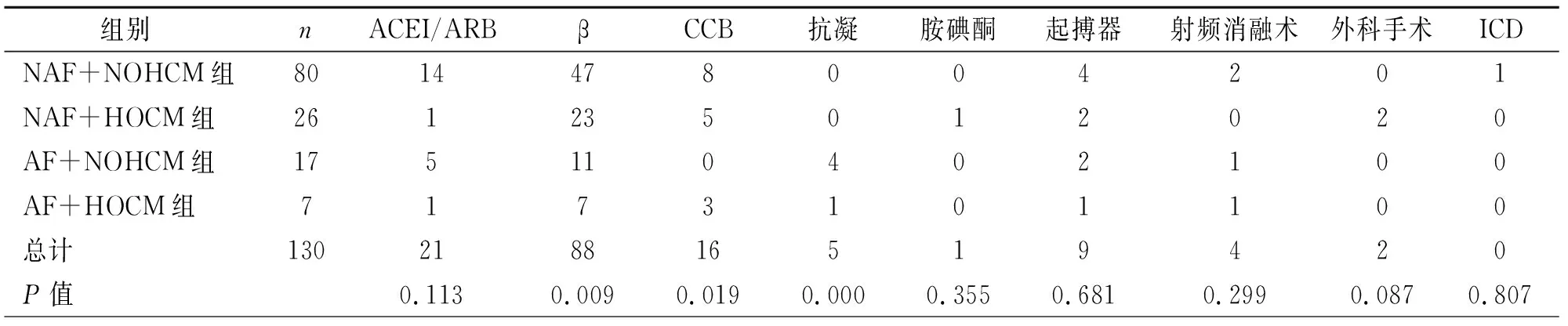
表2 四组治疗情况比较
注:ACEI/ARB=血管紧张素转换酶抑制剂/血管紧张素受体阻滞剂,CCB=钙通道阻滞剂,ICD=埋藏式心脏转复除颤器
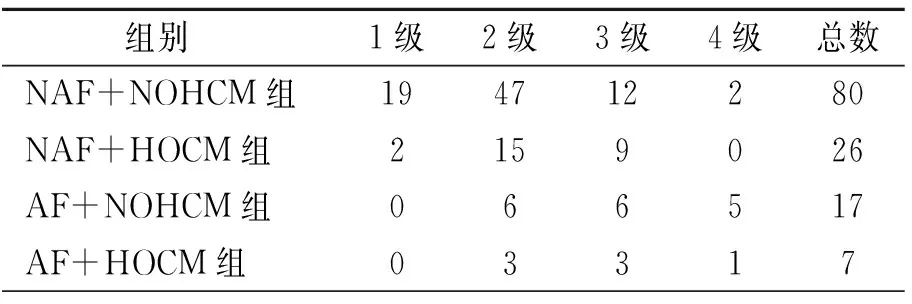
表3 四组NYHA心功能数据
2.2超声心动图指标与AF发生相关性 四组左房内径、左室舒张末内径、左室缩末容积、射血分数组间差别有统计学意义(P<0.05)。4组的左室舒张功能减低、主动脉根部内径、右室内径、左室舒末内径、室间隔厚度、左室后壁厚度、肺动脉内径、左室舒末容积、每搏量无差别(表4)。多因素Logistic 回归分析, NOHCM患者伴发AF与年龄、左房内径、射血分数相关(表5)。HOCM患者伴发AF与病史、年龄、左房内径相关(表6)。
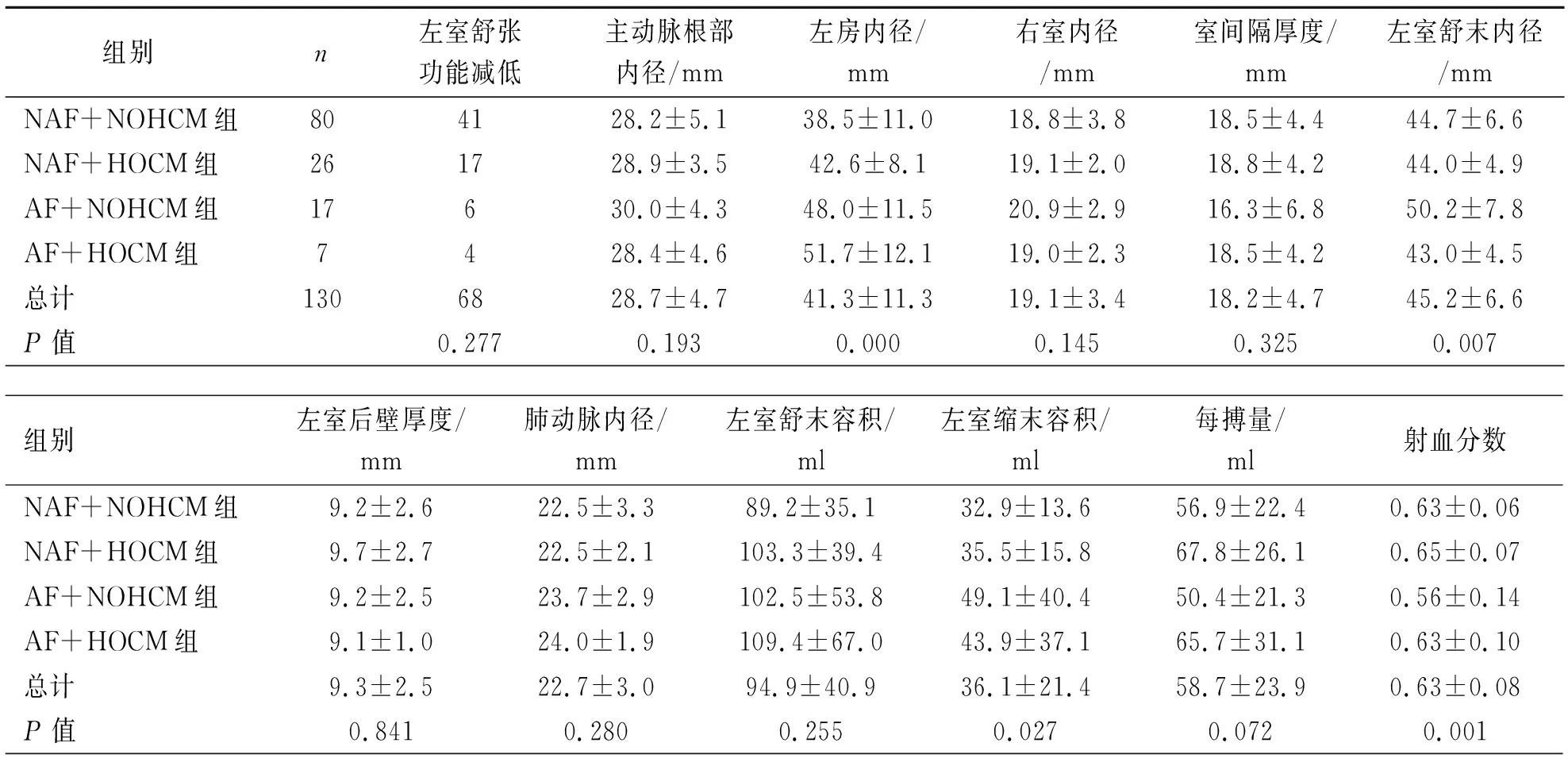
表4 四组超声心动图指标比较
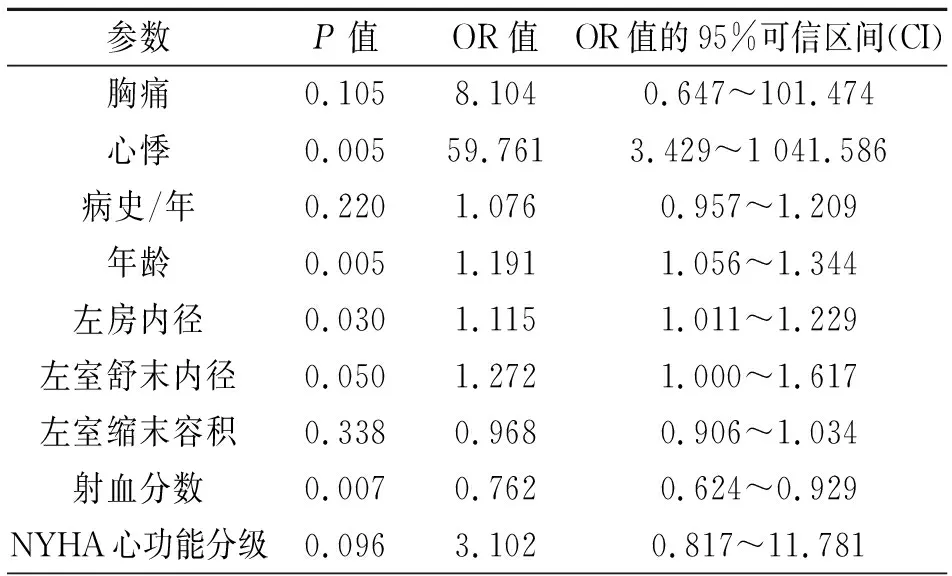
表5 多因素Logistic 回归分析结果 (AF+NOHCM组与NAF+NOHCM组比较)
3 讨论
过去,人们普遍认为HCM是一种比较罕见的疾病,然而近期的临床研究表明在一般人口中HCM患病率高达0.2%(或1/500),使之成为最常见的心血管遗传疾病之一[9]。在1970年,HCM相关的AF首次由国家心肺研究所已发表的病例系列报道[10]。随着研究深入发现,HCM患者AF的发病率约1/5。
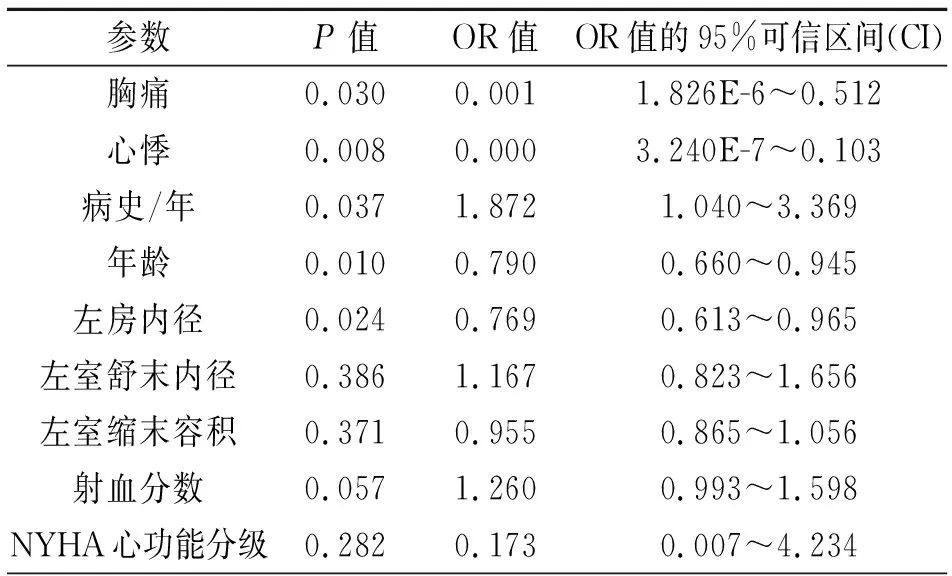
表6 多因素Logistic 回归分析结果 (AF+HOCM与NAF+HOCM组比较)
AF发生是因为结构改变和/或电生理异常。研究表明内皮素-2(EDN2)A985等位基因突变、睡眠呼吸暂停综合征、胰岛素抵抗等因素均可使HCM患者发生AF,均是使左房增大而导致AF的发生。左房大小是HCM患者AF发生率最重要的决定因素之一[11]。本文研究显示,对于HCM患者,无论左室流出道是否梗阻,左房内径越大发生AF的可能性越大。有研究表明无论是否患AF,左房内径是HCM患者猝死和潜在致死性心律失常事件的风险的标志,因此必要考虑预防左房内径扩大的HCM患者猝死的风险[12]。
最新研究表明无论左室流出道是否阻塞,室间隔HCM患者AF发生率较高[13]。本文研究,AF发生与室间隔厚度差别无统计学意义。NOHCM伴AF与患者射血分数相关,可能由于心肌收缩力减弱导致每搏量减少,心室舒张末期容积无差异,从而导致射血分数相对减低。对于HOCM患者伴发AF与病史/年相关,随着发病时间的增长,流出道梗阻时间越长,心房处于持续性高压力状态,可能导致心肌纤维化及心脏传导系统损伤,更易导致AF的发生。HCM发生AF与NYHA心功能分级无差别。此外,建议有心悸、胸痛症状的患者反复行心电图及动态心电图检查,评估患者的状态,为临床的诊断与治疗提供参考。
在60岁以上患者中,AF的患病率随年龄增长而逐渐增加[14]。HCM患者年龄越大,伴发AF的可能性越大。年龄是HCM患者伴发AF的相关因素之一。对于HCM伴发AF患者的治疗方面,卡方检验使用β受体阻滞剂、CCB及抗凝药物有差别,其他治疗方式无差别,指南推荐倍他乐可等β受体阻滞剂为HCM患者治疗的一线用药[1]。
本文将HCM分为梗阻性和非梗阻性,所得危险因素有差别,可能因疾病差异引起,亦可能因研究样本数量较少及超声心动图的主观性较强等因素导致结果差异。本文研究HCM患者这类特殊人群发生AF的超声心动图特点,NOHCM患者发生AF与每搏量、HCM患者发生AF与主动脉内径相关。目前,国内尚缺少对HCM患者的大样本研究证据,因此需进一步研究导致HCM患者易患AF的可能发生机制,对临床的诊断与治疗提供新的依据。

