支气管肺泡灌洗术联合无创机械通气治疗重症哮喘患者的临床效果
宋晓峰
(河南省汝州市第一人民医院 消化血液内科,河南 汝州 467599)
重症哮喘是指发作持续时间>24 h,经β受体激动剂、糖皮质激素及茶碱类等药物治疗后,临床体征与症状仍持续存在的哮喘[1]。临床表现为气喘、咳嗽及胸闷突然加重等[2]。部分重症哮喘患者发病急骤,可在短时间内演变成危重状态,易引起呼吸衰竭、重症气道阻塞等,甚至危及患者生命[3]。以往临床常采用无创机械通气治疗重症哮喘患者,能有效改善患者病情,但仍有部分患者治疗后病情无明显改善[4]。本研究中,笔者采用无创机械通气联合支气管肺泡灌洗术(bronchial alveolar lavage, BAL)治疗重症哮喘患者30例,取得较好疗效,现报告如下。
1 资料与方法
1.1 临床资料
选择2015年9月-2016年11月汝州市第一人民医院收治的重症哮喘患者60例,根据治疗方式不同将患者分为两组,各30例。观察组中男19例,女11例;年龄 24~48(34.45±2.53)岁;病 程 6~20(13.65±0.64)d; 发作频率(2.58±0.26) 次;发作持续时间(2.83±0.28) h。对照组中男21例,女9例; 年龄23~49(34.51±2.49)岁;病程 5~20(13.49±0.67) d;发作频率(2.62±0.25)次;发作持续时间(2.84±0.29)h。两组基线资料有可比性。
1.2 方法
两组均给予持续高流量吸氧、解痉平喘、雾化吸入、纠正水电解质紊乱及抗炎等常规治疗。在此基础上,对照组予以无创机械通气治疗,按常规无创机械通气方式操作。观察组在无创机械通气的基础上给予BAL治疗:以200 ml的生理盐水为灌洗液,灌洗实施前需将其加热至30℃。将支气管镜经鼻缓慢插入,实施边进镜边观察。对患者各支气管内的分泌物行逐次吸净。如支气管内伴有较多的分泌物,则予以肺泡灌洗。0.9%氯化钠注射液在200 mmHg左右的压力下实施灌洗,20~30 ml/次,并进行3~5次重复操作,当灌洗液清澈后,将5 mg地塞米松和抗生素注射于相应病变部位,随后将支气管镜拔出。在操作过程中对血压、心率及血氧饱和度等生命体征进行密切观察,如生命体征波动过大,则需立即停止操作并将支气管镜退出,待患者生命体征平稳后,再予以治疗。对部分肺部严重感染且气道有较多的分泌物者可予以多次灌洗。灌洗液不可再次使用。
1.3 评价指标
记录两组ICU住院时间、临床症状改善时间(即患者临床症状消失时间)。比较两组治疗前(入院时)、后(出院时)肺功能,包括用力肺活量(forced vital capacity, FVC)、第1秒用力呼气量(forced expiratory volume in the first second, FEV1)、第1秒用力呼气量占用力肺活量的比值(FEV1/FVC),均采用上海创迅医疗器械有限公司提供的瑞士EasyOne肺功能仪进行测定。比较两组临床疗效,基本治愈:FEV1增加35%以上,临床症状完全消失;显效:FEV1增加25%~35%,临床症状明显改善;好转:FEV1增加15%~24%,临床症状有所缓解,需给予支气管扩张剂和糖皮质激素治疗;无效:FEV1和临床症状无明显改善。治疗总有效率=(基本治愈例数 +显效例数+好转例数)/总例数×100%。
1.4 统计学方法
采用SPSS 19.0统计软件。计量资料以均数±标准差(±s)表示,计量资料组间比较采用t检验;计数资料以百分比(%)表示,计数资料组间比较采用χ2检验。P <0.05为差异有统计学意义。
2 结果
2.1 两组ICU住院时间、临床症状改善时间比较
与对照组相比,观察组ICU住院时间、临床症状改善时间均较低,差异有统计学意义(P <0.05)。见表1。
表1 两组ICU住院时间、临床症状改善时间 比较 (±s)
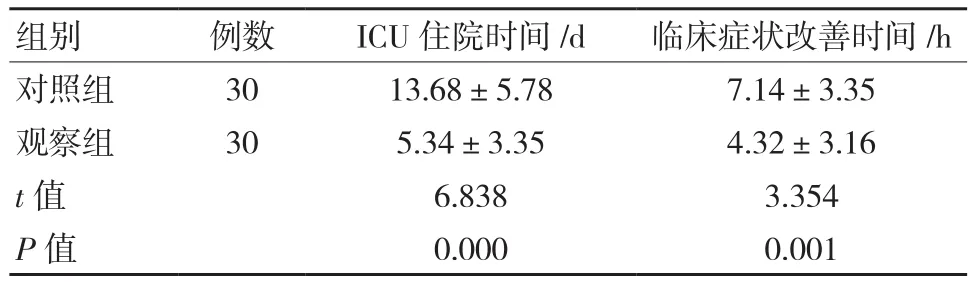
表1 两组ICU住院时间、临床症状改善时间 比较 (±s)
组别 例数 ICU住院时间/d 临床症状改善时间/h对照组 30 13.68±5.78 7.14±3.35观察组 30 5.34±3.35 4.32±3.16 t值 6.838 3.354 P值 0.000 0.001
2.2 两组治疗前后肺功能比较
对照组和观察组治疗前FVC、FEV1、FEV1/FVC相比,差异无统计学意义(t =0.403、0.342、0.018,P =0.688、0.734、0.986, 均 P >0.05),治疗后,对照组FVC、FEV1、FEV1/FVC均低于观察组,差异有统计学意义(t =3.800、3.376、3.974,P =0.000、0.001、0.000,均 P <0.05)。见表2。
表2 两组治疗前后FVC、FEV1、FEV1/FVC比较 (±s)

表2 两组治疗前后FVC、FEV1、FEV1/FVC比较 (±s)
注:1)与治疗前比较,P <0.05;2)与对照组治疗后比较,P <0.05。
组别 例数 FVC/L FEV1/L FEV1/FVC/%对照组治疗前 30 3.26±0.46 2.84±0.33 62.51±4.32治疗后 30 3.39±0.561) 3.06±0.451) 74.90±5.211)观察组治疗前 30 3.31±0.50 2.81±0.35 62.49±4.29治疗后 30 3.98±0.641)2) 3.47±0.491)2) 80.36±5.431)2)
2.3 两组临床疗效比较
对照组治疗总有效率低于观察组,差异有统计学意义(P <0.05)。见表3。
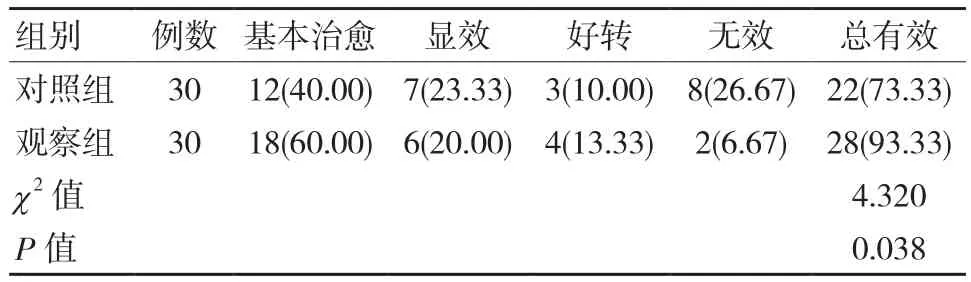
表3 两组临床疗效比较 例(%)
3 讨论
重症哮喘是以高反应性呼吸气道为病理基础,使机体释放大量的炎症介质,可导致患者呼吸道出现黏液痰栓、水肿,支气管痉挛[5],以机体组织严重缺氧为主要表现。因大量黏液痰栓存在于患者呼吸道内,容易导致患者出现肺不张、小叶性肺气肿等[6]。黏液痰栓可对呼吸气道产生刺激,导致患者出现痉挛,使机体炎症反应加重[7]。因而,治疗重症哮喘的关键在于将呼吸道内黏液痰栓清除。以往临床治疗重症哮喘常以机械通气治疗为主,能显著增加肺组织顺应性,有效将呼吸气道内阻力减少,对机体呼吸运动可起到辅助作用,使组织氧耗量减少,改善氧合功能状态,使肺组织潮气量增加,进而改善患者临床症状[8]。但因重症哮喘患者机体内有较高的呼吸气道压力,增加呼吸通气压力,容易发生人机对抗等,难以达到理想的治疗效果[9]。
BAL是一种有效且安全的诊疗工具,可直接检查支气管动力学及局部微小病变等状况。逐渐成为诊断与治疗呼吸系统疾病不可缺少的工具。肺泡灌洗术将潴留于肺泡和支气管中的脓性分泌物、致病菌、炎性物质等引流出来,起到快速控制肺部感染的作用。本研究结果显示,与对照组相比,观察组ICU住院时间、临床症状改善时间均较低;FVC、FEV1、FVC/FEV1和治疗总有效率均提高。提示BAL联合无创机械通气治疗能有效提高临床疗效,缩短患者ICU住院时间,促进肺功能恢复。分析原因在于BAL能吸出或稀释处理位于呼吸气道深处的黏液痰栓,能有效缓解呼吸气道阻塞程度,使呼吸气道压力得以降低,改善患者炎症反应,加快肺组织生理功能恢复。临床在实施BAL治疗重症患者时应严重掌握其适应证,如呼吸道内潴留大量的黏性分泌物,形成黏液痰栓概率较大,给予物理疗法、祛痰药物等治疗效果欠佳;肺叶、段有明显的不张表现或肺组织过度膨胀;胸部X线片检查时呼吸气道内出现明显的痰栓阻塞;临床体征和症状持续超过3 d的哮喘患者;经支气管扩张药物治疗后疗效较差者 等[10]。
综上所述,对重症哮喘患者采用BAL联合无创机械通气治疗疗效较好,值得临床应用与推广。

