重组人促红细胞生成素不同给药时间治疗早产儿贫血的疗效及对患儿输血率的影响
高 玲,徐红丹,翟慢慢
(郑州大学附属儿童医院输血科,河南 郑州 450003)
长期临床研究结果显示,早产儿出生后短期内会存在贫血症状,主要表现为血红蛋白(Hb)与红细胞计数(RBC)显著降低,对患儿体格、智力的发育及免疫功能具有显著影响[1]。近年来的国内外大量研究结果均显示,内源性促红细胞生成素(EPO)缺乏是造成早产儿贫血的主要原因之一,因此,采用重组人促红细胞生成素(recombinant human erythropoietin,rhEPO)治疗早产儿贫血已经成为常规手段[2-3]。但目前针对rhEPO的给药时间存在不同的观点,以往大部分学者以出生后第3周开始给予rhEPO干预,而近年来部分学者建议早期应用rhEPO[4]。本研究探讨了rhEPO不同给药时间治疗早产儿贫血的疗效及对患儿输血率的影响,现报告如下。
1 资料与方法
1.1 资料来源
选取2016年11月至2017年10月郑州大学附属儿童医院收治的贫血早产儿84例。纳入标准:胎龄28~36周,体质量≤2.5 kg;出生后2周内外周静脉血Hb≤140 g/L,2周后外周静脉血Hb≤110 g/L[5];既往胎检发育正常;无先天性发育异常;家长签署知情同意书,配合治疗。排除标准:合并严重感染者;先天性溶血性疾病、红细胞增多症者;重度黄疸者;合并rhEPO禁忌证者;濒危患儿。按照患儿入院顺序分组,奇数为对照组,偶数为观察组,每组42例。对照组患儿中,男性26例,女性16例;胎龄29~36周,平均(32.15±2.12)周;体质量1.51~2.39 kg,平均(1.91±0.34)kg。观察组患儿中,男性28例,女性14例;胎龄28~36周,平均(31.85±2.25)周;体质量1.47~2.36 kg,平均(1.87±0.35)kg。两组患儿基线资料的均衡性较高,具有可比性。本研究经医院医学伦理委员会批准。
1.2 方法
两组患儿于出生后第7日开始口服维生素B12(规格:5 mg/片)5 mg/(kg·d)、叶酸(规格:5 mg/片)5 mg/d;于出生后第3日开始口服蛋白琥珀酸亚铁(规格:铁元素4 mg/kg)5 mg /(kg·d);同时根据患儿临床症状进行干预,如给予温箱干预保持体温,持续低血红蛋白者给予输血干预等。对照组患儿于出生后第3周开始给予rhEPO(规格:36 000 IU/支)1次250 IU/kg,皮下注射,1周3次,连续治疗12周;观察组患儿于出生后第2周开始给予rhEPO(规格同上)1次250 IU/kg,皮下注射,1周3次,连续治疗12周。诊疗根据患儿临床症状、体征及实验室检查指标水平及时调整治疗方案。
1.3 观察指标
观察两组患儿治疗前(T0)、治疗1个月(T1)和治疗3个月(T2)的Hb、红细胞比容(HCT)及网织红细胞计数(Ret)水平,治疗期间的输血率和不良反应发生率。
1.4 统计学方法
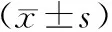
2 结果
2.1 两组患儿治疗前后Hb、HCT及Ret水平比较
T0时,两组患儿Hb、HCT及Ret水平的差异无统计学意义(P>0.05);T1、T2时,两组患儿Hb、HCT水平明显降低,但观察组患儿明显高于对照组,差异均有统计学意义(P<0.05);T1、T2时,两组患儿Ret水平明显升高,且观察组患儿明显高于对照组,差异均有统计学意义(P<0.05),见表1。
2.2 两组患儿治疗期间输血及不良反应发生情况比较
治疗期间,观察组患儿的输血率为45.24%(19/42),低于对照组的57.14%(24/42),但差异无统计学意义(P>0.05);观察组患儿不良反应发生率为7.14%(3/42),略高于对照组的2.38%(1/42),但差异无统计学意义(P>0.05);见表2。

表1 两组患儿治疗前后Hb、HCT及Ret水平比较Tab 1 Comparison of Hb, HCT and Ret levels between two groups before and after treatment
注:与本组T0时相比,aP<0.05;与本组T1时相比,bP<0.05;与对照组T1时相比,cP<0.05;与对照组T2时相比,dP<0.05
Note: vs. this group atT0,aP<0.05; vs. this group atT1,bP<0.05; vs. control group atT1,cP<0.05; vs. control group atT2,dP<0.05

表2 两组患儿治疗期间输血及不良反应发生情况比较[例(%)]Tab 2 Comparison of incidences of blood transfusion and adverse drug reactions between two groups during treatment [cases (%)]
3 讨论
新生儿胎龄越小,体质量越轻,贫血症状出现越早、病情越重。流行病学研究结果显示,约93.2%的早产儿出生后2周内即出现贫血表现[6]。如不能及时纠正,不仅对新生儿的体格、智力发育构成影响,且严重影响患儿免疫、消化等功能[7-8]。张国荣[9]通过Meta分析证实rhEPO可明显减轻早产儿出生后Hb与Hct水平的降低程度,促进红细胞生成,提高RBC及Ret水平。但rhEPO作用比较缓慢,一般在治疗2~3周后才开始显效,部分学者主张针对早产儿贫血应早期用药[7]。
本研究结果显示,T1、T2时,两组患儿Hb、HCT水平明显降低,但观察组患儿明显高于对照组,差异均有统计学意义(P<0.05)。这可能与早产儿出生后Hb、HCT生理性下降有关;与早产儿红细胞及血红蛋白相对不成熟,易发生溶血反应有关;还可能与血红蛋白生成不足有关[10]。网织红细胞是晚幼红细胞脱核后转换成完全成熟红细胞的过渡细胞,其水平变化可直接反映骨髓造血的功能,是评价rhEPO治疗贫血疗效的重要客观指标[11]。本研究进一步观察了Ret变化情况,结果显示,T1、T2时,两组患儿Ret水平明显升高,且观察组患儿明显高于对照组,差异均有统计学意义(P<0.05),提示rhEPO有促进血红蛋白及网织红细胞生成的作用。早期(出生后第2周)应用rhEPO对早产儿贫血的疗效较佳,这可能是由于早产儿贫血多数发生在出生后的2周内,而rhEPO作用相对缓慢,早期给予患儿rhEPO干预可有效刺激红系祖细胞增生,促进红细胞成熟,Hb、Ret水平增加明显,从而可减轻贫血程度。
输血是治疗贫血的最有效方法,可及时有效地缓解贫血患者的临床症状,但是输血可能引发移植物抗宿主反应、病毒感染及溶血反应等,尤其早产儿的输血不良反应表现更为显著[12]。而应用rhEPO干预早产儿贫血可减少输血率[13]。本研究结果显示,治疗期间,观察组患儿的输血率为45.24%(19/42),低于对照组的57.14%(24/42),但差异无统计学意义(P>0.05)。其原因可能与临床为避免医疗风险,避免并发症,进行了早期干预有关,还可能与纳入观察的样本量不足有关。另外,两组患儿不良反应发生率均处于较低水平,且差异无统计学意义(P>0.05)。
综上所述,早期应用促红细胞生成素治疗早产儿贫血疗效显著,安全性高,但输血率仍处于较高水平。

