经皮椎弓根钉棒微创内固定系统结合伤椎植骨治疗胸腰椎骨折的临床效果*
曹杰,申才良,于海洋,梁成民,焦伟
(1.安徽医科大学第一附属医院 骨科,安徽 合肥 230022;2.安徽医科大学阜阳临床学院 骨科,安徽 阜阳 236003)
近年来随着交通运输业和现代工业的迅速发展,脊柱骨折的发生率大幅上升,其中胸腰椎骨折约占脊柱骨折的80%~90%,临床上在脊柱外科很常见,多发生于20~60岁的年龄段[1-2]。VACCARO等提出了胸腰椎脊柱损伤评分系统(TLICS),对于TLICS评分4分以上但并不需要进行椎管减压的胸腰椎骨折,传统上手术方案是后路开放椎弓根钉棒复位内固定取髂骨植骨,但此法术野暴露范围较广,术中出血多,对椎旁软组织损伤较大,可导致术后疼痛、供骨区疼痛感染、康复时间延长等并发症,近年来经皮椎弓根钉棒微创内固定系统在胸腰椎骨折的治疗上取得了显著的疗效,使软组织创伤和并发症降到很低,但手术恢复伤椎高度时椎体内骨小梁并不能恢复,远期随访发现伤椎椎体前部仍会有椎体体积25%大小的骨缺损,即所谓的“蛋壳”效应,存在一定的缺陷。安徽医科大学第一附属医院骨科采用经皮椎弓根钉棒系统结合伤椎植骨治疗胸腰椎骨折20例,与传统后路开放对比,具有手术创伤小、出血少、安全可靠、矫正效果满意、术后恢复快、不影响胸腰段活动度、有效防止伤椎出现“蛋壳”效应,并能即时增加伤椎椎体的骨容量及前柱的抗压稳定性等特点,取得了良好的疗效,现报道如下。
1 资料与方法
1.1 一般资料
选择2015年2月-2016年1月本院手术治疗的胸腰椎骨折40例。其中,男性28例,女性12例;年龄39岁~54岁,平均(46.65岁±5.14)岁;骨折部位:T11骨折2例,T12骨折10例,L1骨折20例,L2骨折8例;按Denis分型:Denis I型(压缩型)30例,Ⅱ型(爆裂型)10例,TLICS评分4~6分,平均(4.40±0.59)分;根据ASIA分级:20例均为E级。骨折原因:高处坠落伤26例,车祸伤14例。全部患者测量伤椎椎体前缘高度为18~24 mm,平均(20.85±2.16)mm,伤椎局部后凸Cobb's角(17~22)°平均(19.40±1.67)°。受伤到手术时间为3~7 d。所有患者随机分为两组,观察组与对照组各20例,观察组采用经皮椎弓根钉棒微创内固定系统结合伤椎植骨治疗,对照组采用后路开放椎弓根钉棒复位内固定取髂骨植骨治疗。
1.2 手术方法
1.2.1 观察组 均采用气静全身麻醉,俯卧位,胸腹部悬空,通过枕垫使腰背部处于伸展位,伤椎前方前纵韧带张开,达到初步复位的目的。在“C”型臂X射线机透视下通过体表定位器准确定位伤椎及上下2个临近椎体椎弓根体表投影,并予以标记。常规术区消毒铺巾后,在标记点作5处长约1.5 cm纵形切口(其中4处切口为伤椎上下临近椎体固定钉用,另一处切口为经伤椎椎弓根植骨用),依次置入穿刺针,穿刺时遇到阻力不能贸然强行继续穿刺,必须经过“C”形臂透视正侧位,确认穿刺角度、深度准确无误,经椎弓根穿刺至椎体后缘,经穿刺针逐级用软组织扩张器扩开形成合适的通道,攻丝后置入4枚中空椎弓根螺钉,一侧先置入连接棒并有限撑开进一步恢复伤椎椎体前缘高度,对侧伤椎椎弓根经导针置入工作套筒,将调匀后黏度合适的硫酸钙经过专用注射系统经伤椎椎弓根注入伤椎椎体内。透视证实伤椎高度恢复佳,内固定位置满意,伤椎植骨充分,分别缝合伤口,不予引流。
1.2.2 对照组 均采用气静全身麻醉,俯卧位,胸腹部悬空,通过枕垫使腰背部处于伸展位,伤椎前方前纵韧带张开,达到初步复位的目的。根据体表定位,常规术区消毒铺巾,胸腰段后正中作纵形切口,逐层切开皮肤、皮下组织,剥离椎旁肌,显露伤椎上下临近椎体椎弓根进钉点,置入椎弓根螺钉、连接棒,适当撑开复位,处理植骨床,后路剃取部分髂骨片修剪后植于椎板间,冲洗后置引流管,逐层缝合。
1.3 术后处理
观察组于术后1周开始腰背肌功能恢复锻炼,术后2~3周佩戴胸腰段支具下床活动。对照组于术后6~8周佩戴胸腰段支具下床活动。
1.4 观察指标
两组手术时间、术中出血量、术后引流量(微创组引流量以术后伤口渗出浸透一块纱布约25 ml计算)、术后伤椎Cobb,s角、伤椎前缘高度、术后胸腰段活动度、术后伤椎水平位CT了解骨容量。
1.5 统计学方法
数据分析采用SPSS 19.0统计软件,计量资料以均数±标准差(±s)表示,组间比较采用t检验,组内两时间点的比较采用配对t检验,P<0.05为差异有统计学意义。
2 结果
两组病例均顺利完成手术,获得随访13~24个月,平均(18.00±3.83)个月,无1例发生神经损伤、椎弓根钉松动、拔出及内固定断裂等并发症。观察组术中出血量10~30 ml,平均(20.50±7.98)ml,对照组术中出血量100~150 ml,平均(132.00±17.51)ml,与对照组比较,差异有统计学意义(P<0.05);观察组手术时间90~150 min,平均(113.50±16.34)min,对照组手术时间110~150 min,平均(135.00±15.81)min,两组比较差异有统计学意义(P<0.05);观察组术后引流量15~30 ml,平均(23.50±6.26)ml,对照组术后引流量180~280 ml,平均(233.00±34.33)ml,两组比较差异有统计学意义(P<0.05)(见表1)。观察组末次随访时伤椎Cobb's角4~7°,平均(5.00±0.67)°,低于术前(P<0.05),对照组术后伤椎Cobb's角3~7°,平均(4.60±0.70)°,低于术前(P<0.05);观察组末次随访椎体前缘高度25~33 mm,平均(29.40±2.32)mm,高于术前(P<0.05),对照组术后椎体前缘高度26~34 mm,平均(30.20±1.99)mm,高于术前(P<0.05),但观察组和对照组末次随访时的伤椎前缘高度和伤椎Cobb's角差异无统计学意义(P>0.05)(见表2)。观察组的术后胸腰段Cobb's角(过屈位/过伸位)比值1.81~2.69,平均(2.16±0.30),高于对照组的比值1.04~1.07,平均(1.05±0.01)(P<0.05)(见表3)。且观察手术组术后伤椎均未出现“蛋壳”效应。
典型病例:观察组患者,女,46岁,L2椎体压缩性骨折(Denis IB型)。图1A、B腰椎正侧位X射线片示:L2椎体压缩变扁,椎体前缘高度丢失,骨折累及上终板,系Denis IB型;图1C、D术后6个月复查腰椎正侧位X射线片示:伤椎椎体前缘高度未发生丢失,椎体形态正常,硫酸钙与自体骨愈合,达到生物愈合。对照组患者,男,39岁,L1椎体压缩性骨折(Denis IB型)。图2A、B腰椎正侧位X射线片示:L1椎体骨折呈压缩型,椎体前缘高度丢失,骨折累及上终板,系Denis IB型;图2C、D末次随访复查腰椎正侧位X射线片示:伤椎形态复位佳,椎体前缘高度恢复正常,但椎体内椎弓根水平前方可见明显“蛋壳样”骨缺损。
表1 两组病例术中出血量、手术时间、术后引流量临床指标比较 (±s)

表1 两组病例术中出血量、手术时间、术后引流量临床指标比较 (±s)
组别术中出血量/ml手术时间/min术后引流量/ml观察组20.50±7.98113.50±16.3423.50±6.26对照组132.00±17.51135.00±15.81233.00±2.36 t值-19.812-3.112-18.163 P值0.0000.0120.000
表2 两组病例椎体前缘高度丢失及后凸角度恢复情况(±s)
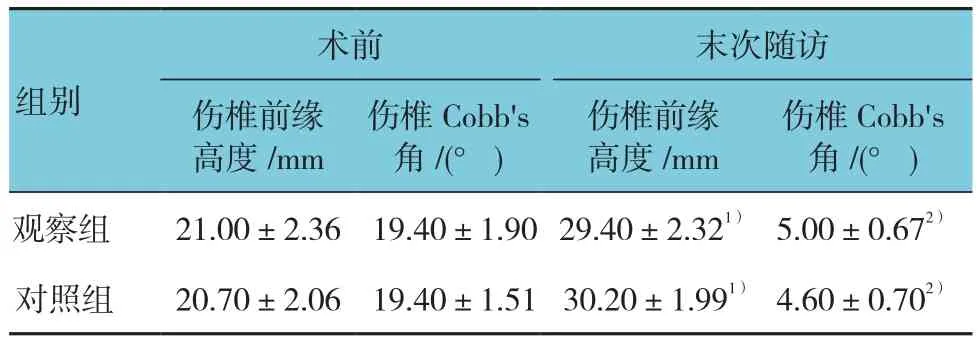
表2 两组病例椎体前缘高度丢失及后凸角度恢复情况(±s)
注:1)两组患者末次随访伤椎前缘高度与术前比较,P <0.05;2)两组患者末次随访伤椎Cobb's角与术前比较,P <0.05
术前末次随访伤椎前缘高度/mm组别伤椎Cobb's角/(°)伤椎前缘高度/mm伤椎Cobb's角/(°)观察组 21.00±2.3619.40±1.90 29.40±2.321)5.00±0.672)对照组20.70±2.0619.40±1.51 30.20±1.991)4.60±0.702)
表3 两组病例术后半年胸腰段Cobb's角(过屈位/过伸位)比值 (±s)

表3 两组病例术后半年胸腰段Cobb's角(过屈位/过伸位)比值 (±s)
组别胸腰段Cobb's角(过屈位/过伸位)比值观察组2.16±0.30对照组1.05±0.01 t值12.060 P值0.000
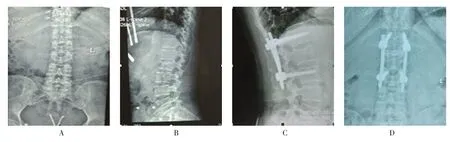
图1 观察组患者,女,46岁,L2椎体压缩性骨折(Denis IB型)
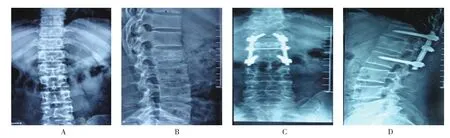
图2 对照组患者,男,39岁,L1椎体压缩性骨折(Denis IB型)
3 讨论
胸腰椎骨折在临床上是最常见的脊柱损伤,对于发生在不同年龄阶段的胸腰椎骨折治疗报道有所增多,对无需进行椎管减压的胸腰椎骨折的治疗方案已基本达成手术治疗的共识[3-4],同时不断的优化手术方案成为了脊柱外科学术讨论的焦点。PNEUMATICOS等[5]提出胸腰椎脊柱损伤评分系统(TLICS),评分4分以上有手术指征,由于前路手术创伤较大,目前以后路手术为主。微创治疗对椎旁软组织及脊柱后柱的副损伤很小,出血少,术后恢复较快。近年来国内外很多研究都证明了经皮椎弓根钉棒微创内固定系统在临床上治疗脊柱骨折的的可行性和实用性[6]。但大量文献报道胸腰椎骨折后路椎弓根内固定术后发生断棒、断钉、内固定松动、弯曲、迟发性腰背痛等并发症,总结系骨折节段未做植骨融合所致[7],因为内固定系统只是暂时的,自身骨融合才是永久性的稳定,因此在骨折复位内固定后,充分的植骨显得格外重要,目前最常见的植骨方法有椎板间植骨、横突间植骨及伤椎椎体内植骨。前两种植骨方法因后方小关节融合对患者术后的胸腰段活动度产生一定的影响,部分患者会出现长期的胸腰背部疼痛,称为“融合病”,而伤椎椎体内植骨对术后胸腰段活动度没有任何影响,不过需早期取出内固定系统,以避免内固定断裂[8-9]。
生物力学研究提示站立时轴向压力的80%直接作用于脊柱的前中柱上,仅约20%通过后柱,所以恢复脊柱前中柱的稳定性是防止术后断钉、断棒及松动相关并发症的重要手段[10]。手术骨折复位后,经X射线透视可见伤椎椎体高度恢复,术后伤椎椎体CT平扫时可以发现:伤椎椎体外形虽然能够恢复几近正常,但椎体内骨小梁并不能恢复,椎体内部尤其在椎弓根层面的前方仍存在骨缺损,大约占椎体体积的25%,即所谓的“蛋壳”效应,考虑系椎体内被挤压破坏的骨小梁不能随椎体前缘高度恢复而恢复,椎体内部会产生空隙,因此远期椎体矫正的高度可能会再次丢失,造成断钉、断棒、内固定松动等并发症[11],因此有效填充伤椎椎体内的骨缺损是至关重要的。经伤椎椎弓根行椎体内植骨系压力侧植骨,能有效的填充骨缺损,易于椎体内爬行替代,对椎体前中柱坚强有效的支撑减轻了脊柱内固定系统的应力负荷,重建了胸腰段的三维稳定性,恢复了力学性能,同时减少术后并发症并对胸腰段活动度没有影响[10]。临床上椎体内植骨材料多种,目前以聚甲基丙烯酸甲酯(PMMA),即所谓的“骨水泥”应用较多,具有良好的生物力学特性,但如果渗入椎管可导致灾难性后果,凝固的过程中会产生聚合热,对周围的组织产生副损伤,PMMA的单体毒性和静脉栓塞等副作用都可能危及患者生命,PMMA强度高,椎体强度术后也增高,与邻近椎体产生的应力发生改变,从而会加重邻近节段的退变,而且PMMA并无骨传导性及生物活性,因此是无法与自体骨融合而达到生物愈合的最佳结果[12-13]。作者选用的Stimulan硫酸钙骨空腔填料包括硫酸钙粉和预定量混合溶液,固化过程中并不会产生聚合热,无副损伤,具有生物可分解性和生物相容性,在愈合过程中将被溶解与吸收,最终被新生骨所取代。作者采用经皮椎弓根钉棒微创内固定系统结合伤椎植骨治疗胸腰椎骨折20例,术中出血少,创伤小,术后伤椎椎体前缘高度显著高于术前,伤椎Cobb's角低于术前,术后CT显示伤椎前部缺损处硫酸钙填充满意,均未出现“蛋壳”效应。两组病例均未发生内固定失效、断钉、断棒等并发症,开放组会出现术后腰背部酸痛,胸腰段的活动度降低,供骨区的疼痛不适等不良反应;微创组术后恢复快,复查CT提示伤椎内硫酸钙于1~2个月完全变成正常骨组织,实现了真正的生物愈合,无蛋壳样骨缺损,未发生排斥、过敏及毒性反应,末次随访时胸腰段活动度几近正常,极大地提高了患者的生活质量。
本研究认为经皮椎弓根钉棒微创内固定系统结合伤椎植骨是治疗胸腰椎骨折的一种有效可行的方法,其优越性:①经皮椎弓根微创内固定系统在治疗胸腰椎骨折固定稳妥有效,手术创伤小、出血少,术后恢复快;②经伤椎椎弓根椎体内植骨填充了骨缺损,有效恢复了前、中柱的稳定性;③硫酸钙固化后即刻恢复了伤椎的抗压强度,有利于患者的早期下床康复锻炼;④替代了取髂骨植骨,避免了供骨区的术后并发症;⑤硫酸钙具有较好的生物相容性(骨传导及可降解性),术后2个月即可达到生物愈合[14-15];⑥取出内固定装置后,几乎不影响胸腰段的活动度,患者的生活质量得到了显著提高。经皮椎弓根钉棒微创系统结合伤椎植骨治疗胸腰椎骨折手术创伤小、出血少、安全可靠,矫正效果满意,术后恢复快。保留胸腰段活动度,并有效防止伤椎出现“蛋壳”效应,能够即刻增加伤椎椎体的骨容量及前柱的抗压稳定性,值得临床推广。

