胃癌术后外周血CK20 mRNA及腹腔冲洗液中IL-6、IL-10、CEA、TNF-α 的变化分析
郭德洋,赵晓许,黄元哲,赵建波
(许昌市人民医院胃肠外科,河南 许昌 461000)
胃癌属于临床常见的恶性肿瘤,发病率较高,预后较差,目前外科手术一直是治疗胃癌的主要手段,近年来随着腹腔镜技术不断完善,在胃癌的外科治疗中扮演着越来越重要的角色,研究发现即使接受根治性手术术后,仍有近50-70%的胃癌患者发生复发和转移并导致死亡,尤其是在手术时已经出现淋巴结转移或者浆膜被侵犯的患者中更为明显[1]。近年来研究发现胃癌微转移同疾病复发、远处转移和预后关系密切,而外周血中胃癌微转移检测是早期发现微转移的重要方法,常用的特异性标记物包括了外周血中细胞角蛋白20等基因,在临床预后的判断中应用广泛[2]。本研究观察了胃癌手术后患者外周血中细胞角蛋白20以及多种炎症因子和肿瘤标记物浓度变化,旨在为临床上对胃癌微转移的检测提供一定的理论依据,现报告如下。
1 资料与方法
1.1 一般资料 取河南省许昌市人民医院实施胃癌根治手术的117例患者,收治时间为2015年1月-2016年9月,根据手术方法分为腹腔镜组60例、传统组(传统开腹手术)57例。腹腔镜组,男36例、女24例,年龄43~76岁,平均58.5±12.0 岁。 传统组,男 32 例、女 25 例,年龄 40~77 岁,平均 56.7±13.5 岁。 两组患者的年龄、性别比较,差异无统计学意义(P>0.05)。
1.2 纳入排除标准
1.2.1 纳入标准 ⑴胃癌的诊断标准参考人民卫生出版社《诊断学》中的标准,术前经胃镜检查及术后病理学确诊;⑵在我院实施胃癌根治手术;⑶胃癌TNM分期Ⅰb~Ⅲc期;⑷均由我院同一组医护人员实施手术;⑸本研究获得患者的知情同意及医学伦理委员会的批准。
1.2.2 排除标准 ⑴术前具有放化疗病史;⑵胃出血、胃穿孔、肠梗阻患者;⑶合并其他部位恶性肿瘤疾病;⑷伴有凝血功能疾病。
1.3 手术方法 传统组:采取开腹手术治疗,患者全麻满意后,在腹正中线剑突下取长度15cm切口,进入腹腔,手术医师探查腹腔了解肿瘤位置、大小、胃周浸润和侵犯切口,了解淋巴结浸润情况与腹腔脏器转移情况;采用超声刀按照无瘤操作原则游离胃,根据肿瘤位置清扫淋巴结,采用肠道切割闭合器、吻合器对标本进行切除并重建消化道,手术结束后进行止血,采用生理盐水冲洗腹腔,留置引流管,术后给予常规抗炎支持治疗。腹腔镜组:采用腹腔镜手术治疗,全麻满意后,经脐孔建立气腹,常规建立主操作孔和辅助操作孔,腹腔镜下探查肿瘤位置、大小、胃周浸润和侵犯情况,观察淋巴结浸润和脏器转移情况,在腹腔镜辅助下使用超声刀按照无瘤操作原则游离胃,根据肿瘤位置进行淋巴结清扫,在腹中线剑突下方取6cm小切口使用肠道切割闭合器完成标本切除,使用吻合器、闭合器进行消化道重建,手术结束后进行止血操作,使用生理盐水冲洗腹腔,留置引流管,术后给予常规抗炎支持。
1.4 观察指标及检测方法 抽取患者晨起空腹静脉血5ml,采用肝素抗凝试管保存,摇匀放入-80℃液氮速冻保存,采用RT-PCR法测定患者外周血中细胞角蛋白20浓度变化,首先进行RNA提取,取肝素抗凝血,加入淋巴细胞分离液9ml,37℃孵育15min,每隔5min颠倒混匀,在分离机1500转离心10min,弃上清加入试剂,分别移出至无菌离心管中,室温下放置5min,加入氯仿0.2ml,室温震荡充分混匀,放置2~3min 12000r/min离心15min。吸取上清液置于另一无菌离心管中,加入异丙醇,室温下放置10min 12000r/min,离心15min。弃上清,加,75%乙醇1ml以120000r/min离心5min。弃上清,半干时使用DEPC水30μl溶解,即所得需要的RNA。其次进行逆转录合成cDNA,取2μg细胞总DNA,根据反转录试剂盒说明进行cDNA合成,反应总体积20μl。第三部进行PCR扩增,引物采用 primer设计,CK20 上游引 物 :5’-CAGACACACGGTGAACTATGG -3’; 下 游 引 物 :5’ -GATCAGCTTCCACTGTTAGACG -3’; 扩 增 长 度370bp。 PCR 反应条件:94℃变性 1min,58℃复性45s,72℃延伸1min,反复循环30次。对患者腹腔冲洗液进行收集,采用酶联免疫吸附法测定IL-6、IL-10、CEA及TNF-α水平变化(试剂均由西门子公司生产提供, 编号:LKPN14、LK6FD、LDAO15、LPMO215)。
1.5 统计学方法 统计软件采用SPSS 16.0,采用均数±标准差(±s)进行统计描述,组间比较采用t检验;计数资料组间比较采用χ2检验;P值<0.05表示差异具有统计学意义。
2 结果
2.1 两组患者的一般情况比较 腹腔镜组和传统组的年龄、性别、病灶部位、TNM分期、清扫淋巴结数目、手术方式、手术时间比较,差异均无统计学意义(P>0.05);腹腔镜组的出血量、住院时间显著的低于传统组(P<0.05);(表 1)。
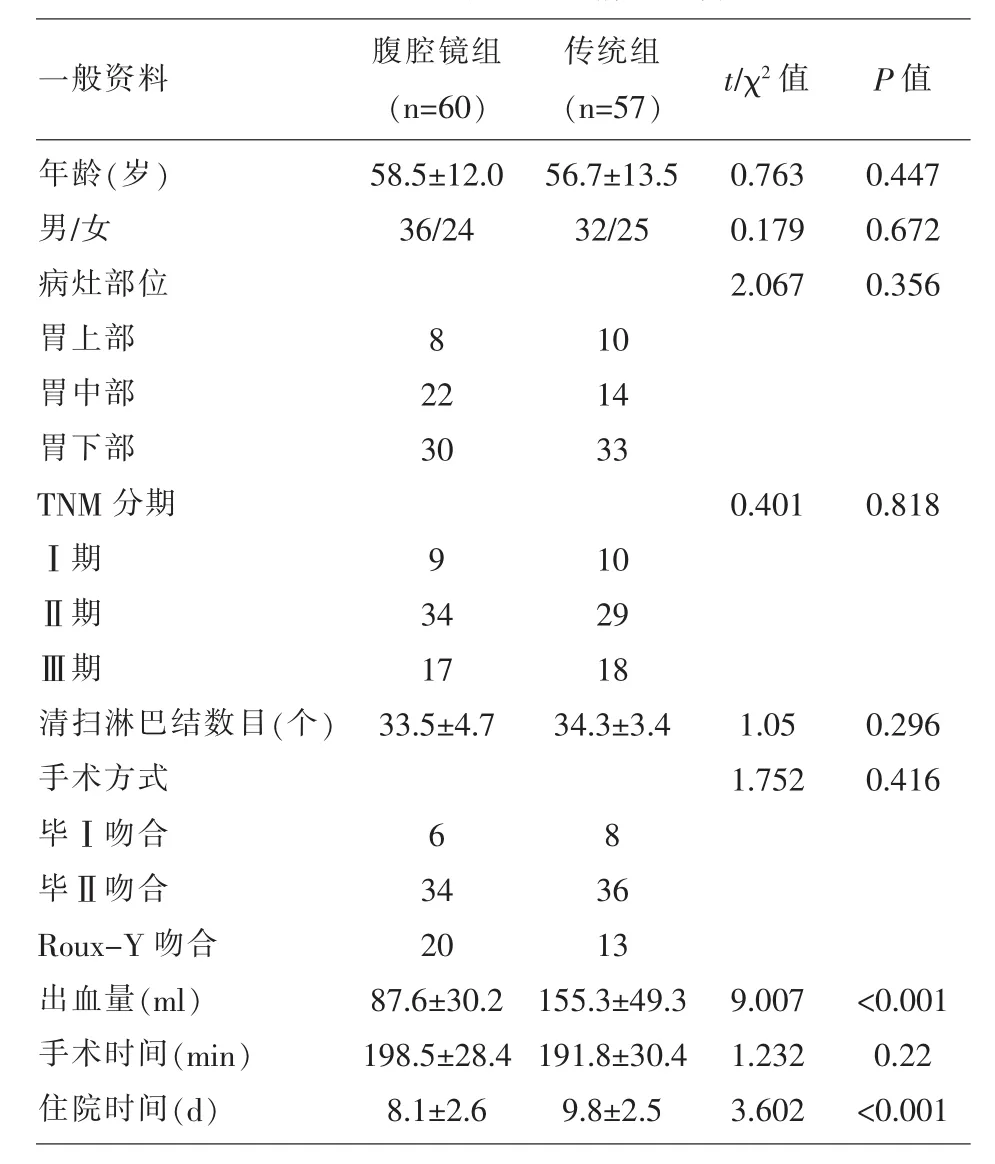
表1 两组患者的一般情况比较
2.2 两组患者腹腔冲洗液中 IL-6、IL-10、CEA 及TNF-α水平比较 手术开始时,腹腔镜组和传统组的腹腔冲洗液中 IL-6、IL-10、CEA 及 TNF-α 水平比较,差异均无统计学意义(P>0.05);手术结束时,腹腔镜组的腹腔冲洗液中 IL-6、IL-10、CEA 及TNF-α 水平低于传统组(P<0.05);两组患者手术结束时腹腔冲洗液中 IL-6、IL-10、CEA 及 TNF-α水平均较手术开始时显著的升高 (P<0.05);(表2)。
2.3 两组患者外周血中CK20 mRNA水平比较 术前,腹腔镜组和传统组的外周血中CK20 mRNA水平比较,差异均无统计学意义(P>0.05);术后 72h,腹腔镜组的外周血中CK20 mRNA水平低于传统组 (P<0.05); 两组患者术后 72h外周血中 CK20 mRNA 水平较术前显著的升高(P<0.05);(表 3)。
3 讨论
胃癌属于国内常见的消化道恶性肿瘤之一,每年死于胃癌患者高达25万人,死亡率位居恶性肿瘤首位,目前胃癌治疗主张采取外科手术治疗为主的综合方案,5年生存率可达到30~40%[3]。手术过程中应激反应属于非特异性全身反应中的一种,手术作为直接的外环境刺激,一方面通过交感-肾上腺髓质系统激活,促进大量的儿茶酚按物质释放,同时可以激活单核-巨噬细胞系统,活化体内巨噬细胞和中性粒细胞,激活了多种细胞因子与炎症递质[4,5];另一方面可以激活下丘脑-垂体-肾上腺系统,造成体内激素水平变化,引发机体出现应激反应,患者免疫、代谢和造血等功能出现改变,而腹腔镜手术和开腹手术作为应激来源必然造成机体创伤[6]。近年来腹腔镜手术在临床胃癌治疗中效果显著,手术安全性和近期疗效较好,但是在手术对于人体应激反应、免疫功能影响等方面研究尚不深入,腹腔镜手术较开腹手术微创优势明显,一方面对组织解剖更为精细,容易实现肿瘤不接触技术,另一方面通过采用超声刀电凝钩等先进凝血设备开展手术,对于淋巴管和血管断端凝结效应更为可靠,减少了开腹手术锐性切割,减少了手术过程中肿瘤细胞从血管和淋巴管脱落。但是临床研究发现胃癌微转移和胃癌复发、远处转移以及预后关系密切,对其早期发现意义重大,通过外周血胃癌微转移检测是重要的检查方法之一,此外检测腹腔冲洗液中炎症因子以及肿瘤标记物对胃癌患者预后判断也具有重要意义[7,8]。
表2 两组患者腹腔冲洗液中IL-6、IL-10、CEA及TNF-α水平比较(±s)

表2 两组患者腹腔冲洗液中IL-6、IL-10、CEA及TNF-α水平比较(±s)
观察指标时间手术开始时手速结束时组别腹腔镜组传统组t值P值腹腔镜组传统组t值P值IL-6(pg/ml) IL-10(pg/ml) CEA(ng/ml) TNF-α(pg/ml)3.82±0.93 3.60±0.87 1.32 0.199 33.06±8.35 53.94±15.27 9.238<0.001 42.8±11.0 44.0±14.1 0.515 0.608 68.9±12.5 87.1±15.8 6.928<0.001 236.8±59.7 242.5±61.5 0.509 0.612 1463.2±381.5 2263.0±557.8 9.092<0.001 7.62±2.49 7.41±2.16 0.486 0.628 35.97±9.09 62.84±15.40 11.562<0.001
表3 两组患者外周血中CK20 mRNA水平比较(±s,/βactin)

表3 两组患者外周血中CK20 mRNA水平比较(±s,/βactin)
组别腹腔镜组传统组t值P值术前 术后72h 60 57 n 0.318±0.067 0.322±0.072 0.311 0.756 0.429±0.107 0.583±0.116 7.469<0.001
本研究中分析了外周血中细胞角蛋白20浓度变化以及腹腔冲洗液中 IL-6、IL-10、CEA 及TNF-α水平变化情况。细胞角蛋白属于特异性标志物,具有20多种异构体,主要分布在上皮细胞中间纤维,肿瘤细胞多保留起源细胞CK类型,通过检测不同类型细胞角蛋白可以识别肿瘤细胞起源。有研究显示外周血中细胞角蛋白20在正常人中检测为阴性,但在胃肠道恶性肿瘤中异常表达明显,其在组织中分布具有明显规律,通过收集患者淋巴结、血液以及骨髓等标本进行检测可以判断在这些组织中是否存在肿瘤微转移情况[9]。目前细胞因子是临床常用的评估手术创伤造成的应激反应程度的重要早期临床指标,其中白细胞介素-6属于参与应激反应和体内免疫调节重要细胞因子,该因子主要来自单核巨噬细胞、辅助性T细胞以及成纤维细胞,手术创伤会造成体内白细胞介素-6显著升高,且升高程度同手术创伤程度呈正相关,白细胞介素-6升高会激活下丘脑-垂体-肾上腺皮质轴,让人体内肾上腺皮质激素水平升高,导致人体炎症反应程度加重,免疫功能降低[10,11]。白细胞介素10则属于人体主要的抗炎因子,能够拮抗促炎细胞因子,可以抑制白细胞介素6分泌增多,同时抑制中性粒细胞、淋巴细胞活性,减轻体内炎症反应程度,同时该因子还可以阻滞肿瘤细胞增殖与转移,对胃癌微转移具有抑制作用[12]。CEA则是人体重要的肿瘤细胞标记物,主要存在多种上皮性肿瘤细胞中,是胃癌复发筛查重要的指标,也是判断胃癌预后独立因素之一[13]。肿瘤坏死因子属于炎性细胞因子,参与全身炎症反应,通过促进中性粒细胞在内皮细胞黏附刺激机体局部炎症反应发生,同时可以激活诱导性一氧化氮合酶让体内一氧化氮增多,刺激外周血单核细胞释放炎症因子,加重了体内炎症反应[14,15]。
本研究显示,腹腔镜组和传统组的年龄、性别、病灶部位、TNM分期、清扫淋巴结数目、手术方式手术时间比较无明显差异,而腹腔镜组的出血量、住院时间显著的低于传统组,说明应用腹腔镜手术在胃癌患者中可以减少出血,缩短住院时间。在对两种手术方式后患者腹腔冲洗液中IL-6、IL-10、CEA及TNF-α水平比较,手术结束时,腹腔镜组的腹腔冲洗液中IL-6、IL-10、CEA及TNF-α水平低于传统组,说明两种手术均会造成患者局部炎症反应发生,但是腹腔镜组患者炎症指标变化幅度小,在控制机体局部炎症反应方面具有优势。在对患者外周血中CK20 mRNA水平比较发现,术后72h,腹腔镜组的外周血中CK20 mRNA水平低于传统组,说明腹腔镜手术有助于控制患者肿瘤细胞微转移。本研究优势在于分析了CK20以及腹腔冲洗液中细胞因子变化情况,通过对不同细胞因子变化探讨了恶性肿瘤微转移情况,有助于对胃癌患者预后进行判断,为临床提供了一定的依据。但是研究也存在一定的局限性,随访时间不足、样本量少等缺陷均会影响结果准确性,同时对于手术以外的放化疗、免疫治疗等方式对于研究结果的影响也未能深入分析,因此还需要进一步开展深入研究以期对临床胃癌患者治疗起到真正的指导作用。
综上所述,胃癌患者术后腹腔冲洗液中IL-6、IL-10、CEA及TNF-α、外周血CK20 mRNA水平均会升高,提示手术可能加大肿瘤发生微转移的风险,尤其是传统开腹手术的风险更大。

