不同体位对重型颅脑损伤患者气管切开术后吸痰效果的影响
曾惠莉 曾志生 曾静
惠州惠东县人民医院(广东惠州 516300)
重型颅脑损伤(severe graniocerebral injury,SCI)是神经外科创伤中的一种严重损伤,易导致全身多系统损害及功能紊乱,对患者的生命造成严重威胁,死亡率高达50%[1-2]。上呼吸道梗阻是SCI患者通气不足的最常见原因,临床上为保持呼吸道通畅,一般采取气管切开的方法进行治疗。而在气管切开早期,气道黏膜处于高分泌及水肿损伤的状态,易使患者呼吸道分泌物增加,咳嗽及吞咽功能减弱,导致痰液等不易排出,从而引发肺部感染[3]。在气道护理中,及时有效地清理呼吸道分泌物及误吸物是预防肺部感染、改善患者预后的关键。而对于如何安全有效的吸痰,国内外学者的看法不一。目前在临床治疗中,吸痰体位的选择往往依靠护理人员的经验进行判断。有文献报道[4],给气管切开的急性脑卒中患者吸痰时,取侧卧位,床头抬高15~30°,能改善患者的吸痰量,提高患者吸痰耐受性,有效降低患者呼吸道感染、黏膜损伤等并发症,吸痰效果优于平卧位。而侧卧位护理人员发现在护理侧卧位患者时,耗费体力,没有半卧位容易实施,且不是所有患者都能接受,有些患者甚至在护理的过程中出现颜面浮肿。因此,本研究通过采取两种不同的体位吸痰,对比其对SCI患者吸痰耐受性、黏膜损伤、肺部感染等的影响,探索更佳的吸痰体位,以寻求更高效的气道管理方法,从而改善患者的预后和促进康复。
1 资料与方法
1.1 一般资料选取惠东县人民医院2016年1月至2017年10月颅脑外科收治的70例重型颅脑损伤的患者为研究对象。致伤原因为:交通事故、高处坠落、跌伤和轧伤等。纳入标准:(1)经头颅CT或MRI确诊的重型颅脑损伤患者,GCS≤8分,昏迷>6 h,有明显的阳性体征;(2)入院后均需行气管切开治疗患者(气管切开时间均≥ 1周);(3)年龄≥ 18岁;(4)患者家属同意并签署知情同意书者。排除标准:(1)既往有严重的心肺疾病和肾脏疾病患者;(2)已有肺部感染的患者;(3)有脊柱畸形和胸腰椎骨折的患者;(4)有鼻中隔偏曲或鼻腔狭窄等有经鼻吸痰禁忌证患者。将所有符合纳入标准的研究对象根据入院前后顺序编号,采用数字随机表法随机分为两组。A组(35例),男30例,女5例,年龄18~68岁,平均为(42.37±12.81)岁,GCS评分平均为(5.69±1.37)分。B组(35例),男26例,女9例,年龄21~72岁,平均为(43.26±11.49)岁,GCS评分平均为(6.17±1.45)分。两组在性别、年龄、文化程度、GCS评分、血压、气切方式、付费方式等方面差异无统计学意义(P>0.05),具有可比性。
1.2 方法
1.2.1 自制研究资料登记表登记表根据本研究的目的和要求,同时查阅国内外相关文献和咨询临床专家意见及反复修改而成。登记表包括:(1)患者基本信息表,内容包括:姓名、年龄、性别、床号、住院号、文化程度、GCS评分、瞳孔大小及对光反射、诊断名称、气管切开时间、手术名称、既往史等。(2)吸痰信息登记表,内容包括:气管切开术后第2天、第7天吸痰前后的SpO2、血压和HR,痰液性质、吸痰评分、吸痰耐受性和呼吸道黏膜损伤情况及痰培养情况等。
1.2.2 培训研究者首先对研究组成员(颅脑外科护士和护士长、管床医生和主任)讲解本课题的研究目的和具体方法,使其充分了解研究重要性,然后进行理论培训和操作练习,使研究组成员能熟练掌握两种不同体位吸痰的方法及注意事项。
1.2.3 吸痰体位A组患者采取床头抬高15~30°,仰卧位,头偏向一侧进行吸痰;B组患者采取床头抬高 15~30°,背后放45°楔形垫,侧卧45°进行吸痰。吸痰完毕,两组患者均安置为原来的体位,且在观察时间段都采取同种体位进行吸痰。
1.2.4 吸痰方法两组患者均采取按需吸痰法。当患者出现以下任意吸痰指征时,立即予以吸痰。吸痰指征[5]:患者有刺激性咳痰,气管导管外可见有分泌物附着,或口鼻腔有分泌物流出,听诊肺部呼吸音弱、可闻及痰鸣音;患者出现烦躁不安等不良表现;呼吸音低或呼吸频率加快;心率减慢、血压升高,通气量减少等;SpO2出现进行性下降。每次吸痰前均予以翻身、拍背、听痰鸣音、吸入3 min纯氧(氧体积分数为100%)等。然后用无菌生理盐水试吸,调节好负压,在严格无菌操作下,首先吸患者气管切开处,再吸口鼻腔内的分泌物。吸痰管插入的深度为将吸痰管插入气道至遇到阻力再上提0.5~1 cm再打开负压进行吸引。吸痰后,若痰鸣音未减轻,记录吸痰一次,再进行二次吸痰,到痰鸣音减轻或消失为止。
1.3 观察指标观察两组SCI患者第2天、第7天上午8:00后和下午2:00以后第一次吸痰时的以下指标。吸痰前后3 min SpO2、HR、吸痰耐受性、吸痰评分、呼吸道黏膜损伤情况和痰培养情况。具体的诊断和标准为:(1)吸痰耐受性[6]:Ⅰ度(能耐受):吸痰时患者未出现恶心、剧烈呛咳,吸痰后呼吸困难明显缓解;Ⅱ度(可耐受):吸痰时患者出现轻度恶心、呛咳,吸痰后呼吸困难症状轻度缓解;Ⅲ度(不能耐受):吸痰时患者出现剧烈呛咳或憋气、恶心,未缓解呼吸困难症状。(2)吸痰次数:第2天和第7天24 h吸痰总次数。(3)呼吸道黏膜损伤情况:吸痰时肉眼可见的血性痰或痰中带血为气道黏膜损伤。
1.4 统计学方法采用Epidata3.1软件双人录入,建立分析数据库,采用SPSS 20.0软件进行统计分析。计量资料用表示,计数资料用例数(构成比)表示。符合正态分布的定量资料采用两独立样本t检验,不符合正态分布的定量资料以及等级资料采用Mann⁃WhitneyU检验,定性资料采用χ2检验,检验水准为α=0.05。
2 结果
2.1 两组患者吸痰前后3 min SpO2、HR和24 h吸痰总次数的比较本研究结果显示,两组患者在吸痰前3 min SpO2、HR比较差异无统计学意义(P>0.05)。A、B两组在吸痰后3 min的SpO2比较差异有统计学意义(t=24.494,P<0.01),HR比较差异无统计学意义。第2天和第7天24 h吸痰总次数比较差异均有统计学意义。见表1。
表1 两组患者吸痰前后3 min SpO2、HR和24 h吸痰总次数比较Tab.1 Comparison of the total number of SpO2,HR and at 3 min before and after and 24 h sputum sucking in both groups ± s

表1 两组患者吸痰前后3 min SpO2、HR和24 h吸痰总次数比较Tab.1 Comparison of the total number of SpO2,HR and at 3 min before and after and 24 h sputum sucking in both groups ± s
吸痰后Sp02 95.23±1.83 96.23±1.00 24.494 0.001组别A组B组t值P值例数35 35吸痰前Sp02(%)93.83±1.65 95.54±1.24 9.370 0.312 HR(次/min)82.00±7.22 79.00±10.98 31.511 0.210 HR 86.45±5.90 82.34±9.76 27.905 0.312 24 h吸痰总次数第2天11.97±1.67 10.23±1.59 17.126 0.017第7天12.46±1.85 10.40±1.72 19.578 0.012
2.2 两组患者第2天、第7天吸痰过程中耐受性比较气管切开术后第2天A组患者出现Ⅲ度吸痰耐受性为32.9%,B组为17.1%,两组吸痰耐受比较差异有统计学意义(χ2=6.303,P<0.05)。第7天两组患者吸痰耐受性均降低,但B组患者的吸痰耐受性比A组好,差异具有统计学差异(χ2=7.146,P< 0.05)。见表2。
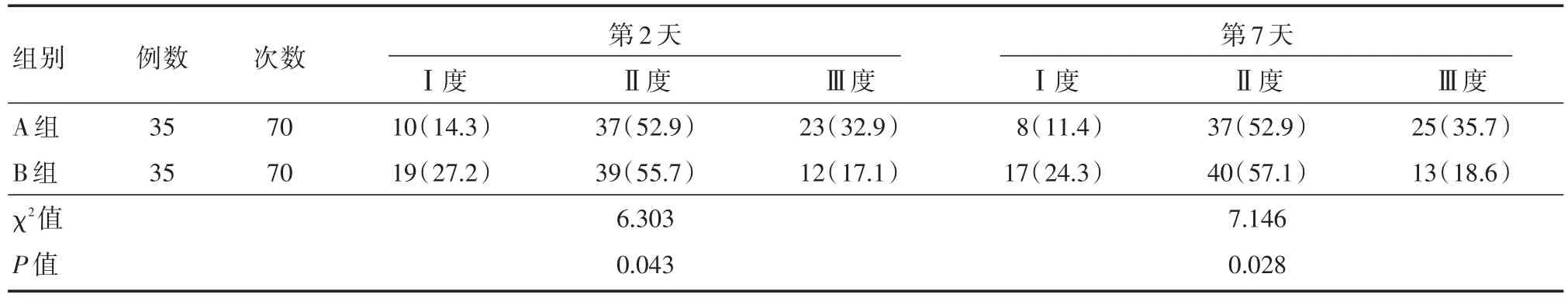
表2 两组患者两个时间段吸痰过程中耐受情况比较Tab.2 Comparison of tolerance during sucking between two groups of patients in two periods 次(%)
2.3 两组患者呼吸道黏膜损伤情况比较本研究结果显示,A、B两组患者第2天黏膜损伤情况比较,差异无统计学意义(P>0.05),第7天A组患者呼吸道黏膜损伤情况达到20例,占28.6%,B组患者9例,占12.9%,两组比较差异有统计学意义(χ2=0.022,P<0.05)。见表3。
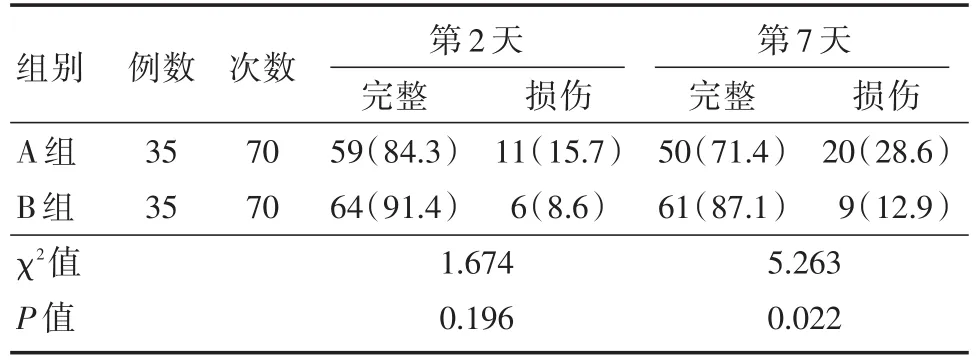
表3 两组患者呼吸道黏膜损伤情况比较Tab.3 Comparison of respiratory mucosal damage in two groups 次(%)
2.4 两组患者痰培养结果情况比较纳入的70例患者气管切开后当天均做痰培养检查,痰培养结果均为阴性。第7天痰培养结果显示,A组患者痰培养阳性率为40.9%,B组患者为14.3%,两组患者痰培养结果比较差异具有统计学意义(χ2=5.851,P<0.05)。
3 讨论
3.1 不同吸痰体位对患者SpO2、HR、吸痰总次数的影响PaO2是反应呼吸循环的重要指标,而外呼吸功能障碍引起的直接效应是血液气体的变化,即 PaO2降低,同时伴有 PaCO2增高或降低[7]。临床工作中通常采用动脉血气分析和PaO2监测两种形式判断患者机体缺氧情况[8]。但考虑到动脉血气分析结果对启动气管切开按需吸痰的时效性、可行性和操作的有创性、技术的普及性等因素,本研究选择SpO2作为观察指标。结果显示A、B两组患者经过吸痰后,HR和SpO2都有一定的提升,与曾梁楠[9]研究结果相似。但B组患者的SpO2的在吸痰前和吸痰后都比A组患者高,吸痰后3 min两组比较差异有统计学意义(P<0.05)。研究显示[10],对气管切开的ICU患者采取侧卧位吸痰,可以减少胃内容物的误吸,提高患者的SpO2,降低呼吸机相关性肺炎的发生率,显著缩短机械通气时间,提高肺的顺应性,降低通气压力,减少因通气引发的肺损伤的危险。因此,采取侧卧45°的吸痰体位更利于患者分泌物的排出,增加肺通气,使氧含量迅速上升,有利于改善脑氧代谢及脑血管通透性,缓解脑水肿,降低颅内压。另外,本研究中,B组患者的吸痰方式24 h内的吸痰总次数比A组的低,平均为(10.40±1.72)次,吸痰体位的改变导致吸痰次数减少,这不仅有利于减少了颅内压升高的风险,也有利于减少护士的工作量,提高护理工作效率及质量。
3.2 不同吸痰体位对患者吸痰耐受性的影响美国治疗呼吸学会(AARC)2010年临床实践指南指出[11],有效的吸痰是清除气道异物,维持呼吸道通畅、预防肺部并发症的一项重要措施。吸痰的目的在于保持呼吸道的通畅,进而减少气管导管阻塞、缺氧和肺部感染等并发症的发生。但吸痰操作容易刺激到患者气道而引发咳嗽反射,进而引起患者颅内压(ICP)的波动。将ICP控制在合理范围是治疗SCI患者的一个重要原则,其目的是保证患者脑组织的血流灌注,避免继发性脑损伤的发生。本研究结果显示,气管切开7 d后,虽然A、B两组患者的吸痰耐受性都降低,但侧卧45°吸痰法比仰卧位效果更好,吸痰耐受性更高,两组比较差异有统计学意义(P<0.05)。虽然45°侧卧位吸痰有助于减少ICP的波动、提高患者吸痰的舒适度,但是对于患者来说,吸痰是一个损伤性的操作,因此护理工作中,为了增加患者的耐受性和舒适度,护理人员不仅需要熟练掌握吸痰的具体方法、吸痰的深度、气道湿化方法、气管套管和气囊的管理技术等,还需根据患者的病情及耐受程度,采取合适的体位进行吸痰,做到有效吸痰,以维持患者气道通畅,纠正缺氧状态,提高吸痰效果,减少误吸和肺部感染的发生率。
3.3 不同吸痰体位对患者器官黏膜和肺部感染的影响呼吸道有复杂而完善的系统,气管黏膜形成了人体呼吸道的天然屏障,而反复不合理的气道内吸引,则可导致呼吸道黏膜的损害,屏障作用减弱,增加感染的概率[12]。本研究显示,第7天B组患者黏膜损伤率比A组低,肺部感染率也比A组低26%,差异有统计学意义(P<0.05)。由于仰卧位吸痰无法将患者气道内的痰液吸净,吸痰次数增加,气道频繁受到刺激,导致气道黏膜损伤,致使细菌入侵机会增加,肺部感染率随之增加。而侧卧45°吸痰能吸净患者气道分泌物,日吸痰次数减少,吸痰管接触气道黏膜的机会少,对患者刺激较小,从而降低了黏膜损伤率和肺部感染率,进而可以减少由肺部感染引起的呼吸功能紊乱、重要组织脏器功能损害等并发症预防肺部感染,改善患者预后。因此,与仰卧位相比较,对患者采用床头抬高15~30°,侧卧45°吸痰方式更为安全有效。
由于条件的限制,本研究存在一定的局限性,本研究为单中心小样本的研究,患者选择和数据的采集可能存在一定的偏倚,尚需多中心大样本研究进一步证实上述结果。综上所述,SCI昏迷患者气管切开吸痰术作为神经外科一项基本的护理操作,其正确、安全有效与否对重型颅脑损伤患者的治疗结果和预后至关重要。在临床实践中,我们医护人员应该不断探寻更加正确、对患者损害更小的吸痰护理方法,从而降低并发症和提高治愈率,促进患者的更快康复。

