可逆性后部脑病综合征的MRI表现
李婵婵 刘含秋 郝霄竹 田家齐 孙华平 杨艳梅 姚振威
可逆性后部脑病综合征(posterior reversible encephalopathy syndrome, PRES)是一种临床影像学综合征[1-9],发展迅速,以头痛、意识障碍、癫痫性发作、视力改变等为主要临床表现,MRI显示脑组织可逆性血管源性水肿。早期诊断和及时治疗是PRES可逆性恢复的关键,但PRES常常被误诊,不能得到正确的诊断和及时的治疗,而影像学检查,尤其是MRI检查,对PRES的诊断和鉴别诊断有重要意义。本文回顾性分析资料完整的6例PRES的MRI表现,旨在加强对PRES的认识和提高早期诊断率。
方 法
1、一般资料
收集2016年1月至2017年8月复旦大学附属华山医院经临床和影像学检查确诊的资料完整的PRES 6例,其中男4例,女2例,年龄42.3±16.4岁,最小24岁,最大65岁。病因包括高血压病5例,肾功能衰竭1例。所有病例均急性或亚急性发病,病程21.5±12.6小时,最短1小时,最长36小时,3例头晕、恶心、呕吐,5例视物模糊,6例均出现不同程度的意识障碍(嗜睡、昏睡),入院时血压160~235/135~150mmHg。所有病例均在发病48小时内接受头颅MRI平扫,临床积极控制血压,并采取脱水和对症支持治疗。治疗3周后复查MRI,2个月后临床随访。
2、MRI检查方法
MRI成像设备为(Verio, Siemens AG, Erlangen,Germany)3.0T超导磁共振扫描仪,16通道相控阵头颅线圈。检查序列包括矢状位T1加权(T1-weighted imaging, T1WI)、 横 断 位 T2 加 权 (T2-weighted imaging, T2WI)、横断位T1加权液体衰减反转恢复 (T1-fluid attenuated inversion recovery, T1-FLAIR)、横断位T2-FLAIR、横断位弥散加权成像(diffusion weighted imaging, DWI)。T1-FLAIR采用自旋回波序列, 重复时间(repetition time,TR)=1780ms,回波时间 (echo time, TE)=20ms, 反转 时 间 (inversion time, TI)=860ms,average=1,扫描时间60s。T2WI采用快速自旋回波序列,TR/TE=3480ms/110ms,average=1, 扫 描 时间56秒。T2-FLAIR 采用反转恢复序列,TR/TE=8600ms/120ms,TI=2370ms,average=1,扫描时间96秒。DWI采用单次激发平面回波脉冲序列,TR/TE=4800ms/74ms,average=1, 图像层次与常规扫描保持一致,分别在层面选择、相位编码、频率编码方向上施加弥散敏感梯度,弥散敏感系数(b)值为0和1000s/mm2,扫描时间19秒,同时用脑功能成像软件做出表观弥散系数(apparent diffusion coefficient, ADC)图。所有序列视野(field of view,FOV) 240×240mm,矩阵 256×256,横断面扫描范围从颅顶至枕骨大孔,层厚6mm,间隔2mm,层数16层。
3、图像分析
由两位神经影像学医生对MRI图像进行独立分析,评价病灶的部位、形态、信号特点,有异议时经讨论达成一致。
结 果
2.1 MRI表现
在部位上,4例多发,2例单发(表1,表2),4例多发病变均累及白质,其中2例亦累及皮质。在形态上,4例多发病变呈片状分布,双侧大致对称;2例单发病灶呈斑片状分布。在信号特点上,6例均T2WI高信号、FLAIR高信号、DWI等信号、ADC图高信号,在T1WI上,5例等信号,1例低信号;1例合并枕叶局灶性出血(表2,图1)。6例头颅CT平扫均无异常发现(图1,图2)。

表1 6例可逆性后部脑病综合征的病灶分布部位
表2 6例可逆性后部脑病综合征的MRI表现
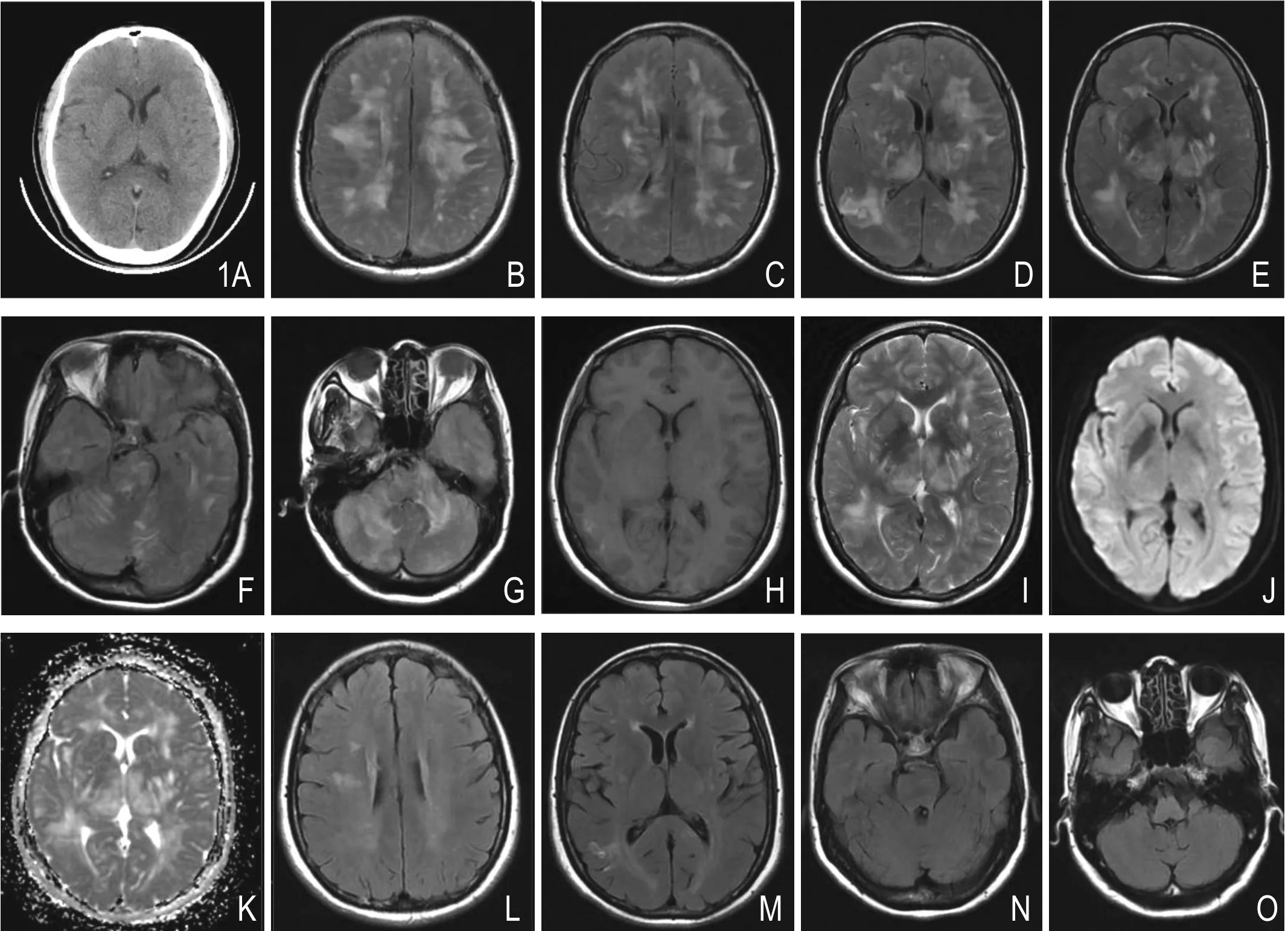
图1 女,56岁,可逆性后部脑病综合征(PRES)。头颅CT平扫无异常(A);头颅MRI平扫示双侧顶枕叶、额叶、颞叶、基底节区、胼胝体、深部白质、脑干、小脑片状对称性分布病灶,FLAIR呈高信号 (B~G),T1WI呈等信号(H)、T2WI呈高信号(I)、DWI呈等信号(J)、ADC呈高信号(K)。治疗2周后复查,病灶大部分吸收,枕叶、额叶、基底节区病灶未完全吸收(L~O)。
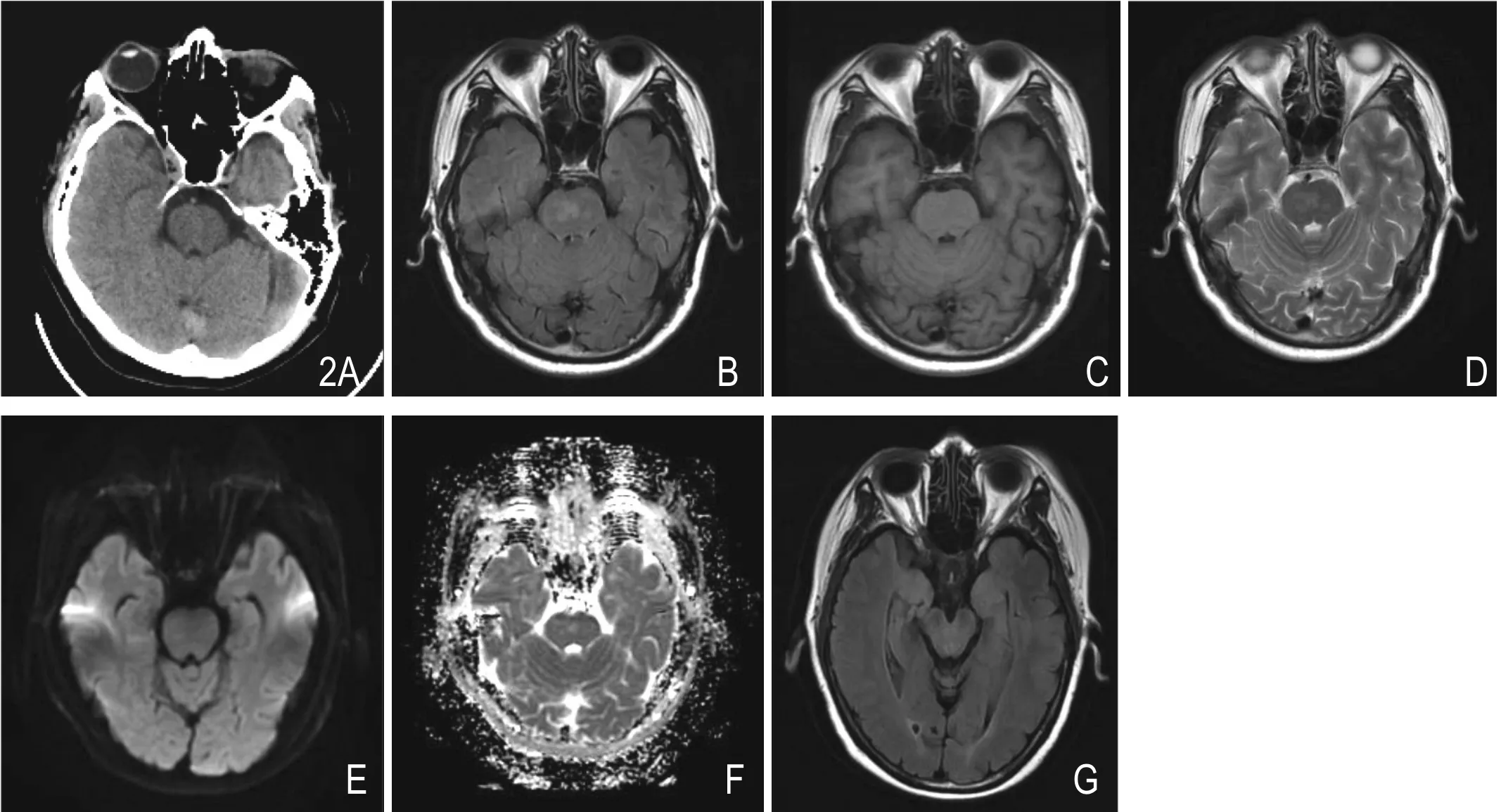
图2 男,26岁,可逆性后部脑病综合征(PRES)。头颅CT平扫无异常(A);头颅MRI平扫示脑干斑片状病灶,FLAIR呈高信号(B),T1WI呈等信号(C)、T2WI呈高信号(D)、DWI呈等信号(E)、ADC呈高信号(F)。治疗2周后复查,病灶完全吸收(G)。
2.2 临床和影像转归
6例均采取积极降压、脱水和对症支持治疗,症状迅速好转。治疗3周后复查MRI,4例病灶完全吸收(图2),2例病灶大部分吸收(表1,表2)(图1),MRI病灶的吸收晚于临床症状的改善。治疗2个月后随访,6例均无临床症状。
讨 论
引起PRES的致病因素很多,目前已报道的可导致PRES的疾病、疾病状态或药物多达上百种,而且不断有新的病因被报道和提出,主要包括高血压、妊娠子痫、慢性肾功能不全、恶性肿瘤化疗、接受免疫抑制和细胞毒性药物治疗等。本研究6例PRES,其中5例病因是高血压病,1例病因是肾功能衰竭。
PRES的常见发病部位是后循环供血区,因为后循环系统供血区相对缺乏丰富的交感神经支配而容易受累;其中,最常见部位是双侧枕叶白质,因为白质主要由神经纤维细胞的髓鞘纤维、小动脉和毛细血管构成,组织结构较疏松,毛细血管丰富,容易潴留渗出液。有学者将PRES的影像学模式分为经典型、全脑型、不对称型和脑干型,认为后三种为变异型,与动脉解剖差异、脑灌注改变、神经毒性损伤有关[10]。本研究67%患者(4/6)枕叶白质受累,和文献一致[10]。除了经典累及部位外,还有一些不典型发病部位,本研究所有患者均脑干受累,其中33%患者(2/6)是脑干单独受累,另33%患者(2/6)还合并小脑受累,67%患者(4/6)额叶、颞叶、顶叶、基底节区、胼胝体亦受累,提示该综合征并非特定出现在脑后部,只是以脑后部常见而已,可能病灶的分布与病情的严重程度及持续时间有关。国外亦有研究认为病情较严重者会出现前循环或脑干受累且对治疗反应不佳[6],但本研究患者脑干病灶完全吸收,额叶病灶33%吸收,基底节区病灶50%吸收,因此PRES累及部位与预后的相关性尚不明确。
大量研究显示PRES病灶多呈多发片状且双侧相对对称分布[3-5,7-8],本研究67%患者(4/6)为多发片状病灶且双侧大致对称分布,与文献相符,但也有33%患者(2/6)表现为脑干单发斑片状病灶,可能水肿的形态与血压升高的严重程度有关。
PRES病灶T1WI常呈等或低信号、T2WI和FLAIR呈高信号、DWI通常为低信号或等信号、ADC图为显著高信号,表现为血管源型水肿的典型信号改变,这和其可能的发病机制有关[2,4]。关于PRES的发病机制存在一些争议,目前比较公认的假说是脑血管自动调节崩溃学说和毛细血管内皮损伤学说,前者认为脑血管自动调节功能短暂丧失导致过度灌注、血脑屏障破坏和血管源型水肿;后者认为所有可引起毛细血管内皮细胞产生毒性反应的原因都可间接或直接导致血脑屏障结构和功能破坏,产生血管源型水肿。FLAIR成像技术是显示皮质和皮质下水肿最敏感的方法,能够检出早期局灶异常,可作为疑诊本病的常规检查手段,进而,DWI和ADC图可区分血管源型水肿和细胞毒性水肿。另外,值得提出的是,文献报道PRES发生脑出血的概率为5% ~19.4%[4],本研究中17%患者(1/6)PRES病灶合并局灶性出血,可能是血管扩张后高灌注损伤所致。PRES病灶的另一信号特点是具有可逆性[6],经及时治疗后,病灶明显缩小或完全消失。本研究病例及时治疗3周后复查,67%患者病灶完全吸收,33%患者病灶大部分吸收,提示本病具有可逆性,但并非完全可逆。
PRES需与静脉窦血栓、急性脑梗死和脑炎等鉴别。磁共振静脉成像显示静脉窦通畅有助于排除静脉窦血栓,其引起的脑水肿常同时累及皮质、白质及合并出血。急性脑梗死发病部位与血管分布区一致,病灶为细胞毒性水肿,DWI高信号且ADC图低信号,可与PRES鉴别。脑炎以颞叶多见,皮质受累为主,结合临床表现可予以鉴别。
综上所述,PRES是一种预后良好的疾病,大部分PRES有典型的MRI表现,出现脑内多发对称、后部分布为主的病灶,脑干受累可能对不典型PRES的诊断有重要的提示意义。正确识别PRES的影像学表现,结合临床表现,早期诊断、及时治疗是关键。掌握PRES的临床特点和影像学特征对早期诊断和及时治疗有重要指导意义。

