CT、MRI检测早期腔隙性脑梗死的价值研究*
郑州大学第一附属医院神经内科(河南 郑州 450052)
刘玉涛 许予明 高 远杨 靖 史长河 王燕琳
早期腔隙性脑梗死(Lacunar infarction,LAC)是一种脑小血管病,主要是指脑部小穿支动脉及毛细血管病变引发的脑白质及灰质的缺血或出血性损害,可引发患者认知改变、肢体功能障碍[1]。常规CT不能清晰观察患者脑小血管,无法有效鉴别无症状性脑梗死(Asymptomatic cerebral infarction,AC)。有报道认为[2],小血管病变表现越多,患者脑部病变程度越严重,脑部病变范围越大。LAC好发于丘脑、脑干部位,腔隙直径<15mm,主要包括新鲜及陈旧性深部小梗死。本文回顾性分析我院2015年1月-2017年6月收治LAC患者,分别应用CT及MRI检测,现将具体研究数据及结果报道如下。
1 资料与方法
1.1 一般资料回顾性分析我院2015年1月~2017年6月收治250例LAC患者资料,其中男性185例,女性65例,年龄55~77岁,平均年龄(68.48±5.47)岁。症状表现:头晕头痛104例,嗜睡31例,其他症状(面瘫、言语障碍、感觉异常、共济失调、肢体功能障碍)115例。纳入标准:1.首发LAC的患者;2.知晓本研究,并签署知情同意书的患者;3.住院期间病情稳定的患者。排除标准:1.妊娠期、哺乳期患者;2.心脏病患者;3.脑肿瘤患者;4.精神病患者;5.因个体原因不能接受头部扫描的患者。
1.2 方法本组患者先行脑部CT检查,CT仪购于飞利浦。选择常规轴位进行扫描,以OM作为扫描基线,扫描层数:10层,扫描方向:颅顶-颅低,层厚及层距:10mm。发现病灶后进行放大扫描。以横断面作为本组患者CT扫描常用层面图像,CT医生根据患者脑部病灶清晰程度进行连续扫描。休息2d,进行MRI检测:(1)检测前告知患者清洗头部,摘除隐形眼镜,除去发饰、耳环、项链等。(2)带好眼罩,平躺在检测床上,放松身体。选择西门子MRI检测仪,电压:220kv,层厚:5mm,层距:1mm。参数设置:T1WI/SE(TR/TE=428/10ms):T2W/I(TR/TE=8000/89ms)。发现病灶后加大扫描,选择矢状位TR/TE序列。
白质病变程度分级:根据国际Fazekas量表(0~6分),将脑室旁和深部白质病变分开评分。两部分的分数相加计算总分。脑室旁高信号评分:①0分:无病变;②1~2分:帽状或者铅笔样薄层病变;③3~4分:病变呈光滑的晕圈;④5~6分:不规则的脑室旁高信号,延伸到深部白质。深部白质信号:①0~1分:无病变;②2~3分:点状病变;③4~5分:病变开始融合;④6分:病变大面积融合。轻度0~3分,重度4~6分。
1.3 统计学方法本文所有数据由参与研究人员收集,统计后完整录入本次研究数据库,调查数据录入采用SPSS19.0软件进行统计分析,性别以百分比(%)表示,年龄采用(±s)表示,比较采用t检验,等级资料采用Wilcoxon秩和检验,计算Z值,以P<0.05表示数据比较结果差异有统计学意义,以P<0.01表示差异具有极显意义。
2 结 果
2.1 检查结果250例患者经CT检测后共发现451枚病灶,呈现低密度或等密度改变。MRI检测后共发现1048枚病灶。MRI组的检出率显著高于CT组(P<0.05),见表1。
2.2 病灶大小CT组病灶检出直径5~18mm,平均直径(10.59±1.58)mm,≤5mm的病灶检出6枚,5~10mm的病灶检出184枚,≥10mm的病灶261枚。MRI组病灶直径2~18mm,平均直径(4.59±1.48)mm,≤5mm的病灶检出489枚,5~10mm的病灶检出290枚,≥10mm的病灶269枚。MRI组的≤5mm病灶检出率显著高于CT组(P<0.05),见表2。
2.3 CT影像学特点CT结果显示LAC患者发生新发病灶位于基底节区、无症状性梗死、扩大血管周围间隙、颅内粥样硬化白质病变轻度比例显著高于重度患者(P<0.05),见表3。
2.4 MRI影像学特点MRI结果显示LAC患者发生新发病灶位于基底节区、无症状性梗死、扩大血管周围间隙、颅内粥样硬化白质病变重度比例显著高于轻度患者(P<0.05),见表4。
2.5 平均检测时间、检测费用CT组平均检测时间、检测费用显著低于MRI组(P<0.05),见表5。
3 讨 论
LAC发病机制尚未完全清晰,有学者[3]推测是在多种血管危险因素或遗传因素的作用下,血管自身发生病变,并通过一系列的病理过程对脑组织造成不可逆转性损伤,最终出现头晕恶心、语言障碍、肢体活动障碍等临床症状。脑卒中是脑血管的常见疾病[4],具有高发病率、高死亡率的特点,LAC约占脑卒中20%[5],主要表现为微小动脉缺血性梗死,经过漫长的愈合形成不规则腔隙。该病无明显诱因,临床症状与梗死部位大小及数量的多少有[6]关。以发病时间标准,可分为急性与慢性两种类型,12~36h内达到高峰[7]。LAC发病率随着年龄的增加、自身动脉硬化及皮质下动脉硬化症的发生而增加。老年多于青少年,男性多于女性。赵永强等[8]分析发现,89%的LAC患者年龄>50岁,且高血压病史患者较多。年龄及高血压在重度白质病变合并LAC患者中的比例明显高于合并轻度白质病变患者。表明,高血压、年龄可能是导致小血管损伤的危险因素。LAC发病较快,病情危急,容易合并其他脑部疾病[9]。选择准确、快速、方便的诊断方法对LAC治疗及预后非常重要。CT及MRI 是临床检查重要方法,均可有效检出脑部病灶,指导治疗。CT检查受自身影像工作原理限制,无法准确反映脑部微小病灶,无法动态呈现脑部微血管动脉粥样硬化过程[10]。加之部分LAC梗死病灶的发生部位可能没有位于运动及感觉传导通路上,CT很难发现。CT显示病灶取决于病灶的密度变化,部分病灶范围已经扩大,但没有发生坏死、囊变等,因此组织密度变化不大就无法被CT检出。但是病灶组织内细胞含水量明显改变,足以被MRI检出。如病灶位于颅底、脑干、顶部,CT受骨伪阴影影响,不易区分病变组织。MRI完全不受骨性伪影干扰,还可随意改变成像,病变部位成像较好[11]。

表1 两种检测方法的检查结果比较

表2 两组检出病灶大小情况比较
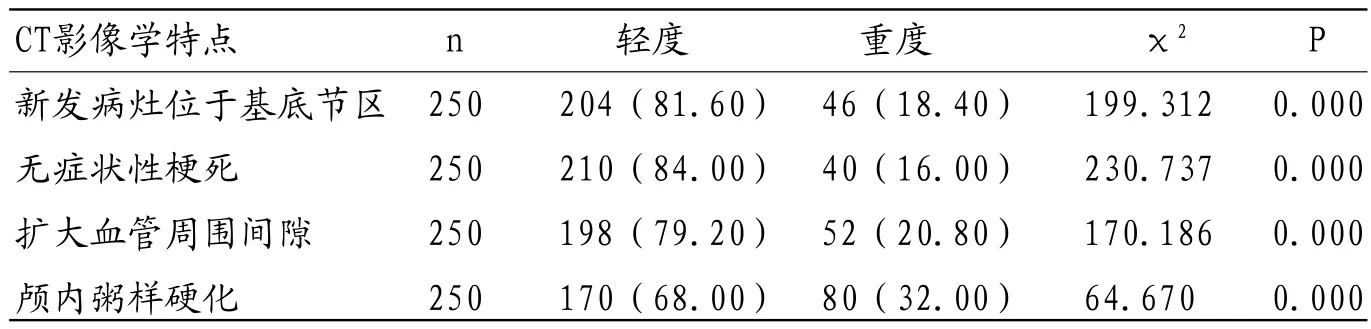
表3 CT影像学特点比较(%)

表4 MRI影像学特点比较(%)
表5 两组平均检测时间、检测费用比较(±s)

表5 两组平均检测时间、检测费用比较(±s)
组别 n 检测时间(min) 检测费用(元)CT组 85 15.59±1.84 220.59±15.47 MRI组 85 38.54±1.81 900.47±100.54 t / 140.591 105.677 P / 0.000 0.000
MRI较CT敏感性强,能有效检出直径>5mm的微小脑梗病灶,三维立体呈现动脉粥样硬化过程及血管病变走向,反映梗死病灶与周围组织关系,有利于临床治疗。
本文研究结果显示,LAC梗死病灶分布在额叶、顶叶、丘脑、小脑、脑干、内囊、基底节部位;表明,LAC梗死病灶分布广泛。MRI组的检出率显著高于CT组。提示,MRI能提高LAC梗死病灶检出率。梗死病灶组织的细胞外液中的钙、钾流入细胞内,形成细胞毒性水肿,此时梗死部位的缺血含水量并未增加,仅细胞内外的含水量发生改变。MRI能根据梗死部位水分子运动显示异常[12-13],表现为高信号区。随着细胞外水分子的增加,T2WI的信号增高,DWI信号变为低信号。MRI组≤5mm病灶检出率较高;提示,MRI能提高LAC微小病灶检出率,考虑为直径小的病灶与四周组织形成密度差距不明显,CT敏感性较差无法检出微小病灶。MRI能根据细胞水肿情况弥散成像,通过高低信号改变,检出微小病灶。CT检测发现新发病灶位于基底节区、无症状性梗死、扩大血管周围间隙、颅内粥样硬化白质病变轻度比例较高。MRI检测结果显示新发病灶位于基底节区、无症状性梗死、扩大血管周围间隙、颅内粥样硬化白质病变重度比例较高。说明,两种检测方法在白质病变程度上存有显著差异。MRI检测费用较高,检测时间较长;提示, MRI检测费用及时间可能是影响MRI普及的重要因素。
综上所述,MRI能显著提高LAC微小病灶检查率,反应白质病变程度,有利于临床诊治。但MRI检测费用较高,检测时间较长。临床应较大力度尽快普及MRI,降低检测费用,缩短检测时间。

