磁共振成像在子宫内膜癌术前诊断中的价值
1.河南省郑州市第七人民医院妇科(河南 郑州 450000)
2.河南省郑州市第七人民医院急诊科 (河南 郑州 450000)
3.河南省郑州市第七人民医院影像科 (河南 郑州 450000)
陈粉合1 邓 祎2 杨海霞1王 宇3
子宫内膜癌指原发于子宫内膜的上皮性的恶性肿瘤,多好发于绝经女性。个体差异、临床分期、癌细胞的分化程度等均是影响子宫内膜癌治疗的重要因素,故而,本病的术前分期的准确判断较为重要[1]。不同的影像学技术已被广泛应用于子宫内膜癌的诊断中,超声和CT是子宫内膜癌常用诊断方法,但最新的研究[2]提示超声和CT期子宫内膜癌的诊断敏感性较低;此外对晚期原发性子宫内膜癌转移灶与原发灶的鉴别的特异性也较低。磁共振成像(magnetic resonance imaging,MRI)具有良好的组织对比度,组织分辨率高,可显著提高肿瘤的预测范围,但目前关于子宫内膜癌的术前诊断资料较少[3]。故此,本研究深入探讨了MRI在子宫内膜癌术前诊断中的价值,具体结果进行如下汇报。
1 资料与方法
1.1 一般资料选取2015年1月至2017年9月在我院治疗的子宫内膜癌患者124例,年龄33~68岁,中位年龄52岁;绝经前妇女43例,绝经后妇女81例。纳入标准:(1)术前经诊断性刮宫或宫腔镜检查后病理确诊;(2)术前MRI资料完整;(3)在我院行手术治疗;(4)术后病理结果完整;(5)患者及家属知情同意。排除标准:(1)术前行放化疗等治疗;(2)合并其他盆腔恶性肿瘤者。
1.2 MRI扫描方法使用我院1.5T超导性磁共振扫描仪(美国GE公司),患者取仰卧位,8通道相控阵体线圈,采取仰卧位,层厚5~6mm,常规扫描矢状位、横断位快速自旋回波扫描序列。所有患者同时进行动态增强扫描MRI及增强T1WI检查,对比剂为0.1mmol/kg Gd-DTPA。测量患者子宫内膜的厚度,分析肿瘤对子宫肌层的浸润及附件形态信号及各序列图像的肿瘤信号强度[4]。
1.3 病理检查术后剖开患者子宫大体标本矢状面,肉眼直视状态下病灶所在位置、大小、形态、侵犯肌层的深度、双侧宫角及宫底处;所有切除组织送病理科行免疫组化检验和常规病理检查,2名经验丰富的病理科医在显微镜下观察病变的病理组织学特点,并对子宫肌层浸润深度、有无宫颈受累、有无淋巴结转移及远处转移情况进行判断。确定患者术后病理分期,并与术前MRI评估结果相比较[5]。
1.4 统计学处理统计分析采用SPSS19.0软件,一致性采用Kappa分析,Kappa≤0.40时,一致性较差,0.40<Kappa≤0.60时,中度一致性,<0.60<Kappa≤0.80时,较好一致性,Kappa>0.80时,一致性高;诊断价值采用灵敏度、特异度、阳性预测值、阴性预测值和准确度评估。检验水准=0.05。
2 结 果
2.1 术后病理结果124例子宫内膜癌患者术后病理分期结果显示:Ⅰa期54例,Ⅰb期25例,Ⅱ期14例,Ⅲa期12例,Ⅲb期10例,Ⅲc期9例;病理组织学结果显示:子宫内膜样腺癌101例,乳头状腺癌9例,透明细胞癌7例,腺鳞癌7例;肿瘤分化程度:高分化39例,中分化70例,低分化或未分化15例。
2.2 术前MRI临床分期与病理结果比较术前MRI临床分期结果:Ⅰa期55例,Ⅰb期29例,Ⅱ期10例,Ⅲa期14例,Ⅲb期12例,Ⅲc期4例;与术后病理分期结果一致性Kappa值为0.724,P<0.05,一致性较好。见表1。
2.3 术前MRI评价肌层浸润情况术前MRI评价肌层浸润与术后病理结果一致性Kappa值为0.741,P<0.05,一致性较好,见表2。术前MRI评价浅肌层浸润灵敏度、特异度、阳性预测值、阴性预测值和准确度分别为86.44%(51/59)、87.69%(57/65)、86.44%(51/59)、87.69%(57/65)和87.10%(108/124)。
2.4 术前MRI评价盆腹腔淋巴结转移情况术前MRI评价盆腹腔淋巴结转移与术后病理结果一致性Kappa值为0.275,P<0.05,一致性较差,见表3。术前MRI评价盆腹腔淋巴结转移的灵敏度、特异度、阳性预测值、阴性预测值和准确度分别为22.22%(2/9)、98.26%(113/115)、50.00%(2/4)、94.17%(113/120)和92.74%(115/124)。
2.5 典型病例某女性患者,46岁,术前MRI增强扫描后肿瘤强化程度低于正常肌层强化程度,显示肿瘤侵犯深肌层,但子宫浆膜完整,术后病理结果显示肿瘤侵犯深肌层,细胞异型性明显,可见实性癌灶,病理分期为Ⅰb期。见图1-3。
3 讨 论
子宫内膜癌好发于围绝经期和绝经后女性,是发生于子宫内膜的一组上皮性恶性肿瘤。子宫内膜癌是最常见的女性生殖系统肿瘤之一,并是仅次于卵巢癌和宫颈癌的第三位常见妇科恶性肿瘤,每年新发的子宫内膜癌的病例可高达20万以上[6]。手术是子宫内膜癌主要的治疗手段,而术前诊断对于制定子宫内膜癌治疗方案及预后具有重要临床意义。近几年,随着新的分期系统和新的辅助治疗方式的产生,资料显示[7-8]影响子宫内膜癌的因素众多,其中子宫的手术病理分期、子宫肌层侵犯深度、淋巴管是否浸润和淋巴结是否发生转移均是重要的因素。
现临床主要采用超声、CT和MRI等方法对子宫内膜癌进行前期诊断和检查。超声对显示宫腔大小、位置、肌层浸润程度、肿瘤是否穿破子宫浆膜等具有一定意义,亦是术前诊断子宫内膜癌和宫颈癌最常用辅助检查,但超声本身的对比分辨率和操作者的经验水平的影响使得其在子宫内膜癌和宫颈癌的诊断存在一定的局限性[9-10];CT具有扫描图像清晰的优点,可准确显示肿瘤大小和范围,但最新的临床研究[11]发现MRI对肿瘤大小和范围均能较好的显示,成像效果很好,分辨率高,同时对子宫内膜厚度、病变程度肌层变薄情况以及结合带的完整性进行较好的显示,在敏感性和特异性等方面均优于超声和CT,进而更好的评估肌层浸润深度[12]。依据水分子在不同组织结构中的运动方向存在差异是DWI成像技术的作用机制,癌细胞且细胞外间隙大于正常细胞的细胞核和核浆比例,导致癌细胞的水分子出现弥散受限,表现出DWI高信号,MRI技术正是以此为依据区分良性组织和癌变组织和评价机体微观组织结构[13-15]。
本研究结果显示术前MRI临床分期与术后病理分期结果一致性Kappa值为0.724,P<0.05,一致性较好;术前MRI评价肌层浸润与术后病理结果一致性Kappa值为0.741,P<0.05,一致性较好。术前MRI评价浅肌层浸润灵敏度、特异度、阳性预测值、阴性预测值和准确度分别为86.44%、87.69%、86.44%、87.69%和87.10%;上述结果说明MRI能较好地评估子宫内膜癌的分期和肌层的浸润深度。
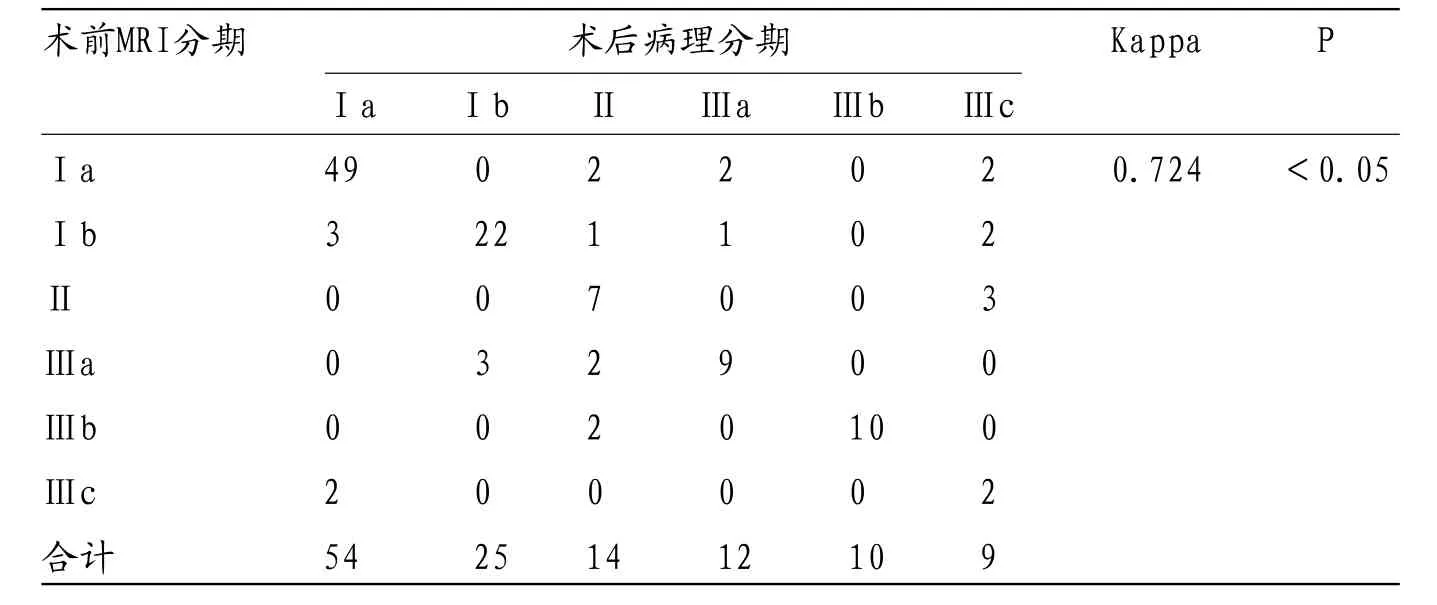
表1 术前MRI临床分期与病理结果比较
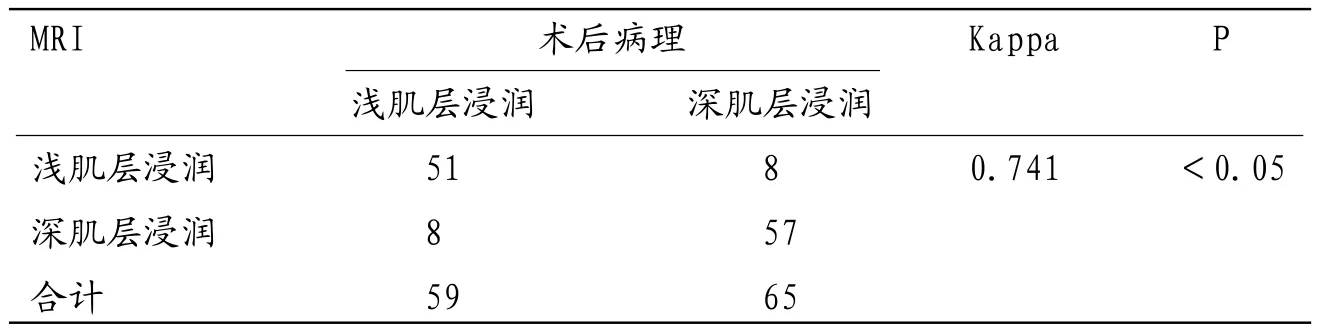
表2 术前MRI评价肌层浸润与术后病理结果比较
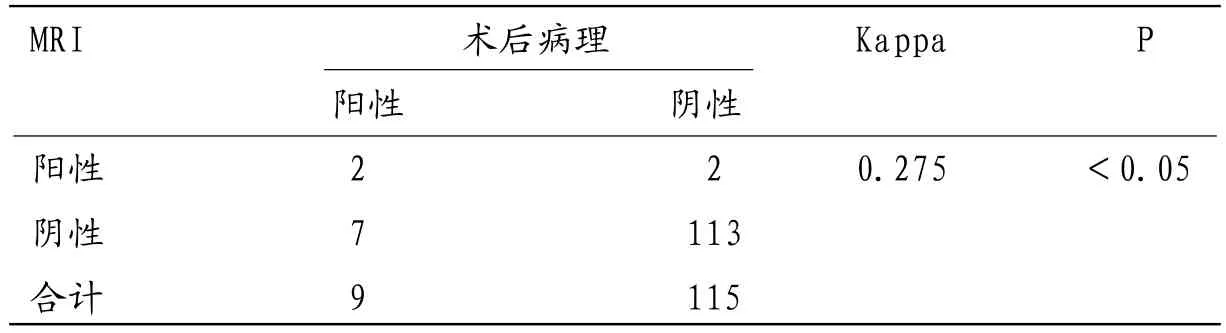
表3 术前MRI评价盆腹腔淋巴结转移与术后病理结果比较
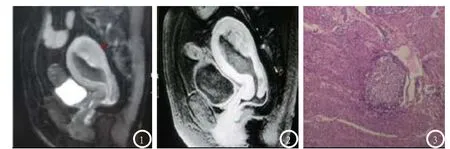
图1-3 某患者影像及病理图。图1:T2WI,红色箭头所示病灶;图2:T1WI增强扫描;图3:病理图,HE×400。
此外研究借故显示术前MRI评价盆腹腔淋巴结转移与术后病理结果一致性Kappa值为0.275,P<0.05,一致性较差,术前MRI评价盆腹腔淋巴结转移的灵敏度、特异度、阳性预测值、阴性预测值和准确度分别为22.22%、98.26%、50.00%、94.17%和92.74%。该结果说明MRI在判断盆腹腔淋巴结转移的应用价值较低,灵敏度不高。笔者认为虽然MRI检查对肌层浸润及浸润深度具有较高的灵敏性和准确度,但是对判断是否有淋巴结转移扔存在一定的漏诊率,还需要联合其他诊断技术进行诊断以保证结果的准确性。
综上所述,MRI术前诊断子宫内膜癌临床分期、判断肌层浸润情况有较好的应用价值,但判断盆腹腔淋巴结转移的应用价值低。

