人工关节置换与内固定治疗老年股骨粗隆间骨折的疗效
王旌晶 邹永根 唐燕红 余 睽 伍光辉
(泸州市中医医院骨伤三科,四川 泸州 646100)
股骨粗隆间骨折(IFF)属临床较常见的髋部骨伤病,76%~86%为老年人〔1〕。老年患者因自身机体功能衰弱、加之IFF损伤造成严重的生理负荷,对后期生存造成不良影响〔2〕。过去多选保守治疗,但治疗周期长、并发症风险高,部分高龄IFF患者12个月内死亡率超过53%〔3〕。当前首选手术方式干预,短期内恢复关节功能,纠正髋部畸形,减轻IFF患者伤痛,降低死亡风险〔4〕。但临床中对于老年IFF患者选用何种术式并未统一标准。本文探究人工关节置换与内固定治疗老年IFF的疗效。
1 资料与方法
1.1资料 选取泸州市中医医院2015年6月至2017年4收治的老年IFF患者188例,符合《实用骨科学》〔5〕制定的IFF诊断标准。男90例,女98例,年龄61~83〔平均(75.49±4.51)〕岁。纳入标准:①符合IFF诊断标准;②未发生IFF且前髋关节功能正常;③知情同意、随访时间超过12个月未失联。排除标准:①心、肝、肾功能不全;②严重并发症;③精神障碍;④手术禁忌证者;⑤病理性骨折;⑥恶性肿瘤。观察组124例均行人工关节置换术(全髋关节置换术64例、半髋关节置换术60例);对照组64例行内固定手术干预,动力髋螺钉(DHS) 内固定31例、股骨近端抗旋髓内钉(PFNA) 内固定33例;两组资料比较差异无统计学意义(P>0.05)。见表1。
1.2方法 IFF患者入院均先行全面检查,稳定生理状态,控制内科疾病后,进行手术指征评估,结合患者治疗意愿与实际状态合理制定手术方案,酌情选择全麻或硬膜外麻醉。观察组行人工关节置换术,①全髋关节置换:取侧卧位,正面患侧股骨粗隆,经髋部外侧作为手术入路,探查骨折点位与折断间隙的空隙并进行股骨头颈截断处理,随后对髋臼做细致清理,选择骨水泥假体做妥善安置,复位关节,确保下肢能够外展,修复梨状肌结构,完成关节置换术毕,负压引流。②半髋关节置换:取侧卧位,正面患侧股骨粗隆,经髋部外侧作为手术入路,将关节囊做切开处置,并在小粗隆顶端做骨颈断离,取出股骨头,应用钢丝做加固重建;将骨水泥做10°~15°前倾处理,再对骨折断端做克氏针固定,术毕负压引流。对照组行内固定手术干预,①DHS:患者呈仰卧位,辅助C型臂探查骨折情况,以大粗隆下端做纵向切口,置入导针,扩髓处置并固定动力髋螺钉加压,骨板外接套筒钢板,术毕引流管放置。②PFNA:仰卧位,将患侧髋关节向上抬高20°~30°,牵引复位,经髋关节外侧作为入路,切开大转子,于大粗隆顶端1/3位置置入导针,沿股骨长轴方向做扩髓处置,待明确股骨复位良好做螺旋刀与锁定钉的安放,C型臂正位螺钉加压,引流管引流。

表1 两组基础资料比较〔n(%)〕
1.3观察指标 ①记录IFF患者手术耗时、术中出血量、下床行走时间、术后负重时间;②持续随访12个月,记录Oswestry 功能障碍指数(ODI)〔6〕与髋关节Harris评分〔7〕变化;③记录术后并发症情况。
1.4统计学方法 应用SPSS19.0软件进行χ2、t检验。
2 结 果
2.1临床指标比较 两组手术耗时差异无统计学意义(P>0.05),观察组下床行走时间、术后负重时间明显低于对照组,术中出血量明显高于对照组,差异均有统计学意义(均P<0.01);全髋亚组与半髋亚组及DHS亚组与PFNA亚组临床指标差异无统计学意义(P>0.05)。见表2。
2.2术后ODI变化 两组术后ODI明显降低,差异有统计学意义(P<0.05);观察组术后1 w、3、6、12个月均明显低于对照组,差异均有统计学意义(均P<0.05)。见表3。
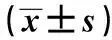
表2 临床指标比较
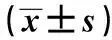
表3 术后ODI变化
与术前比较:1)P<0.05;与术后1 w比较:2)P<0.05;与术后3个月比较:3)P<0.05;与术后6个月比较:4)P<0.05;下表同
2.3术后髋关节Harris评分变化 两组术后髋关节Harris评分明显提高,且观察组术后3、6、12个月明显高于对照组,差异有统计学意义(P<0.05)。见表4。
2.4术后并发症比较 观察组术后并发症发生率明显低于对照组(χ2=28.929 8,P=0.000 0)。见表5。
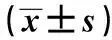
表4 术后髋关节Harris评分变化

表5 术后并发症比较〔n(%)〕
3 讨 论
研究指出,老年IFF开展保守治疗将造成持续的关节制动状态,而长久卧床休养也将增加患者各类并发症〔8,9〕。但是怎样合理控制手术所产生的二次创伤,缩短术后卧床休养时间,促进关节功能的恢复成为现阶段临床医疗较关注的问题。人工关节置换方案需结合患者伤情实际状态制定全髋关节置换或半全髋关节置换进行干预。研究证实,人工关节置换通过机械固定方式对IFF损伤位置进行复位调整,在短时间内即可完成部分关节功能的恢复与应用,无须患者长期完成或制动,促进早期功能康复〔10~12〕。
DHS属IFF主流内固定术式之一,能够与患者髋关节特有的生物力学做完美贴合,促进关节功能的恢复,且DHS可提升关节运动的张力与动能,最大程度辅助股骨颈干角度的稳定性〔13〕。朱书涛等〔14〕研究提示DHS治疗稳定性股骨骨折最具优势,但亦存局限,如DHS所固定的中轴线可受后期生活逐步向外侧偏转,造成人体负重力学偏差,另外DHS受材质影响,抗旋功能偏弱,有高风险发生螺钉松脱或钢板断裂现象,影响DHS固定,增加二次手术风险,为IFF患者预后归转造成不良影响。PFNA则是内固定改良术式,研究明确,PFNA具备良好的稳定支撑功能,并强化了抗旋能力,因此极为契合部分骨质疏松严重的老年IFF患者〔15〕,且PFNA较常规螺钉内固定稳定性更高,有效避免螺钉松脱、断裂等缺陷,提升内固定支撑面积,降低畸形内翻并发症。但PFNA术式操作复杂、难度大,且术前需严格明确适应证,术式局限性较明显,如大粗隆顶点、内收型骨折则不适合PFNA治疗。
多项研究发现,人工关节置换术治疗高龄IFF患者其10生存期可超过95%〔16~18〕。付玉平等〔19〕调查分析,该术式能够对不稳定骨折或伴有骨质疏松的老年人均有良好的效果,且手术创伤小,术式操作简单,恢复快,缩减患者卧床及制动时间。但存在禁忌证,当部分IFF病患伴有严重心肺疾病或年龄超过90岁者需谨慎。
本研究结果表明老年IFF实施人工关节置换术治疗在功能障碍的改善及髋关节功能恢复的近期效果较内固定手术更具优势。因此当IFF患者伴有明显的骨质疏松,内固定治疗效果无法预测的状态,可酌情考虑以人工关节置换术治疗,特别针对部分高龄或预计寿命期限短、生理状态较差者,以此来减少手术对患者的再次损伤,减少生理负荷〔20〕;另外高龄IFF患者因生活中活动能力较差,实施人工关节置换术后无须开展强制性髋关节功能恢复锻炼,术后即可满足高龄IFF患者日常生活的活动需求。
综上,人工关节置换术治疗老年IFF疗效较内固定手术更为良好,促进术后髋关节恢复,减少并发症,安全性良好。

