唑来膦酸对绝经后骨质疏松症患者假体周围骨密度的影响
周伟 郭晓斌 刘禹 王亮亮 史佳伟 李荣群 周军 杨惠林 耿德春 徐耀增
苏州大学附属第一医院关节外科,江苏 苏州 215006
全世界每年约有890万例骨折是由骨质疏松症导致的,平均每3秒就有一例骨质疏松性骨折发生[1]。随着我国步入人口老龄化社会,老年性髋部骨折的人数急剧增加,全髋关节置换术作为可以重建患者髋关节功能及改善患者生活质量的手术,已经成为老年髋部骨折的主流治疗方式[2]。然而全髋关节置换术后假体周围骨密度急剧丢失的现象已经被越来越多的人所意识到[3],并且这种现象会在术后持续相当长的一段时间[4]。假体周围骨密度的丢失将会导致无菌性松动和假体周围骨折,从而大大减少假体的寿命,增加翻修率[5]。双膦酸盐作为治疗骨质疏松症的一线药物,通过抑制破骨细胞发挥作用,目前已经被广泛应用[6]。既往的研究显示双膦酸盐能有效保护骨密度的丢失[7-9],最新的研究也表明使用双膦酸盐能有效降低全髋关节置换术后的翻修率[10]。唑来膦酸作为第三代的双膦酸盐,凭借其特殊的含氮杂环与骨骼紧密结合,抑制破骨细胞活性的作用显著增加,从而有效预防假体周围骨密度的丢失,降低无菌性松动及假体周围骨折的发生率,改善患者的生活质量[9、11]。
绝经后妇女是患骨质疏松症的最重要的人群,其骨密度以更快的速度丢失着,研究表明[12],行非骨水泥型全髋关节置换术,低骨密度将影响假体的初始稳定及延迟骨整合。然而绝经后骨质疏松症的病人群体日益增多,这类病人由于更低的骨密度将导致关节置换术后面临的问题更加严峻。此外,我们发现专门针对这类低骨密度病人群体开展有关双膦酸盐影响假体周围骨密度的相关研究的数量并不多。所以本研究旨在探讨唑来膦酸对全髋关节置换术后假体周围骨密度和骨代谢标志物的影响。
1 资料与方法
1.1 病例收集
本研究属随机单盲临床对照实验,经苏州大学附属第一医院伦理委员会批准,收集2015年11月至2016年4月苏州大学附属第一医院关节外科收治的32例绝经后骨质疏松妇女合并髋部骨折需行全髋关节置换术的患者进行随访研究。病例纳入标准:①患有原发性骨质疏松症的妇女(BMD≤-2.5);②股骨颈、粗隆间骨折患者;③肾功能、血钙水平正常;④无钙片、骨化三醇及唑来膦酸过敏史;⑤签署知情同意书;⑥植入生物性假体。病例排除标准:①髋关节翻修患者;②肾功能不全、低钙血症患者;③有钙片、骨化三醇或唑来膦酸过敏史;④患有骨代谢相关疾病或长期服用影响骨代谢药物的患者;⑤植入水泥型假体。
基于上述标准,入组32例患者根据SPSS 22.0 软件的随机数产生程序随机分成两组,对照组(16例,年龄74.4岁±5.7岁)和治疗组(16例,年龄73.3岁±6.6岁)。经过统计学分析,两组病例用药前的一般资料(年龄、体重指数、左/右侧髋)差异无统计学意义(P>0.05),两组患者下地时间(术后至第一次下地活动的时间间隔)差异无统计学意义(P>0.05)。患者的一般资料见表1。
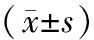
表1 治疗组(唑来膦酸组)和对照组中患者的一般数据比较Table 1 Baseline characteristics of patients in the ZOL (zoledronic acid)and control groups (BMI: body mass index)
†独立样本t检验Mann-Whitney U 检验#Fisher 精确检验
†IndependentttestMann-Whitney U test#Fisher exact test
1.2 分组情况
对照组病人仅接受基础治疗(口服碳酸钙D3片1 200 mg/d及骨化三醇胶囊0.50 μg/d);治疗组除接受基础治疗外,于术后5~7天使用5 mg唑来膦酸静脉滴注。所有患者使用生物型假体,其假体柄、股骨头、髋臼臼杯及髋臼外衬均由Zimmer或Smith and Nephew公司提供。所有全髋关节置换术均由同一名高年资骨科医师完成,采用髋关节后外侧切口,分离臀大肌,切断外旋短肌群,切开关节囊,植入生物性假体,负压引流留置1 d,预防性使用抗生素1 d,常规给予抗凝药物预防深静脉血栓形成。术后鼓励患者早期扶助行器下地活动,半年后完全负重行走。
1.3 资料收集
假体周围的骨密度测量范围按照Gruen分区法分7个区,所有患者于术后一周使用双能X线骨密度仪(Lunar Corporation, Madison, WI, U.S.)测量假体周围7个区的骨密度值作为基线水平,于术后3个月、6个月、12个月分别收集两组的骨密度值。所有患者于术前清晨(08∶30~09∶30)空腹采血行血清学检查测定骨代谢标志物的水平,于术前测定的骨吸收标志物(β-CTX)、骨形成标志物(TP1NP)、25(OH)D的水平作为基线水准,于术后3个月、6个月、12个月清晨(08∶30~09∶30)空腹收集两组的相关骨代谢标志物的水平。此外,记录患者术前,术后3个月、6个月、12个月的Harris评分。
1.4 数据分析

2 结果
2.1 随访情况
本实验共入组32例患者,术后3个月32例患者均获得随访,术后6个月对照组有1例患者失访(共获随访31人),12个月时联系回访,术后12个月对照组1例、实验组1例患者失访(共获随访30人),将获得资料进行整理和分析。
2.2 假体周围骨密度的变化
两组患者术后3个月、6个月、12个月Gruen1-7区的骨密度均呈不同程度下降(表2),但是术后6个月在Gruen1区(-11.2% VS -4.4%)、Gruen4区(-4.2% VS -1.2%)、Gruen6区(-9.2% VS -4.5%)、Gruen7区(-22.7% VS -16.0%)和术后12个月在Gruen1区(-19.4% VS -8.3%)、Gruen2区(-9.2% VS -4.3%)、Gruen4区(-6.0% VS -1.5%)、Gruen6区(-11.2% VS -6.1%)、Gruen7区(-27.7% VS -19.7%)对照组的骨密度丢失显著高于实验组,差异具有统计学意义(P<0.05)。术后使用唑来膦酸6个月后即可表现出抑制骨密度丢失的作用(Gruen1、4、6、7区),并且于术后12个月(Gruen1、2、4、6、7区)持续表现出对骨量的正向保护作用(图1、图2),术后Gruen1、7区的骨密度丢失最为显著,唑来膦酸对其有明显的保护作用(图3)。
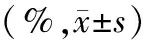
表2 比较两组患者术后不同时间点Gruen 1-7区假体周围骨密度的变化值Table 2 Relative differences in periprosthetic bone mineral density (BMD) across all Gruen zones in the control and ZOL groups during the first year after surgery(%,
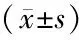
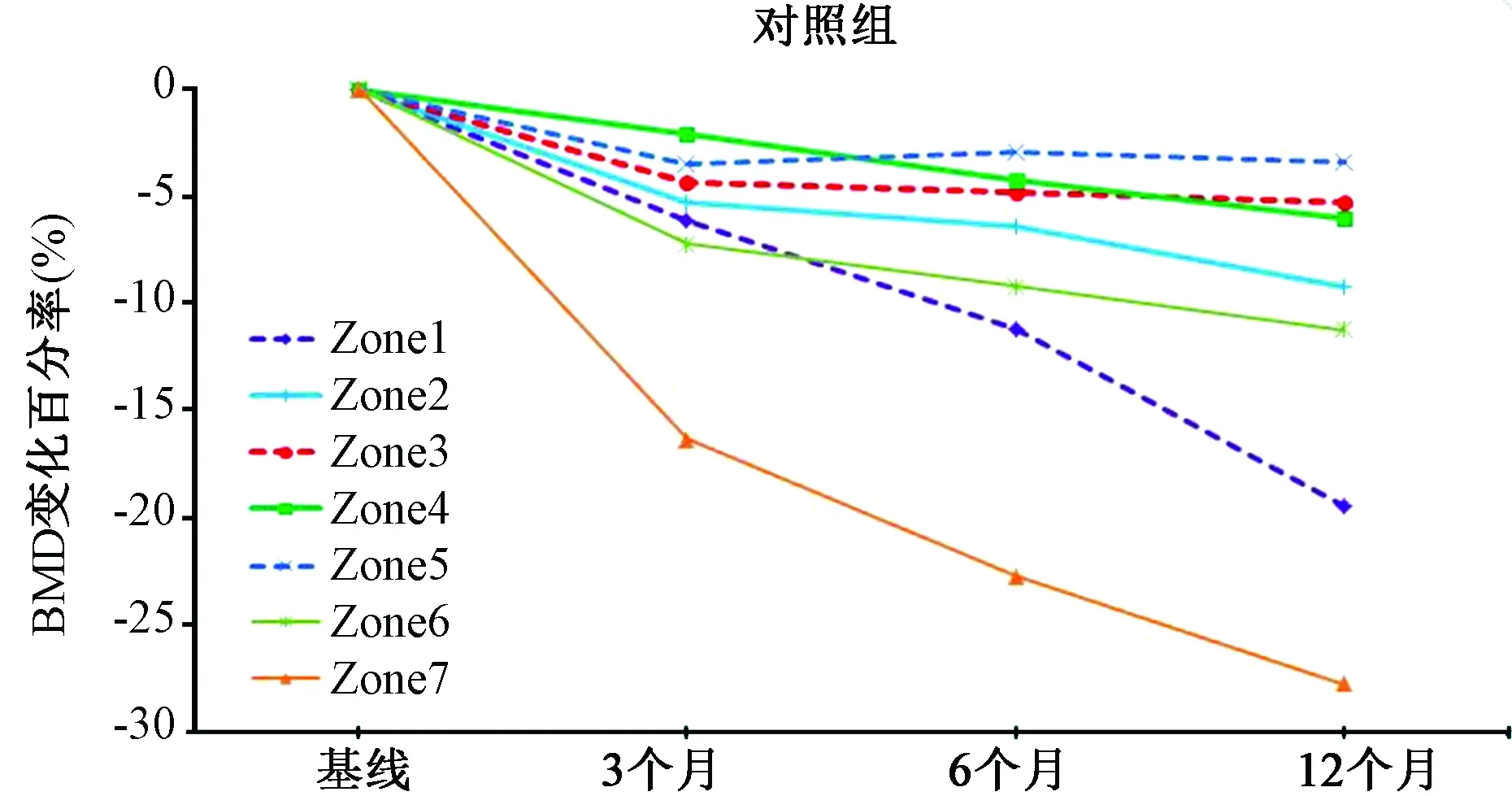
图1 术后不同时间点在Gruen各区对照组骨密度相对于基线变化百分率Fig.1 Relative difference in periprosthetic BMD(bone mineral density) from baseline in all zones in the control group during the first year after the operation
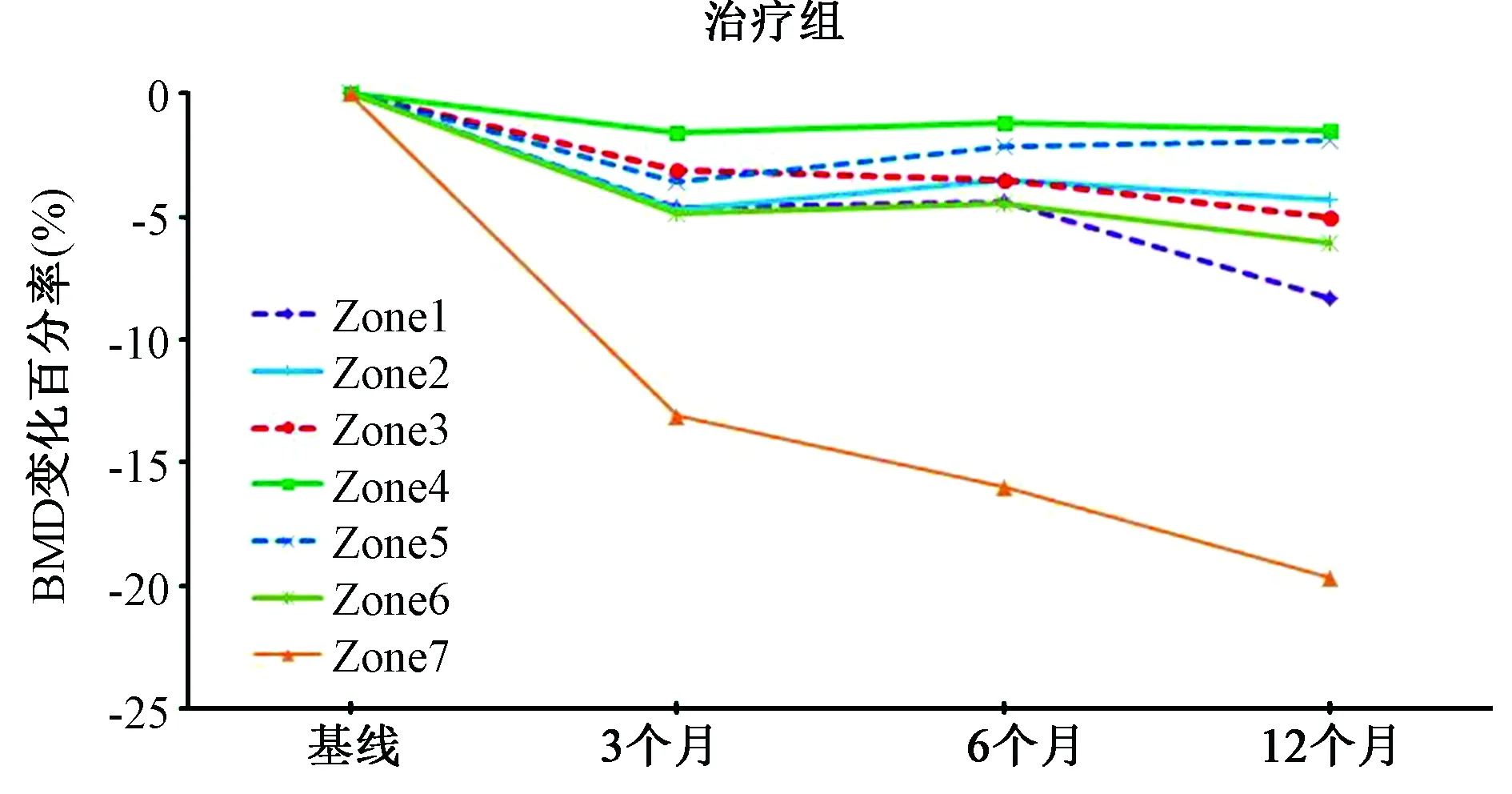
图2 术后不同时间点在Gruen 各区治疗组(唑来膦酸组)骨密度相对于基线变化百分率Fig.2 Relative difference in periprosthetic BMD from baseline in all zones in the ZOL(zoledronic acid) group during the first year after the operation
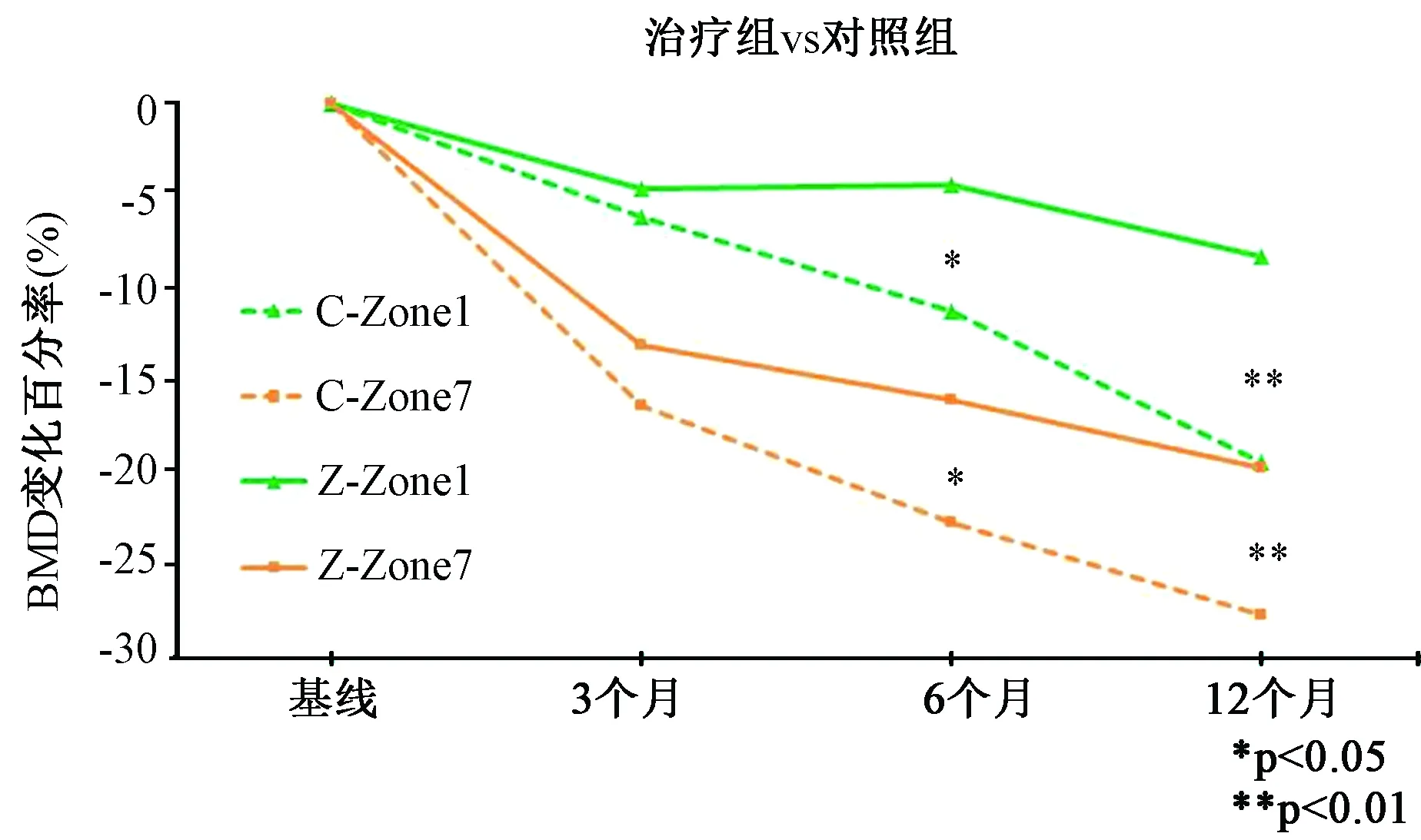
图3 治疗组和对照组Zone1、7 区骨密度变化百分率比较 (*P<0.05,**P<0.01; C-Zone1=对照组Gruen1区;Z-Zone1=治疗组Gruen1区;C-Zone7=对照组Gruen7区;Z-Zone7=治疗组Gruen7区)Fig.3 Relative difference in periprosthetic BMD from baseline in the control and ZOL groups in Gruen zones 1 and 7 (*P<0.05,**P<0.01; C-Zone 1=Zone 1 in control group; Z-Zone 1=Zone 1 in the ZOL group; C-Zone 7=Zone 7 in control group; Z-Zone 7=Zone 7 in ZOL group)
2.3 骨代谢标志物的变化
对照组骨吸收标志物(β-CTX)水平于术后3个月呈上升趋势,术后6、12个月呈下降趋势,实验组骨吸收标志物(β-CTX)术后3、6、12个月均呈下降趋势,两组术后3个月(-42.9% VS 3.9%)、6个月(-47.1% VS -2.4%)、12个月(-49.0% VS -4.3%)β-CTX较基线的下降水平有统计学意义(P<0.05)(表3)(图4)。两组的骨形成标志物(TP1NP)水平均于术后3个月上升,术后6、12个月下降,并于术后12个月(-27.6% VS 11.4%)时TP1NP较基线的变化水平有统计学意义(P<0.05)(图5)。影响骨代谢的重要物质25(OH)D的水平于术后3、6、12个月在两组中均呈稳定增长,两组间25(OH)D的水平变化并无统计学意义(P>0.05)(图6)。
2.4 Harris评分
两组患者术前的Harris评分无统计学意义,术后两组的Harris评分均明显升高,但在术后6个月(75.6±8.9 VS 82.0±8.4)、12个月(80.9±7.7 VS 89.5±8.0)实验组的Harris评分显著高于对照组,差异具有统计学意义(P<0.05)(表4)。
3 讨论
假体周围骨量的丢失是全髋关节置换术后的一个常见问题,并且相关研究已经证明它与假体周围骨折、无菌性松动、翻修的发生显著相关[5]。术中的损伤、磨屑介导的炎症反应、应力遮挡被认为是导致骨量丢失的主要原因[13]。目前并没有一个标准的方案来预防全髋关节置换术后假体周围骨量的丢失,一些研究报道双膦酸盐能够有效降低假体周围骨密度的丢失、假体周围骨折的发生率以及翻修率[7-10]。少有专门针对绝经后骨质疏松妇女这一特殊人群在行全髋关节置换术后,研究唑来膦酸或者阿仑膦酸对其假体周围骨密度的影响。本研究就是针对这一类特殊病人群体行全髋关节置换术后,探讨唑来膦酸联合钙及骨化三醇对假体周围骨密度及骨代谢标志物的影响。
本研究结果显示,唑来膦酸在术后6个月能有效降低Gruen1、4、6、7区的骨密度丢失,术后12个月能有效降低Gruen1、2、4、6、7区的骨密度丢失。Scott教授[9]发现唑来膦酸在全髋关节置换术后6 w、6 m、1 y、2 y对Gruen1、4、6、7区骨密度有明显的保护作用,这与我们的研究结果基本一致。但是在他的研究中,Gruen1区的骨密度在术后呈上升趋势,尤其在唑来膦酸盐组中,而我们的结果显示Gruen1-7区的骨密度在术后均呈不同程度下降。我们推测造成差异的原因很可能和病人群体的不同有关,绝经后骨质疏松的妇女在全髋关节置换术后假体周围骨密度的丢失可能以更大的速度和强度进行着。
表3 比较两组患者术后不同时间点骨代谢标志物的变化值Table 3 Relative differences in levels of bone metabolism markers in the control and ZOL groups during the first year after surgery (%,
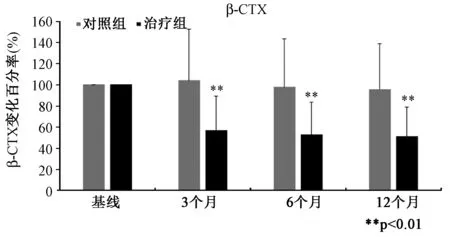
图4 术后不同时间点两组骨吸收标志物(β-CTX)相对于基线变化百分率 (*P<0.05,**P<0.01)Fig.4 Relative difference in bone resorption marker from baseline (β-CTX) in the control and ZOL groups during the first year after the operation (*P<0.05, **P<0.01)
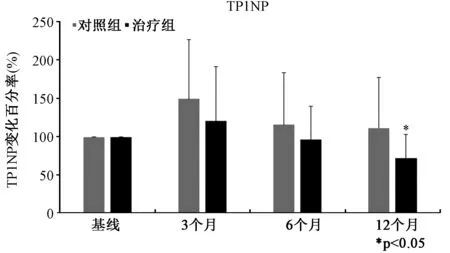
图5 术后不同时间点两组骨形成标志物(TP1NP)相对于基线变化百分率 (*P<0.05,**P<0.01)Fig.5 Relative difference in bone-formation marker (TP1NP) from baseline in the control and ZOL groups during the first year after the operation (*P<0.05,**P<0.01)
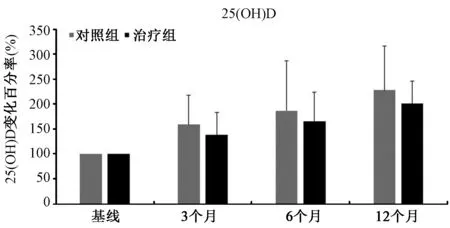
图6 术后不同时间点两组25(OH)D相对于基线变化百分率 (*P<0.05,**P<0.01)Fig.6 Relative difference in 25(OH)D from baseline in the control and ZOL groups during the first year after the operation (*P<0.05,**P<0.01)
β-CTX是反映骨吸收的一个很好的指标,有研究表明[14]唑来膦酸能有效降低骨质疏松病人血清中β-CTX的水平。我们的研究结果显示,唑来膦酸在术后3个月即表现出对骨吸收标志物β-CTX的显著抑制作用,并且这种作用可以持续到术后一年。Kobayashi教授[15]发现在全髋关节置换术后对照组中P1NP (骨形成标志物)和NTx(骨吸收标志物)均呈不同程度上升,可能是由于手术应激导致。我们的结果与其基本一致,并且我们进一步发现骨形成标志物TP1NP在术后12个月与骨吸收标志物β-CTX的表现一致,呈现下降趋势,我们推测TP1NP的下降可能是由于成骨和破骨细胞之间的偶联机制导致。骨代谢标志物在抗骨质疏松治疗后短期内即可反映治疗效果,而骨密度在治疗后短期内难以得到有效改善[16]。我们的研究结果显示,β-CTX的变化表现出显著差异早于骨密度的变化(3个月 VS 6个月)。所以,联合骨密度和骨代谢标志物检查(而不单单是骨密度检查),能更早更准确的反映出唑来膦酸对病人的疗效。
表4 比较两组患者术前及术后不同时间点的Harris评分Table 4 Harris hip scores in the ZOL and control groups during the first year after the operation
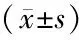
维生素D的缺乏在绝经后骨质疏松病人中很普遍[17]。有研究表明维生素D能增加双膦酸盐的响应率及减少不良反应[18]。血清中25(OH)D的缺乏在全髋关节置换术后的病人中非常常见,其可能有一定的骨整合作用[19]。骨化三醇是活性的维生素D,很早就被认可用来治疗绝经后的骨质疏松症[20]。在本研究中,联合唑来膦酸、钙及骨化三醇来防止全髋关节置换术后假体周围骨密度的丢失,并且检测血清中25(OH)D水平的变化。我们发现在对照组和实验组中25(OH)D水平均呈稳定增长,但是两组之间并没有表现出统计学意义,所以我们认为唑来膦酸不会对25(OH)D的代谢产生影响。此外,术前术后骨化三醇的补充能稳定增加25(OH)D水平,有利于保护假体周围骨量。
Gerald Friedl教授[21]发现相比于对照组(未使用唑来膦酸)唑来膦酸可以提高全髋关节置换术后患者的Harris评分。在我们研究中,两组患者术后Harris评分较术前都有明显的提高,但是在术后6、12个月实验组的Harris评分显著高于对照组(P<0.05),造成这种差异的主要原因是日常活动功能评分和疼痛评分。由于唑来膦酸可以减少骨量的丢失,所以在实验组中可能有更好的功能评分。并且有研究表明,唑来膦酸可以针对骨痛的发病机理发挥作用[22]。
使用双膦酸盐治疗最严重的并发症是下颌骨坏死,但是它的发生率非常低而且大多数发生在肿瘤病人的治疗中[23]。在我们的研究中,没有出现严重的不良反应,只有两例病人出现低热反应。对于唑来膦酸治疗的安全性还有待更多长期和大样本的研究。
本研究存在一些不足之处:①样本量相对较少。②需要更长期的随访研究,以第一次翻修作为研究终点,从而观察唑来膦酸能否延长假体的寿命。③所有的病人并不都是接受同一种假体的置换,假体设计的不同可能会对假体周围骨量产生一定影响。
总之,本研究表明,绝经后骨质疏松症的妇女行全髋关节置换术后接受5 mg唑来膦酸治疗能有效减少假体周围骨密度的丢失及改善骨的重建。并且唑来膦酸对骨代谢标志物的影响于术后3个月就可以表现出来,早于骨密度的变化(术后6个月表现出差异),联合骨密度和骨代谢标志物检查能够更早更精确的对治疗效果进行评估。本研究也表明唑来膦酸联合骨化三醇和钙剂对于绝经后骨质疏松症妇女术后假体周围骨密度的保护可能是一个更合理的治疗方案,但需要更大样本和更长期的随访研究来证实。

