优化院前院内急救流程对急性STEMI患者首次医疗接触至球囊扩张时间的影响
黄海燕 陈英俊 陈巧玲
广东省东莞市中医院,广东东莞 523000
急性心肌梗死是临床常见的急危重症,其中急性ST段抬高型心肌梗死(ST-segment elevation myocardial infarction,STEMI)是造成急性死亡的重要原因[1-2]。早期实施心肌再灌注治疗对于挽救心肌和降低病死率至关重要,直接经皮冠状动脉介入治疗(PCI)是最有效方法[3-4]。再灌注心肌的获益性与开通梗死的相关动脉的时间密切相关,越早开通,获益性越大[5]。STEMI救治指南中建议将首次医疗接触至球囊扩张时间(FMC-B)控制在90min之内。在能实施PCI的医院,目标应当达到“门到球囊”(D-B)延误≤ 60min[6-7]。
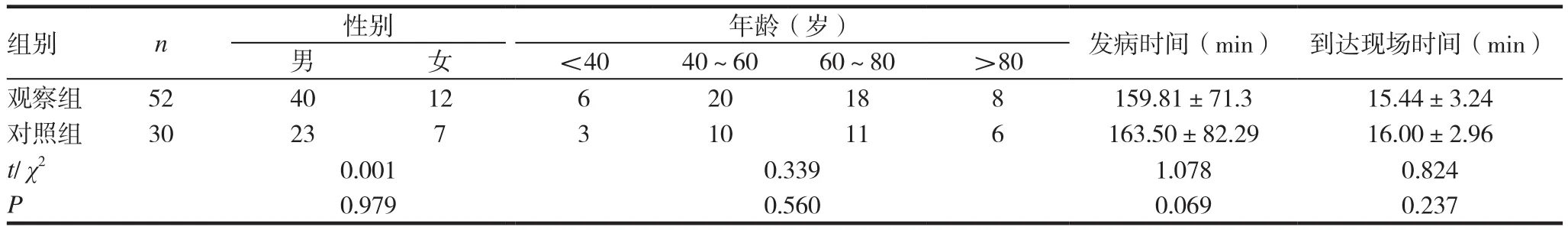
表1 两组患者一般情况比较
近年来,胸痛中心建设工作在我国启动并得到快速发展,旨在建立救治急性胸痛患者的绿色通道,以显著降低胸痛确诊时间,降低 STEMI再灌注治疗时间,缩短STEMI患者住院时间[8-9]。急诊科在胸痛中心建设中发挥重要的作用。本研究针对急诊工作特点,对院前院内STEMI急救流程进行优化。自2015年7月开始对院前接诊的胸痛患者实施优化流程。现将优化流程下,接受直接PCI的急性STEMI患者FMC-B时间进行总结与分析,评估优化流程的实施效果。
1 资料与方法
1.1 一般资料
收集2013年7月~2017年10月,东莞市中医院120救急团队院前转运来院,接受直接经皮冠脉介入(PCI)治疗的急性STEMI患者共82例。其中,以2015年7月~2017年10月实施优化流程下,接受治疗的52例患者作为观察组,以2013年7月~2015年7月,实施优化流程前,接受治疗的30例患者,作为对照组。入选标准:(1)符合STEMI诊断标准[10],且发病时间≤12h;(2)患者由本院急诊医师院前首诊,转运来院;(3)完成直接PCI治疗的患者。排除标准:(1)冠状动脉造影后,因各种原因延误再灌注治疗的患者;(2)直接PCI前出现心跳骤停并心肺复苏的患者。(3)重要时间点记录不完整的患者。两组患者男女比例、年龄段分布、发病时间、120急救到达现场时间均无统计学差异(P>0.05),存在可比性。见表1。
1.2 方法
1.2.1 对照组工作流程 (1)院前急救:120急救团队接受胸痛患者急救指令后,3min内救护车出车。到达现场后,完成患者生命体征评估,立即给患者建立静脉通路、吸氧、监护生命体征等;给予止痛、稳定血压等对症处理。(2)院内急救:急诊科接受转运或自行来院的胸痛患者,立即行心电图检查,留取血液标本。根据心电图表现,邀请心内科急会诊。专科医生10min内到达急诊,明确急性STEMI诊断后,给予阿司匹林、氯吡格雷口服。(3)心内科医生与患者及家属沟通;如同意直接PCI方案,启动介入团队。由急诊医护人员护送患者至导管室。(4)病情不稳定患者,直接送入住院部CCU急救,待病情稳定后,启动介入团队,由住院部医护人员护送至导管室。
1.2.2 优化流程措施 (1)我院“胸痛中心”与急诊科制定急性STEMI院前及院内急救流程,建立“急性胸痛患者时间管理表”。(2)急诊科对急性心肌梗死再灌注治疗相关指南深入学习。(3)“胸痛中心”完善直接PCI介入人员配备及24h值班制;建立“胸痛中心”微信号,专人负责远程同步诊断与治疗指导、启动介入团队。(4)急诊设立胸痛诊室、胸痛抢救室;建立由胸痛抢救室进入导管室的快捷通道,缩短院内转运时间。胸痛高危患者优先分诊就诊治。在急诊科及120救护车上备好阿司匹林300mg、氯吡格雷600mg,诊断急性心肌梗死后尽早服用。胸痛抢救室可进行床旁快速检验,检测血清肌钙蛋白I、D-二聚体等相关指标。(5)开通绿色通道,“先抢救,后付费;先办理住院手续,后缴纳押金”。需要行直接 PCI,暂无缴费能力的患者,向总值班报备,可以先行抢救;(6)制作案例图片及视频,以加强STEMI患者再灌注治疗的宣教工作,缩短沟通时间。
1.2.3 观察组工作流程 (1)经培训后,120医生及急诊科医生在接触胸痛患者后,要求在10min内完成首份12导联心电图(必要时行18导联心电图)。阅图后考虑STEMI,立即通过微信上传患者资料与心电图。(2)胸痛中心值班医生通过微信,远程协助诊断,并指导急救处理。(3)对院前诊断为STEMI的患者,在转运途中给予双抗药物口服;监护下转运回院,途中做好对症处理。(4)现场及途中与患者及家属进行沟通,有直接PCI指征的,建议PCI治疗。(5)患者及家属同意接受直接PCI,120医生通知胸痛中心值班人员,启动介入团队。120车抵达医院,绕行急诊,将患者直接送入导管室。(6)如院前沟通不成功,通知胸痛中心值班医生前往胸痛抢救室等候;急诊接收患者后,由胸痛中心医生进行沟通。沟通成功,立即送导管室。(7)病情不稳定者,来院送入胸痛抢救室,胸痛中心值班医生协助积极抢救。病情相对稳定后,送入导管室。(8)院前心电图未诊断STEMI的患者,来院进入胸痛诊室或胸痛抢救室,完善相关检查;动态观察心电图、血清肌钙蛋白I变化,一经明确诊断为急性STEMI,按院内急救流程进行会诊、服用双抗药物、医患沟通、启动介入团队。
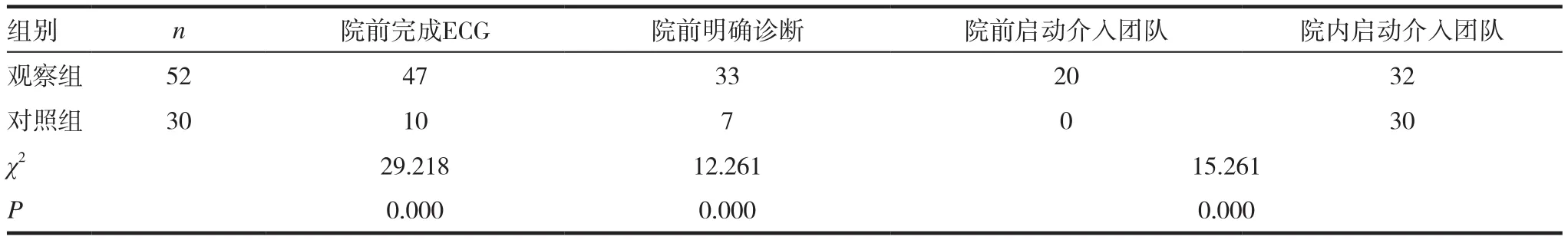
表2 两组患者院前ECG诊断与启动介入团队情况比较
1.2.4 观察指标 (1)记录两组患者性别、年龄、发病时间、到达现场时间作为两组间均衡性指标。(2)两组患者以首次医学接触为时间起点,记录首份心电图完成时间、首份心电图诊断时间、到达医院时间(以最先抵达的院内诊疗场所计时)、启动介入团队时间、球囊扩张时间。
1.3 统计学方法
采用SPSS 20.0统计软件,计量资料以(x±s)表示,组内及组间比较采t检验;组间比较采用方差分析;计数资料比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者院前心电图诊断与启动介入团队情况比较
观察组52例患者中,47例患者院前完成ECG检查;对照组30例患者,仅10例患者院前完成ECG检查。两组患者FMC-ECG时间均<10min。观察组有20例患者院前成功启动介入团队,对照组院前启动介入团队例数为0。观察组院前完成ECG、院前启动介入团队的例数明显高于对照组。两组比较有差异有统计学意义(P<0.05)。见表2。
2.2 两组患者首次医疗接触时间至球囊扩展FMC-B)各时间段比较
观察组患者首次医疗接触至到达医院时间(FMC-D)时间较对照组延长,但D-B时间明显较对照组缩短,总体FMC-B的时间较对照组缩短。两组各时段时间比较,差异有统计学意义(P<0.05)。见表3~4。
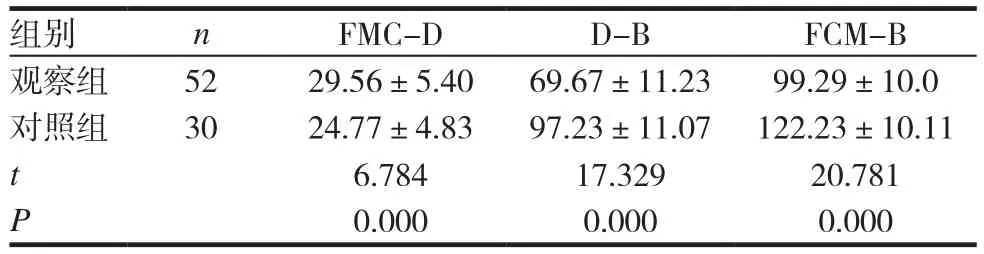
表3 两组患者FMC-B各时间段比较(x ± s,min)
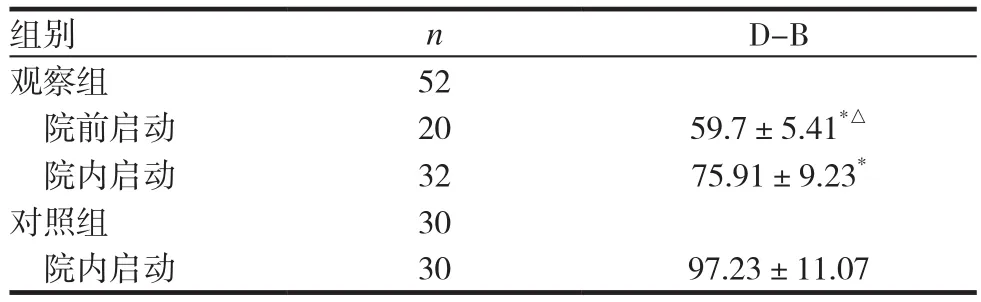
表4 两组患者不同情况下启动介入团队D-B时间比较(x ± s,min)
3 讨论
早期、快速和完全地开通梗死相关动脉是改善STEMI 患者预后的关键[11]。近年来,在STEMI治疗中提出FMC的概念[12],FMC 是医护人员初次接触患者的时间,包括急救系统或初次就诊医院、诊所、卫生院等医疗系统的接触。因此,对STEMI救治的医疗延误的控制由D-B时间,延伸到了FMC-B时间。2012年欧洲心脏学ST段抬高型急性心肌梗死管理指南[13]指出:STEMI治疗主要延误情况为:患者延误、首次医疗接触(FMC)到诊断的延误、首次医疗接触(FMC)到再灌注治疗延误。强调了“首次医疗接触”概念。以FMC为中点,指南强调缩短发病至FMC 时间、缩短FMC 至开通梗死相关动脉时间,可显著改善STEMI的预后。指南要求:降低FMC到诊断的延误目标时限应当≤10min;在开展急诊PCI的医院,再灌注治疗是直接PCI,从FMC至开通梗死相关动脉时间≤90min。
在临床工作中,急性STEMI的救治存在多个环节延迟[14-15],常见如院前院内衔接不及时导致的转诊延迟、急诊室缺乏标准流程导致分诊延迟、导管室救治欠规范导致的血管开通延迟;以及多数患者对急性心肌梗死缺乏认识导致的呼叫与沟通延迟等。要缩短STEMI患者再灌注治疗的FMC–B时间延误,改进院前院内各项急救工作的衔接是重点[16]。本研究针对医疗上存在的延误,对STEMI患者的院前院内救治流程进行了优化,做到尽早识别、尽早诊断、远程会诊、院前沟通、院前启动介入团队的院前院内急救无缝连接。
同时,根据“胸痛中心”建设要求进行院内布局的优化[17]。我院导管室为建院后成立,空间相对不足。因其毗邻急诊放射科,至急诊抢救室行程不到50米,故而依托急诊科建立胸痛抢救室,对急性胸痛患者进行急救与监护治疗,以及STEMI患者术前安置。建立快捷通道后,由急诊胸痛抢救室进入导管室耗时在3min内。我院对STEMI患者实行“先救治、再缴费”的绿色通道服务,减少患者家属的顾虑,进一步缩短了医患沟通时间。
随着智能手机的广泛应用,通过微信平台进行数据传输是基层医院STEMI急救的常用手段[18-20]。我院利用胸痛中心微信平台,进行胸痛患者院前的数据、症状体征动态变化、病历资料的即时传输。胸痛中心值班医生可根据传输资料,指导院前诊断与治疗;并可以实行与家属的交流沟通,有利用获得患者及家属对于再灌注方案的认同,及时启动介入团队,为患者绕行急诊创造条件。
经过流程优化,观察组2015年7月~2017年10月由院前接诊的STEMI患者,FMC-B时间较流程优化前的对照组患者明显缩短。在FMC-D的时间上,观察组耗时长于对照组,这与观察组94%(47/50)的患者按流程要求完成院前ECG、进行即时远程会诊有关;但院前转运阶段的病情告知以及远程会诊,有助于院前急救与院内急救的良好衔接,观察组患者D-B时间较对照组明显缩短,故而在减少FMC-B时间的延误上,观察组明显优于对照组。院前启动介入团队在缩短D-B时间上更具有优势。
本研究不足之处:(1)因我院自2013年开展直接PCI治疗,病例积累需要一定的过程,故而本研究样本量较少。(2)市民对急性胸痛的认知与自主择院意向,常常导致沟通延误,并存在院前转送其他医院导致的患者流失。所研究所收集数据和其他医院相比可能存在差异。经流程优化后,STEMI患者的FMC-B、D-B时间与指南要求的FMCB≤90min,D-B ≤60min仍有一定的差距,但已明显地缩短了我院急性STEMI患者的直接PCI救治时间,证明优化的流程在急救工作发挥了效益,有临床实施的意义,并有持续改进与完善的空间。

