优质护理干预在胃食管反流病合并消化不良患者中的应用价值
曾昌平
(四川省宜宾市第二人民医院, 四川 宜宾, 644000)
胃食管反流病是由多种因素引起的消化道动力障碍性疾病,存在酸或其他有害物质的食管反流,患者临床多出现胃灼热、反酸、吞咽困难等症状。胃食管反流病合并(功能性)消化不良在临床中较为常见,两种疾病的发病机制和消化道症状存在重叠,具有相似的病理生理基础,且在一定时期内可相互转换相互诱发,有病情顽固、易复发、易进展等特点,少数严重患者随病情进展甚至可诱发食管腺癌,严重影响患者的身心健康和生活质量[1-2]。尽管临床对胃食管反流病合并消化不良的诊疗水平不断提升,但仍有部分患者症状缓解效果和肠道功能改善不佳[3]。研究[4]对150例胃食管反流患者进行调查,结果显示胃食管反流病患者的自我管理行为依从性较差,对疾病健康知识的认识也不足。为优化胃食管反流病合并消化不良的临床治疗效果和改善患者预后生活质量,本研究选取120例患者进行分组对照研究,旨在探讨优质护理干预的应用价值,现将结果报告如下。
1 资料和方法
1.1 一般资料
收集本院消化内科2017年1—12月收治的120例胃食管反流合并消化不良患者,按入院顺序将其分为对照组和观察组,各60例。纳入标准: ① 患者均通过严格的症状体征、食管pH监测结果等确诊为胃食管反流,消化不良的诊断符合罗马Ⅳ标准[5]; ② 病程≥1年; ③ 患者和(或)家属对研究知情,并签署知情同意书。排除标准: ① 患有严重的心、肝、肾等器质性病变或合并其他恶性肿瘤; ② 精神意识障碍; ③ 全身机体条件较差难以配合研究者。对照组中,男37例,女23例; 年龄28~67岁,平均(45.5±7.2)岁; 病程2~8年,平均(4.3±1.6)年。观察组中,男35例,女25例; 年龄26~70岁,平均(45.8±7.1)岁; 病程2~10年,平均(4.4±1.6)年。本次研究经本院伦理委员会审核批准, 2组在性别、年龄及病程方面相较,差异无统计学意义(P>0.05), 具有可比性。
1.2 方法
所有患者住院期间接受相同药物如H2受体阻滞剂、质子泵抑制剂、促胃肠动力药等治疗。对照组在此基础上实施专科常规护理,包括填写住院病历、住院用药指导、口头饮食指导、病情观察以及保持病房内清洁卫生等。观察组在上述基础上成立护理管理小组,由2名专科医师、2名资深护士长和若干专科护士组成,共同讨论并制定护理干预计划,系统化优质护理内容如下: ① 健康知识指导。结合患者的受教育水平和病情情况,用通俗易懂的语言开展一对一健康教育计划,医护人员通过和患者亲切交流,讲解胃食管反流病合并消化不良的发病原因、症状、进展危害、治疗方法等内容,并对患者提出的问题及时解答。通过开展健康知识讲座、建立QQ/微信群、发放疾病健康安全手册、观看科普视频等形式,多渠道帮助患者了解疾病和自身病情,同时告知患者积极接受治疗、谨遵医嘱对于病情康复的重要性。② 心理干预指导。胃食管反流病合并消化不良患者大多病程较长,身心饱受折磨,易出现低落、抑郁、悲观等负性情绪。本次护理管理小组成员在患者住院期间,主动耐心和患者交流,用多关心、多问候的服务理念帮助患者,如查房过程中询问患者饮食和身体有无不适等情况,倾听患者内心苦楚并尽量满足其合理需求,如通过下棋、观看喜剧、听歌等形式消除患者住院期烦闷和抑郁情绪。此外,通过以往成功治愈案例鼓励患者树立战胜疾病的信心,并了解患者出院后的生活打算等,使患者以积极的心理状态接受治疗。③ 日常饮食指导。不同于常规口头饮食叮嘱,护理管理小组根据患者个体实际情况制定饮食方案,包括日常饮食时间表、早中晚饮食食谱、严格禁忌食谱,饮食习惯推荐少食多餐、细嚼慢咽,严格避免高脂肪、刺激性饮食,食谱以清淡、易消化、减少胃酸分泌等为主,比如清淡的面条、白米粥、馒头、牛奶果汁类,让患者能更直观、更准确地了解饮食相关注意事项。护理管理小组日常查房时多关心问候患者饮食情况,及时纠正不合理的饮食行为。④ 其他相关指导。建立良好的医患关系,鼓励患者及时提出困惑和需求,在医患良性互动中开展治疗; 严格戒烟戒酒,保持口腔卫生,每天早晚刷牙; 用餐后3 h内取直立位或下床活动散步; 睡眠时指导患者采取高坡卧位,床头可垫高15~20 cm, 坡度以15°为宜,熟睡时尽量取左侧卧位等。
1.3 观察指标
① 采用临床常采用胃食管反流病问卷(RDQ)评估反酸、胃灼热、吞咽困难/疼痛、腹部不适等主要症状缓解情况。RDQ问卷根据每项症状的发作频率和发作程度,采用0~5分评分法评分,得分越高表示该项症状越严重,越低表示缓解效果越好。② 护理管理小组自制胃食管反流合并消化不良的依从性调查问卷,问卷内容主要包括是否合理服药(按时按量)、是否遵从饮食方案、是否对自身病情了解、住院期间有无吸烟喝酒、是否主动配合治疗和相关检查5个维度,每个维度分别赋值1、2、3分,表示基本不是、一般、基本是3种依从程度,得分范围5~15分,将得分≥10分记为积极依从, <10分记为依从性差。③ 分别于干预前后、晨起空腹检测患者胃肠功能激素指标—血浆胃动素(MTL)和血清胃泌素(GAS)表达变化。④ 干预后采用生活质量简表(QOL)评估2组患者生活质量,量表包括躯体功能(PF)、角色功能(RF)、情感功能(EF)、认识功能(CF)、社会功能(SF)、整体健康功能(QL)6个方面30个条目,得分越高,表示生活质量越高。
1.4 统计学分析

2 结 果
2.1 症状缓解情况
干预后, 2组间胃灼热、吞咽困难/疼痛评分相较,差异无统计学意义(P>0.05), 但观察组患者反酸、腹部不适症状RDQ评分显著低于对照组,差异具有统计学意义(P<0.05), 见表1。
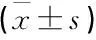
表1 2组干预后主要症状RDQ评分比较 分
与对照组比较, *P<0.05。
2.2 干预后治疗依从性
干预后,观察组积极依从(≥10分)率为86.67%(52/60), 显著高于对照组的71.67%(43/60), 差异具有统计学意义(P<0.05)。
2.3 肠道功能指标变化
干预前, 2组MTL、GAS表达水平相较,差异无统计学意义(P>0.05); 干预后, 2组MTL、GAS表达水平均较干预前显著升高,且观察组干预后MTL表达水平显著高于对照组,差异均有统计学意义(P<0.05)。见表2。
2.4 干预后生活质量QOL评分比较
术后3个月,观察组QLQ量表评分中, PF、RF、EF、QL评分均显著高于对照组,差异具有统计学意义(P<0.05), 见表3。
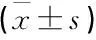
表2 2组干预后胃肠道功能指标比较
与干预前比较, *P<0.05; 与对照组比较, #P<0.05。
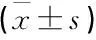
表3 2组干预后生活质量评分比较 分
与对照组比较, *P<0.05。
3 讨 论
随着人们现代生活节奏加快、饮食习惯改变、精神压力增大等,中国胃食管反流病和胃肠道功能性疾病的患者数量呈逐渐上升趋势,且大部分患者在发病初期并未足够重视,直至病情进展到难以忍受才就诊,给后期临床治疗增加了较大负担。胃食管反流病合并(功能性)消化不良是临床典型胃肠道重叠综合征,症状迁延不愈,临床单纯药物治疗对于症状缓解的效果并不理想[6]。精神心理因素一直被认为和胃肠道相关疾病的发病进展有紧密联系,大部分患者具有失落、悲观、抑郁等负性情绪,原因可能是胃肠道主要受中枢神经、肠神经和自主神经系统支配[7], 胃肠道功能较易受心理情志因素影响,由此提示,必要的心理干预可能对改善预后有增益效果。此外,部分患者尤其是老年患者对疾病缺乏足够重视,且健康知识水平较低,自我管理行为和治疗依从性较差。有研究[8]指出,临床对于胃食管反流病仍倾向于药物治疗,而对建立良好医患关系、相关护理干预以及院后随访指导重视不足,导致部分患者不仅遵医行为较差,而且缺乏正确的生活方式指导,预后情况不容乐观,因此提高临床护理服务质量有望成为优化治疗的重要途径。
本研究选取120例胃食管反流病合并消化不良患者分组研究,建立由专科医师、护士长和经验专科护士组成的护理管理小组,开展优质护理服务,取得了满意效果。观察组经优质护理干预后,反酸、腹部不适RDQ评分为(0.95±0.22)、(0.93±0.15)分,显著优于对照组(P<0.05), 与文献[9]结果相吻合,提示优质护理干预有助于缓解患者临床症状。本研究优质护理服务包括健康知识指导、心理干预指导、日常饮食指导和其他相关指导4个方面,通过一对一交流指导、开展讲座等形式提高患者的健康知识水平,医患谈心、举报娱乐活动等消除患者负性心理,树立战胜疾病尽早康复的信心,不仅有助于患者了解积极配合治疗的重要性和提高治疗依从性,而且还在一定程度上纠正自主神经调节胃肠道功能紊乱状态[10]。本研究中, 2组干预后MTL、GAS表达水平均较干预前显著升高,而观察组MTL表达水平较对照组升高更显著(P<0.05), 证实优质护理干预对改善胃肠道功能有显著效果。有研究[11]指出了健康教育和心理干预在胃肠道相关疾病中的重要性,比如部分肥胖患者不了解饮食禁忌,仍按自我饮食偏好摄入高脂肪饮食,结果导致腹压增大,加剧反流[12]。对372例老年胃食管反流病(GERD)患者自我管理水平和生活质量的相关性研究[13]显示,老年GERD患者缺乏基本疾病相关知识,对治疗、生活饮食习惯、症状自我观察知识认知不足,严重影响住院治疗的自我管理水平,院后生活质量改善情况难以令人满意。本研究中,经针对性优质护理干预后,观察组患者以良好的心理状态积极接受治疗,有效促进临床症状缓解和肠道功能改善,提高了预后生存质量。
综上所述,结合胃食管反流病合并消化不良患者的个体情况,开展针对性的健康知识教育、心理指导干预、饮食指导及体位、戒烟戒酒指导等的优质护理服务,是临床优化治疗以及改善患者肠道功能和预后生活质量的重要途径。
[1] 中华医学会消化病学分会. 2014年中国胃食管反流病专家共识意见[J]. 中华消化杂志, 2014, 13(10): 649-661.
[2] Zhou L Y, Wang Y, Lu J J, et al. Accuracy of diagnosing gastroesophageal reflux disease by GerdQ, esophageal impedance monitoring and histology[J]. Journal of digestive diseases, 2014, 15(5): 230-238.
[3] 易智慧, 冯丽, 文茂瑶, 等. 不同类型胃食管反流病患者的食管动力、酸反流情况的差异[J]. 四川大学学报: 医学版, 2014, 45(3): 480-483.
[4] 茅为涛, 潘涛, 唐莉, 等. 胃食管反流病患者自我管理行为依从性及其影响因素调查[J]. 现代生物医学进展, 2013, 13(26): 5071-5074.
[5] 孙晓红. 功能性消化不良的罗马Ⅳ标准解读[J]. 中华全科医师杂志, 2017, 16(9): 661-663.
[6] 朱宝宇, 宋德锋, 施春雨, 等. 胃食管反流病发病机制研究进展[J]. 中国实验诊断学, 2015, 10(2): 344-346.
[7] Wan-Ju Huang, Chih-Hung Shu, Kun-Ta Chou et al. Evaluating the autonomic nervous system in patients with laryngopharyngeal reflux[J]. Otolaryngology-head and neck surgery: official journal of American Academy of Otolaryngology-Head and Neck Surgery, 2013, 148(6): 997-1002.
[8] 潘海燕, 宋志英. 健康教育对胃食管反流病患者遵医行为及治疗效果的影响[J]. 实用预防医学, 2014, 21(4): 509-510, 419.
[9] 浦菊芬, 赵丽花, 沈菊, 等. 个性化护理干预对胃食管反流病患者生命质量的影响[J]. 中国实用护理杂志, 2015, 31(14): 1054-1056.
[10] 孙振钢. 胃食管反流病老年患者精神心理因素、自主神经功能与疾病症状的关系[J]. 中国老年学杂志, 2013, 33(18): 4448-4449.
[11] 张玫, 张贺菊, 刘晶, 等. 健康教育在治疗难治性胃食管反流病中的价值[J]. 广东医学, 2016, 37(z1): 286-288.
[12] 刘冬梅, 刘建军, 田书瑞, 等. 肥胖与胃食管反流病关系的研究[J]. 中华消化杂志, 2015, 10(11): 721-725.
[13] 姜兆权, 张会君. 老年胃食管反流病患者自我管理水平和生活质量的相关性研究[J]. 中华行为医学与脑科学杂志, 2014, 23(7): 609-611.

