瘤型麻风一例
王 琳 刘 静 朱 笋 张广富
作者单位:淮北市人民医院皮肤科,安徽淮北,235000
临床资料患者,男,37岁,农民。面部斑块伴浅感觉减退10个月余。2008年7月始患者出现肘窝部硬结伴疼痛,未予重视。次月遭遇车祸,导致头部及四肢轻度受损。治愈后出现上肢肌萎缩,同年9月27日就诊于我院神经内科诊断为“动脉炎并发周围神经炎”收治,给予营养神经等对症治疗,外周神经症状改善后出院。2009年出现小拇指挛缩畸形,相继波及其余手指,逐渐伴有大小鱼际肌萎缩及皮肤感觉减退。一直未予治疗。2012年开始出现双足内翻症状,一次扭伤后引发踝部骨髓炎症状,在南京江宁区医院行手术治疗。2014年开始逐渐出现双足内翻,由于长期的行走摩擦刺激,引发足底足弓部皮肤糜烂,渐成溃疡,在我院外科门诊定期换药,口服抗生素对症治疗,仍未愈合。2015年8月出现面部多处红斑,伴皮肤感觉障碍。就诊于某县医院,考虑为麻风,请某县疾控中心做鼻咽拭子及咽拭子均未检查到麻风杆菌。
2016年3月就诊于我科门诊。患者舅舅有麻风病史,患者发病前与其舅舅有密切接触。查体:双侧眉毛外缘三分之一脱落,合并鼻梁塌陷,面部、躯干和四肢见散在浸润性暗红色斑块,触觉及温觉减退。左侧腹股沟淋巴结压痛(+),左侧耳大神经可触及肿大。爪形手,右侧足弓部位皮肤可见溃疡、糜烂,无脓性渗液(图1a~d)。
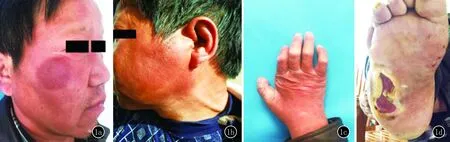
图1 1a、1b:双侧面部暗红色浸润性斑块,左侧耳大神经肿大;1c:爪形手;1d:右侧足弓部皮肤可见溃疡、糜烂,无脓性渗液

图2 2a:表皮轻度萎缩,真皮乳头层可见无浸润带(HE,×40);2b:网状层弥漫性和灶状组织细胞和泡沫细胞浸润(HE,×200);2c:深部可见神经束粗大和肿胀,神经被破坏,炎症细胞浸润(HE,×100);2d:抗酸染色阳性5+,组织细胞内可见菌球(箭头指示)(抗酸染色,×400)皮肤组织病理示:表皮萎缩,真皮乳头层可见无浸润带,真皮网状层弥漫性和灶状组织细胞和泡沫细胞浸润,组织细胞内可见菌球,深部可见神经束粗大和肿胀,神经被破坏,炎症细胞浸润(2a~2c)。抗酸染色阳性 5+(2d)。诊断符合多菌型麻风(BL-LL)。
讨论麻风是由麻风杆菌引起的一种慢性炎症性疾病,根据我国基本消灭麻风的标准,即患病率低于1/10万,到2010年底,我国尚有云南、贵州、西藏和四川4个省在省级水平尚未达到基本消灭麻风的目标[1]。同时由于这4个省份经济不发达,外出务工人员较多,造成麻风向其他地区传播。麻风主要传播途径为直接(长期密切接触)传播,其次是通过间接方式(昆虫叮咬传播)[2],麻风早起症状隐匿,易被误诊为变应性皮肤血管炎、淋巴瘤[3]及脂膜炎[4]等。早期诊断主要根据患者的病史、临床症状和化验室检查相结合,特别是实验室检查,如果做皮肤组织液抗酸染色或病理抗酸染色检查能查到抗酸杆菌,则可明确诊断。由于我省处于低流行区,大多数医生没有这方面的意识,在患者就诊时,很少进行这方面的检查,以致造成漏诊和误诊,导致患者病程延长,加重患者的痛苦。
该患者从2008年出现肌萎缩并发神经炎至2016年3月份在我科门诊确诊为麻风,时间长达8年,导致爪形手、足部溃疡等畸残。以往报道麻风从发病到确诊时间长短不一,最长可达43年[5]。患者长期误诊原因有:1、麻风临床表现多种多样,本例患者最初表现外围神经的症状,没有典型皮疹,神经内科医生无法与麻风联系到一起;后来患者出现足内翻及足底溃疡症状,外科医生也没有考虑麻风;2、临床医生对麻风的认识不足,缺乏早起诊断的知识和技能,后期出现皮疹时,县级医院和疾病控制中心已怀疑为麻风,但是未能及时进行病理检查和抗酸染色检查,造成不能明确判断。
综上所述,提示临床医生应提高对麻风的警惕性,对怀疑麻风的病例,应及时转到当地麻风防治机构,及时做组织病理检查和抗酸染色,这样有利于患者的早期发现、早期诊断、早期治疗,以降低误诊和漏诊的发生率。

