快速康复护理在腹腔镜胃癌根治术围术期中的应用
沈红燕 孙兰娟
促进术后恢复(ERAS)方案是采用循证医学手段合理规划围手术期的治疗方式,包括通过术前、术中及术后的相关措施减轻患者的痛苦,加速患者康复,在结直肠手术中可明显缩短患者术后肛门排气时间、术后住院时间,减少手术并发症[1]。本文探讨快速康复护理在腹腔镜胃癌根治术围术期的应用效果。
1 临床资料
1.1 一般资料 随机选取2015年2月至2017年2月本院行腹腔镜胃癌根治术患者38例。其主要临床表现为上腹不适、疼痛、消化道感染、食欲减退等,所有患者均行腹腔镜手术治疗。随机分为2组,快速康复护理组20例,男15例,女5例;年龄35~70岁。常规外科护理组18例,男12例,女6例;年龄36~69岁。
1.2 手术方式 两组均采用相同的手术操作[2]。所有患者均接受腹腔镜胃癌根治术:肿物位于胃下部1/3者采取腹腔镜远端胃癌根治术,肿物位于胃中上2/3者采取腹腔镜根治性全胃切除术。根据术中情况采用Billroth I式、BillrothⅡ式及Roux.en.Y式进行消化道重建。
1.3 围术期护理方法 快速康复护理组采取快速康复护理措施,常规外科护理组采取常规外科护理措施,ERAS可以使患者在短时间内促进各项机体功能的恢复,并增强机体免疫力,实现其生活质量的提高[3]。护理措施:(1)术前护理:医护人员应当给予患者适当的心理护理,针对患者的担忧进行耐心的安慰和鼓励,并对患者提出的问题耐心解答,使患者感受到温暖,消除内心的焦虑感。术前优化患者身体情况,鼓励患者适当增加体育锻炼,术前戒烟戒酒。常规外科护理措施为防止Mendelon综合征的发生,将术前禁食12h、禁水4h作为术前准备的常规内容,同时服用药物进行肠道准备,并常规放置胃肠减压管。快速康复护理组则采取术前禁固体食物6h、清亮液体2h,且不实行常规肠道准备和放置胃肠减压管。有研究表明,术前禁固体食物6h、清亮液体2h不会增加麻醉引起的反流与误吸问题[4]。另外,也有资料表明,与术前常规肠道准备组患者比较,无肠道准备组患者吻合口瘘发生率降低,腹腔内并发症发生率、腹腔外并发症发生率均降低[5]。常规外科护理组术前不进行预防镇痛,而快速康复组根据患者情况术前预防镇痛,防止感觉过敏,减缓术后疼痛的发生。术前30~60min预防性使用抗生素,防止手术部位感染。(2)术中护理:常规外科护理组进入手术室术前准备间待手术,而快速康复护理组医护人员向患者介绍手术室内的各种医疗器械,使患者了解手术过程,从而消除恐惧感。根据患者耐受情况,选择合适的麻醉方式。常规外科护理组无任何保温措施,而快速康复护理组提高室温,采取保温措施,所有静脉输液及腹腔冲洗液均加温。术中限制液体灌注,按需选择性放置引流管。减少人员观摩,以免增加患者感染几率。(3)术后护理:术后患者会出现疼痛症状,常规外科护理组依赖医师处方给药,使用传统阿片类药物镇痛,而快速康复护理组给予多模式镇痛,如非甾体抗炎性药物、自控镇痛泵治疗、帕瑞昔布注射液治疗,以缓解患者的痛苦,增加患者的舒适度。常规外科护理组术后根据医嘱使用止吐药物,快速康复护理组术后多方法防止术后恶心呕吐,如天突、天枢、内关、膈俞等穴位贴敷治疗,同时根据其反应严重性使用止吐药物。常规外科护理组术后第1天卧床休息以恢复体力避免跌倒。快速康复护理组术后6h鼓励患者床上翻身运动,术后第1天鼓励患者下床运动,使患者可以在短时间内促进各项机体功能恢复,并增强机体免疫力,实现其生活质量的提高。术后常规外科护理组需要肛门排气后方可进食,而快速康复护理组在术后早期恢复口服饮食。常规外科护理组术后不使用抗生素,快速康复护理组术后短程使用抗生素,同时禁食期间做好血糖监测及控制。系统评价患者全面情况,提高顺应性,改善患者临床疗效。
1.4 疗效标准 显效:患者手术过程顺利,未出现突发状况,术后无并发症,恢复较好,生活质量显著提高。好转:患者手术过程顺利进行,未出现突发状况,手术后出现轻微并发症,恢复良好,生活质量有一定程度提高。无效:患者的手术过程顺利,病情恢复慢,生活质量无明显改善。1.5 统计学分析 采用SPSS 10.0统计软件。计量资料用t检验,计数资料用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者术后一般情况比较 见表1。
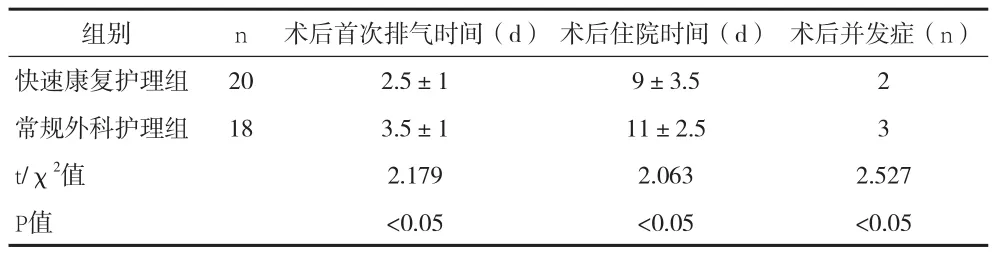
表1 两组患者术后一般情况比较(x±s)
2.2 两组患者治疗效果比较 见表2。

表2 两组患者治疗效果比较
3 讨论
本资料显示,快速康复护理组和常规外科护理组患者术后首次肛门排气时间分别为(2.5±1)d、(3.5±1)d,平均提前1~2d,可见快速康复护理措施可加速患者肠道功能的恢复。快速康复在围手术期中是多种有效措施协同作用的结果,其方法是互相联系和互相促进,最终使患者减少痛苦快速康复。快速康复基于结合手术、麻醉、营养、护理的综合治疗理念,体现在术前即制定出详细的快速康复计划,护理中心要与患者做好沟通,让患者接受快速康复理念,减轻患者的焦虑情绪、生理应激反应,使患者对治疗全程充满信心[6]。首先,评估患者的营养风险,做好术前营养支持增强患者免疫能力。快速康复护理组术前加强心理护理和饮食管理,为术中术后的恢复做好充分准备。术中保持患者体温,尽量减少对患者的不良刺激。术后鼓励患者早期下床活动,提高肠道功能,争取早日排气,力求使恢复时间提前。快速康复治疗组,术后给予穴位贴敷治疗刺激周围神经,结合多模式镇痛,术后第1天动员患者下床活动,出现排气后即刻鼓励流质饮食。早期恢复口服饮食可以缩短住院时间,减少术后并发症,且不增加吻合口瘘的发生率。本资料无一例出现误吸及反流情况。随着吻合器械不断升级优化,术后吻合口漏的发生率已明显降低,而留置胃肠减压管及引流管却给患者带来咽喉不适、咽喉炎,降低呼吸幅度引发肺炎、肺不张等并发症,因此可取消术前置胃管、术后持续胃肠减压及常规摆放引流管。早期经口进食可滋养肠道,维护肠黏膜屏障,加强免疫应答,并促进门静脉循环,改善术后营养状态。快速康复护理组患者术后早期开始经口饮水,进无渣流质,可致肛门排气时间明显提前,而不增加吻合口漏的发生。围手术期大量液体输注将导致术后吻合口水肿,不利于愈合,也会导致循环负荷引起相关心脏并发症,故应限制围手术期液体输注。快速康复护理组患者术后采用多模式镇痛可减轻患者痛苦,增加运动量及肺活量,加速患者的康复。术后选用COX-2选择性抑制剂帕瑞昔布注射液、非甾体抗炎性药物、自控镇痛泵治疗等镇痛,避免阿片类药物引起的并发症如肠麻痹等,可加快患者术后肠管功能的恢复[7]。

