颈动脉活动性斑块的临床、超声及影像和病理学特征分析
刘 玮, 田 敏, 冯弈博, 刘尊敬
颈动脉活动性斑块是超声探测到的附着于血管壁随心动周期做往复运动的活动性物质,与短暂脑缺血发作和缺血性卒中事件明显相关[1]。国内外对于颈动脉活动性斑块的研究多为个案报道,大部分缺乏相应活动性斑块的病理学研究,临床治疗包括抗凝或抗栓治疗以及颈动脉支架成形术或颈动脉内膜剥脱术,有些研究观察到抗凝或抗栓治疗后活动性斑块消失[2,3]。但也有部分病例报道在抗凝抗栓治疗的前提下患者活动性斑块进展,仍反复发生该动脉供血区缺血事件,但缺乏活动性斑块病理学证据[4,5]。我们对本院收治的5例颈动脉活动性斑块的患者的临床资料进行总结,并结合相关的文献复习,对颈动脉活动性斑块的发病机制、病理学特征进行讨论,提出可能的最佳治疗方案。
1 资料和方法
1.1 研究对象 收集2012年1月-2016年12月在我院神经内科住院的5例颈动脉超声检查发现活动性斑块患者的临床资料,男性4例,女性1例,年龄59~78岁,平均年龄69.6岁。
1.2 研究方法 对5例患者详细的神经系统查体及相应的辅助检查进行回顾性分析,包括血尿便常规、血生化、凝血功能、甲状腺功能、免疫相关检查、肿瘤筛查。同时完善了胸片、心电图、颈动脉超声、头部CT或头部MRI、头颈CTA等相关检查。超声检查:应用美国GE公司LOGIQ9彩色多普勒超声诊断仪10L线阵探头,患者仰卧充分暴露颈部,先横切再纵切检查双侧颈总动脉、颈内动脉及颈外动脉。留取活动性斑块的动态图,并冻结存留心动周期收缩期及舒张期两张活动性斑块最大活动度的图像。病理检查:3例患者行颈动脉内膜剥脱术后,标本以4%甲醛固定,对颈动脉活动性斑块处取材,每隔3~4 μm厚切片,切片行HE染色。
2 结 果
2.1 临床表现(见表1)。
2.1.1 首发症状 4例以责任动脉供血区急性脑梗死起病,临床表现包括偏瘫、失语、偏身感觉障碍。1例以头晕起病。
2.1.2 既往病史 既往高血压5例,糖尿病1例,冠心病1例,心动过缓,起搏器植入术后1例。
2.1.3 神经系统体征 入院后NIHSS评分0~3分。
2.2 辅助检查
2.2.1 超声检查 3例颈动脉超声检查显示为动脉粥样硬化性狭窄远端附着于斑块的等回声带蒂活动性物质,随心动周期做往复运动(见图1A);2例颈动脉超声检查显示为动脉粥样硬化性斑块上膜样等回声信号随心动周期做往复运动(见图1B)。
2.2.2 头部CT或头部MRI检查 2例因起搏器或体内金属行头部CT检查,3例完成头部MRI检查。4例急性脑梗死起病患者可见责任动脉供血区分水岭及皮质多发新鲜脑梗死。
2.2.3 头颈CTA检查 4例完成头颈CTA检查,1例CTA未发现活动性斑块,3例与超声吻合,2例显示颈动脉狭窄远端突向管腔内的充盈缺损(见图2A);1例显示颈动脉粥样硬化性斑块上突向管腔的膜样充盈缺损(见图2B)。
2.3 治疗 5例患者起病均接受抗栓治疗,之后,3例行颈动脉内膜剥脱术,1例行颈动脉支架植入术,1例因家属拒绝手术而予抗血小板内科保守治疗。
2.4 术中所见及病理检查 3例患者行颈动脉内膜剥脱术,2例术中可见颈动脉动脉粥样硬化性斑块形成,血管狭窄,于狭窄远端管腔内可见带蒂游离斑块,白色,质脆,易碎。病理显示:活动性斑块为吞噬脂质的组织细胞及胆固醇结晶聚集,其内可见脂质坏死池(HE 40×,100×)(见图3A)。1例术中可见颈动脉粥样硬化性斑块纤维帽破溃掀起,局部血栓样物质附着。病理显示:斑块表面纤维帽不完整,局部大量炎性细胞浸润,斑块内容物暴露于管腔其表面可见纤维素样渗出(HE40×,100×)(见图3B)。
2.5 随诊 5例患者3例行颈动脉内膜剥脱术,1例行颈动脉支架成形术,术后常规抗栓治疗。4例手术患者,手术顺利,术中及术后无并发症,6 m随诊未发生任何血管事件。1例因家属拒绝手术而予抗血小板内科保守治疗,发病20 d后再次发生责任动脉供血区内急性脑梗死。

表1 5例颈动脉活动性斑块患者的临床资料
3 讨 论
颈动脉活动性斑块是超声探测到的附着于血管壁随心动周期做往复运动的活动性物质,在临床中并不常见,早在60年代就有个案报道,其与短暂脑缺血发作、相应供血区缺血性卒中及进展性卒中事件明显相关[1~6]。我们的研究5 y里总结了5例颈动脉超声发现的颈动脉活动性斑块患者,其中4例均以该动脉供血区急性脑梗死起病,其中1例抗栓治疗后仍再次发生该动脉供血区急性脑梗死事件。彩色多普勒超声诊断仪对活动性斑块的诊断具有较高的敏感性和特异性,能够实时检测到颈动脉的血流状态及斑块的形态[7]。头颈CTA对颈动脉活动性斑块的诊断在既往文献中也有报道[8],本研究中,4例行头颈CTA检查,3例与超声吻合,表现为模糊的突向管腔的被造影剂环绕的充盈缺损,1例未发现活动性斑块,因此,当头颈CTA发现责任动脉内模糊的被造影剂环绕的突向管腔的充盈缺损,应警惕该动脉内活动性斑块的存在。
颈动脉活动性斑块是该动脉供血区反复动脉-动脉栓塞性事件的栓子来源,其在短期内导致反复缺血性事件,猜测原因可能是斑块的破裂和附壁血栓的形成[7,8]。颈动脉活动性斑块的概念不同于颈动脉活动性物质,既往的有病例报道发现颈动脉活动性血栓性物质,而颈动脉内膜完整,临床考虑心源性栓塞导致[9],也有报道发现颈动脉活动性物质为颈动脉夹层所致[10]。而我们所描述的颈动脉活动性斑块是指不同程度的动脉粥样硬化性狭窄中突出于管腔的活动性物质。Funaki等人根据18例颈动脉活动性斑块的超声学特征把颈动脉活动性斑块分为4类[7]:(1)活动性物质在斑块的表面,随动脉壁搏动起落(水母征);(2)活动性物质在斑块内像粘滞的液体缓慢的不规则的改变(液化征);(3)活动性物质在溃疡内运动;(4)活动性物质突出于管腔运动。但没有提供与之相对应的病理学特征,认为与非活动性斑块相比较,活动性斑块可能具有更大的脂质坏死核心,而附壁血栓、斑块内出血、纤维帽厚度及纤维帽的炎性改变没有统计学差异。我们的研究发现,5例颈动脉活动性斑块患者中4例以该动脉供血区急性脑梗死起病,影像学提示相应供血区分水岭及皮质多发新鲜脑梗死,提示其发病机制为低灌注及动脉到动脉栓塞。既往的病例报道多认为这种颈动脉活动性斑块的病理基础是由于易损斑块纤维帽破裂,溃疡形成,血栓性物质附壁聚集而形成,随后松散的附壁血栓脱落导致临床血栓事件[7,8]。有些报道临床给予抗凝或抗栓治疗后观察到活动性斑块消失[2,3]。但也有部分病例报道在抗凝抗栓治疗的前提下患者活动性斑块进展,仍反复发生该动脉供血区缺血事件,但缺乏活动性斑块病理学证据[4,5]。我们的病例对于颈动脉活动性斑块的病理学发现不完全同于以往的病例报告。在该研究中,3例颈动脉活动性斑块位于动脉粥样硬化性狭窄的远端,带蒂附着于斑块随心动周期做往复运动,其中2例行颈动脉内膜剥脱术,术后病理学显示活动性斑块为吞噬脂质的组织细胞及胆固醇结晶聚集,其内可见脂质坏死池,没有发现附壁血栓性物质。提示颈动脉活动性斑块的病理学特征是脱出于管腔的斑块内成分,考虑该活动性斑块的可能发病机制是由于纤维帽破裂、斑块内脂质成分脱出导致。2例颈动脉活动性斑块为颈动脉斑块上膜样稍强回声信号随心动周期做往复运动,其中1例行颈动脉内膜剥脱术,病理显示动脉粥样硬化性斑块表面纤维帽不完整,局部炎性细胞浸润,表面可见纤维素样渗出。考虑可能发病机制是由于纤维帽破裂,附壁血栓形成。
不同于既往的研究报道,该研究中,3例带蒂活动性斑块形成在颈动脉易损斑块远端的肩部,纤维帽最薄弱处,纤维帽破裂不完整,在血流剪切力的作用下,斑块内容物脱出暴露于血管腔内,成为突出于血管腔内的活动性物质。这些斑块碎片可能成为缺血性事件的栓子来源。
因此,颈动脉活动性斑块可能具有不同的病理学特征,也就导致了临床上对于颈动脉活动性斑块的治疗一直存在争议。对于附壁血栓性活动性斑块,临床给予抗凝或抗栓治疗,能够观察到活动性斑块消失、溶解,不再发生临床血栓事件[2,3]。而对于斑块内容物形成的活动性斑块,由于其成分不是血栓性物质,所以对于抗凝或抗栓治疗效果欠佳,也就解释了部分病例报道,有些颈动脉活动性斑块,即使在抗凝或抗栓治疗的前提下,患者仍反复发生该动脉供血区缺血事件。但临床现有的技术很难区分活动性斑块的性质,因此对于颈动脉活动性斑块的治疗,应尽快切除(颈动脉内膜剥脱术)或覆盖(颈动脉支架植入术)以阻止进一步临床血栓性事件的发生[1,10]。本研究中对于1例高危不能耐受全麻的患者成功进行了颈动脉支架植入术,但血管内操作可能增加术中血栓性事件的风险,因此颈动脉内膜剥脱术可能是最佳的选择。
总之,颈动脉活动性斑块临床少见,但与动脉-动脉栓塞性血栓事件明显相关,其病理机制可能不同,可能是动脉粥样硬化性易损斑块纤维帽破裂,斑块内容物脱出于血管腔形成,也可能是表面附壁血栓形成。在不能区分活动性斑块性质的前提下,颈动脉内膜剥脱术可能是最佳的治疗方案。在未来,我们还需要进一步扩大样本量或应用更先进的技术,如高分辨血管核磁来提供对于颈动脉活动性斑块更多的治疗证据[11,12]。
[参考文献]
[1]Bhatti AF,Leon LR,Labropoulos N,et al.Free-floating thrombus of the carotid artery:Literature review and case reports[J].J Vasc Surg,2007,45(1):199-205.
[2]Ko PT,Lin SK,Chang YJ,et al.Carotid floating plaques associ-ated with multiple cerebral embolic strokes[J].Case reports.Angiology,1997,48(3):255-261.
[3]Szendro G,Sabetai MM,Tegos TJ,et al.Mobile carotid plaques:the natural history of two asymptomatic and non-operated cases[J].J Vasc Surg,1999,30(2):357-362.
[4]Nakajima M,Yasaka M,Minematsu K.Mobile thrombus from a ruptured plaque in the brachiocephalic artery[J].J Stroke Cerebrovasc Dis,2008,17:423-425.
[5]Khurana D,Saini M,Laldinpuii J,et al.Mobile plaque in the internal carotid artery:a case report and review[J].Ann Indian Acad Neurol,2009,12(3):185-187.
[6]Gunning AJ,Pickering GW,Robb-Smith AHT,et al.Mural thrombosis of the internal carotid artery and subsequent embolism[J].Q J Med,1964,33:155-195.
[7]Funaki T,Iihara K,Miyamoto S,et al.Histologic characterization of mobile and nonmobile carotid plaques detected with ultrasound imaging[J].J Vasc Surg,2011,53(4):977-983.
[8]Delgado MG,Vega P,Roger R,et al.Floating thrombus as a marker of unstable atheromatous carotid plaque[J].Ann Vasc Surg,2011,25:e11-e17.
[9]Kimura K,Uchino M.The intravascular mobile structure detected with duplex carotid ultrasound in patients with cardioembolic carotid artery occlusion[J].Am J Neurol Radiol,1997,18:1390-1391.
[10]Combe J,Poinsard P,Besancenot J,et al.Free-floating thrombus of the extracranial internal carotid artery[J].Ann Vasc Surg,1990,4(6):558-562.
[11]Zhu XJ,Wang W,Liu ZJ.High-resolution magnetic resonance vessel wall imaging for intracranial arterial stenosis[J].Chin Med J (Engl),2016,129(11):1363-1370.
[12]Liu W,Lu S,Liu ZJ.Truth of floating carotid plaques[J].Front Neurol,2017,8:673.
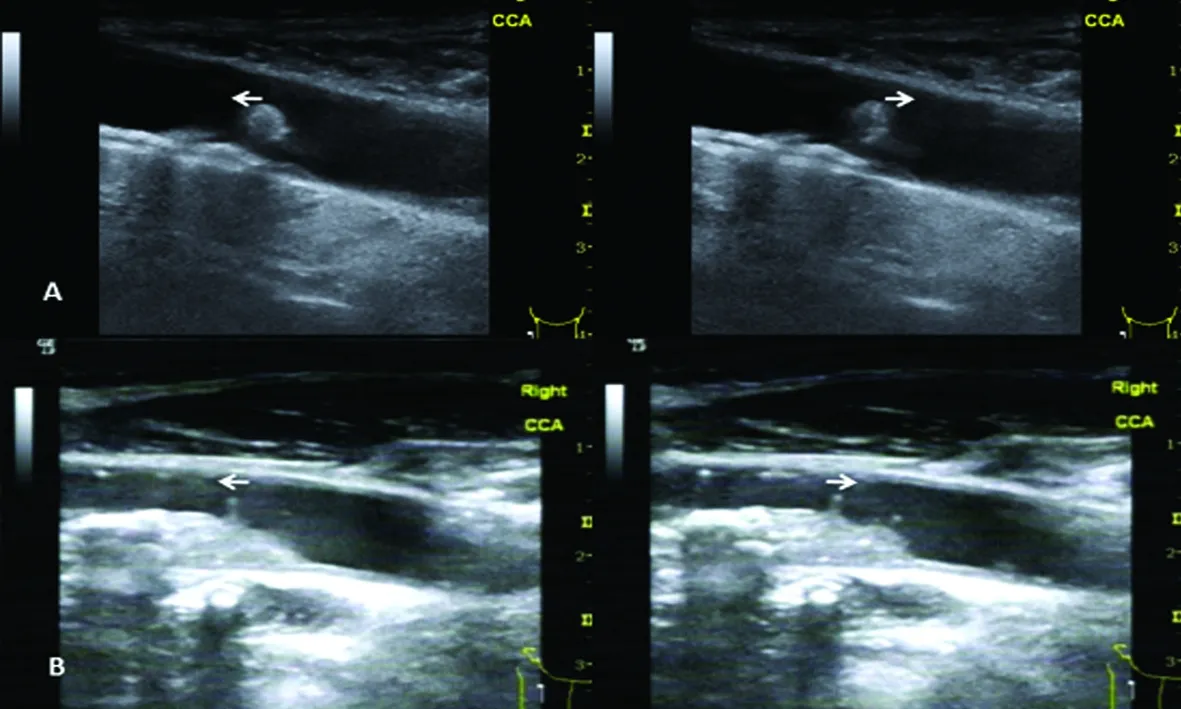
图1 颈动脉超声显示颈动脉活动性斑块
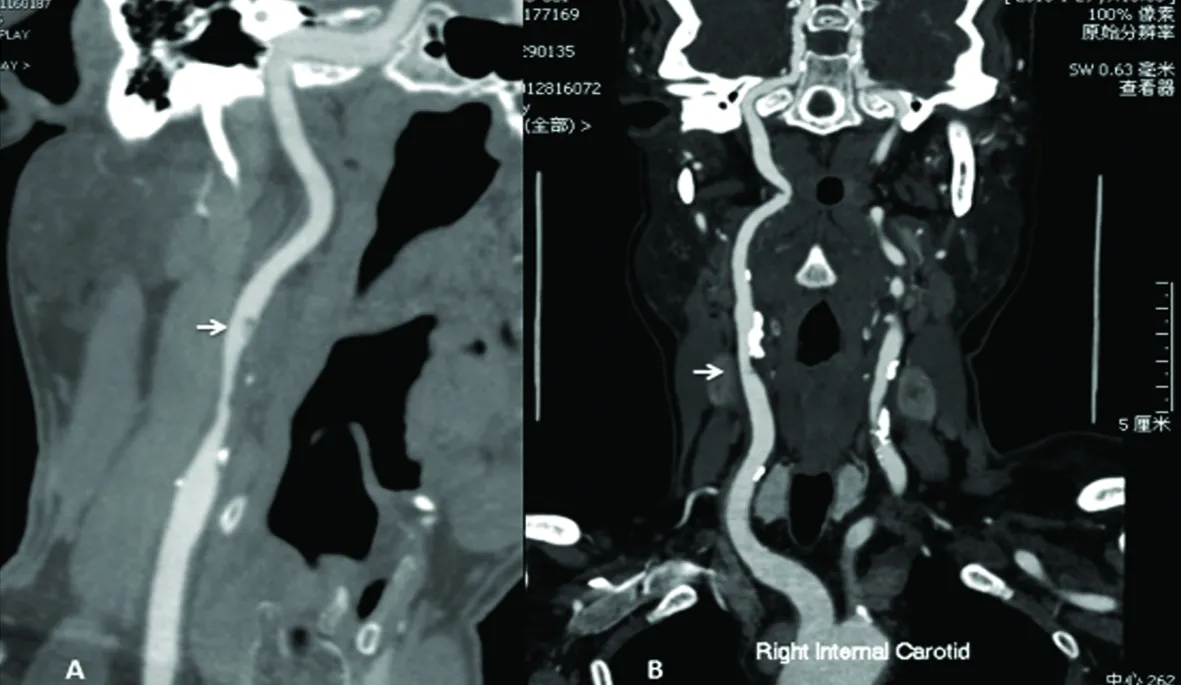
图2 头颈CTA显示颈动脉活动性斑块
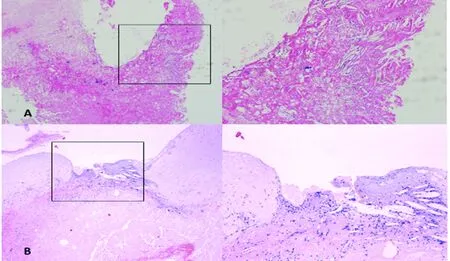
图3 颈动脉活动性斑块的病理特征

